2. ハイブリッド車の補機用バッテリーの充電方法
万が一、補機用バッテリーが上がり、車が動かせなくなってしまった時には、補機用バッテリーを充電または交換する必要があります。
こちらでは、ハイブリッド車の補機用バッテリーの充電方法をご紹介します。
VRLA(制御弁式)タイプと開放式タイプは充電方法が異なりますのでご注意ください。
1)充電器で充電する
※必ず充電器の取扱説明書をご確認の上、充電を行ってください。
※火気のない風通しの良い所で行ってください。
パーキンソン病の痛みには脳が関係している
パーキンソン病は、神経伝達物質ドーパミンを分泌するドーパミン神経細胞が減少し、脳からの情報が全身の筋肉に伝わりにくくなることで、動作緩慢、うつ、睡眠障害などが起こる指定難病です。初期症状として「歩き始めの一歩が出にくい」といった運動障害が知られていますが、実は「原因不明の痛み」も重要なサインのひとつです。患者の3割から8割がこの痛みを経験し、進行に伴ってその割合は高まります。なかでも最も多いのが慢性腰痛ですが、前傾姿勢による腰痛であることも考えられ、そのメカニズムや原因は完全には解明されていません。
ドーパミンを補充する薬物療法で改善する場合がある一方で、治療の過程で薬の効果が短くなり、薬が効いている時間(オン)と効いていない時間(オフ)が交互に現われる「ウェアリングオフ現象」が起こると、薬効が切れる「オフ」の時間帯に痛みが悪化することがよくあります。これは、ドーパミン不足によって脳が痛みを感じやすくなっている可能性や、幸福感に関わるセロトニンの不足も関係していると考えられています。
現在、パーキンソン病には薬物療法や脳深部刺激療法などの治療法がありますが、これらはあくまでも症状を緩和する対症療法に留まっています。私は40年以上にわたる神経変性疾患の研究を通じて、この病気の根本原因を追究してきました。その結果行き着いたのが、「パーキンソン病は腸の炎症から始まる」という仮説です。
「また来月、来院してください」「いつものお薬、出しておきます」。かかりつけ医に定期的に診てもらえば、安心感があるものだ。だが、日本経済新聞などの調べでは、治療費に対して健康の改善効果が小さい「無価値・低価値医療」をしたことがある医師は、回答者の46%にのぼったという。あなたが受けているおなじみの治療も、無価値、いやむしろ悪影響かもしれない――。
■【薬の出しすぎ】何カ月も「漫然とロキソニン」はNG!? “治らないから増やす”は典型的な過剰医療
日本の医療費の約2割を占める薬剤費。薬の処方は、過剰・無意味な診療が起きやすい分野だ。女性医療クリニックLUNA横浜元町(神奈川県横浜市)の理事長・関口由紀医師はまず「不眠、不安」に対する睡眠薬や向精神薬の使い方に警鐘を鳴らす。
「40~50代以降の不調として現れる不眠や不安は、男女ともに、更年期によるホルモン変動や自律神経の乱れ、生活リズムの崩れが関与していることが少なくありません。それをきちんと評価せず、睡眠導入剤や抗不安薬だけを追加していくケースは、結果的に過剰といえます。効かないから薬を増やす、変える、という処方の連鎖が起きると、根本は何も変わらず、薬だけが増えていきます」
“治らないから薬を増やす”は、典型的な過剰医療なのだ。また、怪我や病気が治っているのに3カ月以上、痛みが続く「慢性疼痛」も、同様の構図がみられる分野だ。
「坐骨神経痛や帯状疱疹後神経痛、慢性的なしびれや灼熱痛は、炎症ではなく神経障害が原因であることが考えられます。それにもかかわらず、ロキソニンなどのNSAIDs(非ステロイド性抗炎症薬)を何カ月も漫然と出し続けている医師は少なくありません。効いていない薬を惰性で出し続ける医療は、患者さんにとって無価値な医療です。これは過剰というより、治療として成立していない状態です」
同様のケースは、逆流性食道炎や胃もたれでも起きていると関口医師は続ける。
「これらのケースでは、胃酸分泌を抑えるPPI(プロトンポンプ阻害薬)の処方が、症状が消えているのに『念のため』 と何年も続いているケースがあります。PPIは有用な薬ですが、長期使用では骨折や感染症、電解質異常、腎機能低下といったリスクがあることも知られています」
PPIは8週間程度の短期ですませ、その後はH2ブロッカーや漢方薬に切り替えるといった選択肢がある。
また、社会人にとってインフルエンザは「とりあえず薬をもらう病気」になりがちだ。
「抗インフルエンザ薬は、発症から48時間以内に服用することで効果が期待できる薬です。この時間を明らかに超えているにもかかわらず、処方しているケースは正直、過剰といえると思います。さらに、日常生活が可能である軽症の患者にも一律に処方されている現状がありますが、それは医療資源の使い方として、適切とはいえません」
さらに、内科や皮膚科で処方されるビタミン剤は、飲むほうも気軽に服用してしまいがちだが……。
「ビタミンCは水溶性で、重大な副作用は起こりにくく、そこまで神経質になる必要はありません。ただ、頻尿の症状が出ることがあり、利尿作用のあるカリウムを多く含む大豆製品を日常的に多く摂っている人が併用して、症状が悪化しているケースは臨床の現場ではよく見ます。一方で、ビタミンDは決して安全とはいえません。体内に蓄積しやすい脂溶性ビタミンで、過剰投与されている人は確実にいますし、血中カルシウム濃度が上昇し、腎機能が悪化している人も実際にいます」
こうした過剰医療の背景には、経営効率に縛られた構造的な問題があるという。
「たとえば経営上、医師が1時間に5人以上、診なければ収益が医師の給与を下回る医療機関の場合、カルテの記載や処方箋の作成などを考えると、1人に割ける診療時間は実質、7分くらいです。この短時間で不調の原因を掘り下げることは難しく、『患者さんがほしいと言う薬を出す』『前回の処方を踏襲する』と、思考停止した診療をしてしまうんです。本来なら、この薬や治療が必要なのかを一度、立ち止まって考えることが必要で、それが過剰医療を減らす第一歩だと思います」
■【検診のやりすぎ!】「最初から胃カメラ」も選択肢に――バリウム検査は“誰もが毎年”ではない
健診の“定番” であるバリウム検査。宮田胃腸内科皮膚科クリニック(東京都新宿区)の院長・宮田直輝医師は慎重な言い回しを選びつつも、現状の一律運用に疑問を呈する。
「無駄と言い切ると語弊はありますが、バリウム検査を全員に年1回、おこなう必要はないと思います」
その理由は検査の精度の特性に加えて、現場では見過ごされがちな合併症リスクがあるからだ。
「バリウム検査後に、便秘や、腹部の不快感が出る方は少なくありません。また、きわめて稀ではありますが、重篤な合併症として、腸閉塞や消化管穿孔が報告されていることも事実です。また、検査自体はレントゲンによる間接的な画像診断であり、小さな病変の評価には限界があります。加えて、検査の精度は施設や体制、読影経験によって差が出やすい側面もあります」
一方で、胃カメラについては明確にメリットをあげる。
「胃カメラは直接観察ができ、その場で生検も可能です。これは大きな強みです。バリウム検査で異常を指摘された場合、最終的には胃カメラでの精査が必要になります。そのため、リスクや目的によっては、最初から胃カメラを選択することも一案でしょう」
ただし、胃カメラも、誰もが毎年受けるべき、といえるわけではない。
「検査頻度を決めるおもな要因は、ピロリ菌感染の有無、胃がんの家族歴、慢性胃炎の有無などです。これらのリスクがない方は、2~3年に1回でも十分な場合があります」
大腸については、判断基準が比較的はっきりしている。
「便潜血検査が陽性であれば、一度は必ず大腸内視鏡検査を受けることをすすめます。とくに重要なのは、大腸がんの家族歴や、便が細くなる、形が変わるといった変化の有無です。症状も家族歴もなく、便潜血も陰性の場合には、過度に繰り返す必要性は高くないと考えます」
■【糖尿病治療の“足しすぎ”】インスリン→体重増→さらに過剰に薬を増やすよりストレスを減らせ
糖尿病の治療薬は、この20年で爆発的に増えた。内服薬だけでも数十種類に及び、複数の薬を併用している患者も珍しくない。
しかしその一方で、治療が複雑になるほど血糖管理がうまくいかないという矛盾も起きている。
高座渋谷つばさクリニック(神奈川県大和市)院長の武井智昭医師は、現在の糖尿病治療について「不要な薬が整理されないまま、種類だけが増えてしまっている状態」だと指摘する。
「糖尿病治療は近年、劇的に進化していますが、昔から使われてきた薬がそのまま残っている。結果として、患者さんにとってわかりにくく、負担の大きい治療になってしまっているのです」
武井医師が高く評価しているのが、GLP-1受容体作動薬だ。
「この薬は、インスリンを体外から補うのではなく、体内のホルモン作用を利用して食欲を抑え、血糖値の上昇を穏やかにします。マンジャロのような、週1回注射タイプの新しい薬は、血糖値を下げるだけでなく体重も減ります。何種類も内服薬を飲み続けるより、患者さんの負担は小さい治療だといえます」
糖尿病で「注射」といえばインスリンを思い浮かべがちだが、武井医師は積極的には使わないという。
「血糖値の数字だけを見て、比較的、早期からインスリンが導入されるケースもありますが、どうしても体重が増えやすくなるんです。体重が増えるとインスリンが効きにくくなり、さらに量が増えるという悪循環に陥ることがあります。本来は、インスリンを使わずに済んだ患者さんも少なくないと思います」
さらに武井医師が強い違和感を覚えるのが、多剤併用だ。
「無駄な薬が多すぎて、結局、効いていないんです。薬を足しても血糖値が下がらないのは、効かない薬を重ねているから、というケースも少なくありません。なかでも、インスリンの分泌を強制的に促すスルホニル尿素薬(SU薬)は、積極的に使う必要はありません。低血糖を起こしやすく、けいれんなどにつながる電解質異常のリスクもあります。いまの治療の流れでは、むしろ避けたい薬です」
糖尿病患者に向けられがちな「自己管理ができていない」「生活がだらしない」という偏見についても、武井医師は否定する。
「糖尿病は、生活習慣だけで説明できる病気ではありません。遺伝、ホルモン、睡眠、そしてストレス。誰でもなり得る現代病です。とくにストレスは、血糖値を上げる副腎皮質ホルモンを分泌させ、影響が大きいことを知っていただきたい。薬を増やすより、ストレスを減らしたほうが改善することも珍しくありません」
糖尿病治療は“足し算”ではなく“引き算”の時代だ、と武井医師は強調する。
「本当に効く薬を、シンプルに使う。患者さんの生活を壊さないことが、いちばん大切です」
必要だからではなく、惰性で薬が積み重なっている可能性もある。いま使っている薬が本当に必要なのか、ひとつひとつ医師に確認してみることも、過剰医療を避ける手段だろう。
関口由紀理事長/女性医療クリニックLUNA横浜元町(神奈川県横浜市)
山形大学医学部卒業後、横浜市立大学大学院博士課程を修了。同大学大学院客員教授、日本フェムテック協会代表理事。男性更年期医療にも精通している
宮田直輝院長・宮田胃腸内科皮膚科クリニック(東京都新宿区)
台北医学大学卒。慶應義塾大学病院などで研鑽を積み、2020年にクリニックを開設。消化器内科・内視鏡を中心に多文化医療にも従事し、国際学会での発表もおこなう
武井智昭院長・高座渋谷つばさクリニック(神奈川県大和市)
慶應義塾大学医学部卒業。小児科・内科の専門医資格を持ち、2020年から現職。0歳から100歳までの“1世紀”を診療する
今日から始められる減塩のコツ
後平先生が毎日の食事で最も意識しているのは、減塩と脂質の摂り方です。日本の高血圧や循環器のガイドラインでは、心臓病予防の基本として減塩が強調されており、目安は1日6g未満とされています。
ただし、完璧を目指す必要はありません。先生ご自身も実践しているのは、ラーメンのスープを残す、汁物を1日1杯までにする、加工食品の頻度を減らす、しょうゆはかけるよりつけるといった小さな習慣です。「こうした工夫の積み重ねで、血圧は確実に変わります」と後平先生は語ります。
「脂をとってはいけない」は誤解
脂質についても誤解されがちなポイントがあります。「脂をとってはいけない」のではなく、大切なのは脂の種類を選ぶことです。
揚げ物や菓子類に多い飽和脂肪酸は控えめに。その代わりに、魚や大豆、ナッツ、オリーブ油などの不飽和脂肪酸を選ぶことが推奨されます。これらは動脈硬化を進めにくい脂で、脂質異常症や心臓病の予防につながることが多くの研究で示されています。
現実的で長続きする食事のルールを
食べる時間帯も重要です。夜遅い食事や常に何かを食べている習慣は、体重や血糖を乱しやすくなります。
後平先生が実践しているのは、「夜は軽め」「間食は回数を決める」といったシンプルなルールです。こうした緩やかな意識づけが、現実的で長続きするポイントです。
減塩専用のレシピや特別なメニューを用意する必要はありません。いつもの食事の中で少しだけ工夫する習慣が、数年後の心臓を守ります。
塩分過多以外にもさまざまな原因が
Q.そもそも「高血圧」の基準について、教えてください。例えば、血圧測定でどの程度の数値が出ると、高血圧と診断されるのでしょうか。
林さん「高血圧の診断基準は、実は『どこで測るか』によって2つの基準があります。病院で測る『診察室血圧』と、リラックスした状態で測る『家庭血圧』です。診察室(病院)の場合、最高血圧は140mmHg以上、最低血圧90mmHg以上、家庭(自宅)の場合、最高血圧は135mmHg以上、最低血圧85mmHg以上です。
なぜ基準が違うのかというと、病院では緊張して血圧が上がりやすいため(白衣高血圧)、基準が少し高く設定されています。診断においてより重要視されるのは、普段の生活の状態を反映する『家庭血圧』です」
Q.なぜ高血圧になるのでしょうか。また、高血圧になりやすい季節はあるのでしょうか。
林さん「塩分は重要因子の一つですが、原因はそれだけではありません。高血圧はざっくり分けて次の2種類あります」
(1)本態性高血圧(一番多いタイプ)
原因が1つに決めきれない“体質+生活習慣の合算”です。典型的な原因は次の通りです。
・塩分の取り過ぎ:日本人に最も多い原因。
・加齢(血管が硬くなりやすい)
・肥満、内臓脂肪:交感神経やホルモン、インスリン抵抗性に影響します。
・運動不足
・飲酒:特に毎日お酒を飲んでいて1回当たりの飲酒量が多いと血管を収縮させ、血圧を上げます。
・睡眠不足、ストレス:交感神経が優位になり、血管が休まりません。
・喫煙
・野菜や果物不足によって引き起こされるカリウム不足
・遺伝(家族に高血圧が多い)
(2)二次性高血圧(原因が病気で説明できるタイプ)
頻度は高くないですが、根本の治療が変わってくるため、医療者側はここを気にします。代表例は次の通りです。
・腎臓の病気(腎機能低下)
・睡眠時無呼吸症候群(いびきと日中の眠気)
・原発性アルドステロン症のような、血圧を上げるホルモンが過剰に分泌されるホルモン性の病気
・甲状腺疾患、褐色細胞腫など
多くの人は冬に高血圧になりやすいです。なぜなら寒さで血管が収縮し、交感神経が働くことで、血圧が上がるからです。
さらに脱衣所から浴室への移動など温度差が大きい環境も、血圧変動を増やします。加えて、朝(起床後)に血圧が上がりやすい人も多く、脳卒中や心筋梗塞リスクと関連するため、治療時は“朝”の家庭血圧が重視されます。
Q.高血圧になった場合、どのような症状が出るのでしょうか。
林さん「ここが一番の注意点ですが、高血圧は『サイレントキラー(静かなる殺し屋)』と呼ばれ、初期にはほとんど自覚症状がありません。かなり血圧が高い場合に、『頭重感(頭が重い感じ)』『頭痛』『めまい、ふらつき』『肩こり』『動悸(どうき)』などの症状が生じる場合があります。
しかし、『症状がないから大丈夫』と放置するのが最も危険です。高い圧力が血管にかかり続けると、ある日突然、脳卒中(脳梗塞、脳出血)や心筋梗塞、腎不全といった命に関わる病気を引き起こすからです」
資産があることで増える、月々3万円以上の追加負担
大手メーカーで定年まで勤務し、妻の和子さん(72歳・仮名)と二人で生活している佐藤健一さん(75歳・仮名)。現在、夫婦の主な収入は公的年金で、月額は約25万円です。これに加えて、1,800万円ほどの退職金と現役時代の預貯金を合わせ、老後資金は3,000万円ほどあります。
事の始まりは、半年前のことでした。和子さんが変形性膝関節症を悪化させ、週3回のデイサービスと週2回の訪問介護を利用することになったのです。当初、ケアマネジャーからは「一般的な負担であれば、月々の支払いは1万5,000円から2万円程度でしょう」と説明を受けていました。
ところが、利用開始から数カ月後、佐藤さんの元に届いた決定通知には、想定を大きく上回る金額が並んでいました。
「デイサービスの利用料に加え、食費や滞在費の補助が一切認められず、請求額は月5万5,000円に達していました。知人の家では同じ回数のサービスを月2万円以下で受けていると聞き、何かの間違いではないかと役所の窓口を訪ねたんです」
役所の高齢福祉課の窓口で、健一さんは職員に事情を説明しました。しかし、職員は佐藤さんの住民税課税状況と資産申告データを確認すると、淡々とした口調でこう告げました。
「佐藤さんの世帯は、合計所得が一定基準を超えているため、介護保険の自己負担割合は2割となります。さらに、預貯金が夫婦で2,000万円を超えているため、食費や居住費の負担軽減制度である『補足給付』の対象外、つまり第4段階となります。制度上、一切の減免は受けられません」
健一さんは言葉を失いました。窓口の横では、同じように手続きに来た高齢者が、資産が基準以下であるために1割負担の認定を受け、安堵した様子で席を立っていく光景がありました。
「あの方は1割負担で、私たちは2割負担。さらに食費も全額自己負担。同じサービスを受けながら、月々3万5,000円もの差が出るのです。年間では40万円以上の差になります。必死に働いて税金を納め、老後のためにと1円単位で節約して貯めてきた3,000万円が、ここでは『助けが必要ない証拠』となり、むしろ高い支払いを要求される根拠になっていました」
同じ地域に住み、同じサービスを必要としながら、蓄えがあるという一点において自分たちだけが高い請求を突きつけられる――。健一さんは、長年の節約と備えが結果として自分たちの首を絞めている事実に、言葉にできない虚しさを感じたといいます。
「預貯金2,000万円」が目安になるケースも
佐藤さん夫妻が直面した、介護保険制度における「資産要件の厳格化」という現実。2026年現在、このハードルは現役世代が想像する以上に高く設定されています。
厚生労働省の規定によると、介護保険サービスの自己負担割合は、本人の合計所得金額によって「1割」「2割」「3割」の3段階に分かれています。佐藤さんのように、年金収入が夫婦で年間211万円(市区町村により異なる)を超える世帯は、2割負担の対象となります。
さらに影響が深刻なのが、施設利用時の「補足給付(特定入所者介護サービス費)」の判定です。
2026年現在、資産判定基準は極めて厳密に運用されています。佐藤さんのように3,000万円の貯蓄がある世帯は、どれだけ年金が少なくとも「第4段階」と判定され、施設利用時の食費や居住費について一切の補助が受けられません。
行政の論理では、支払能力がある人には応分の負担を求める「応能負担」が公平であるとされています。しかし現場では、これが「真面目に貯金をした人ほど、手元に残るお金が減る」という逆転現象を生んでいます。日本の高齢者は「将来の介護や病気」を理由に貯蓄をする傾向が顕著ですが、皮肉なことに、その資産を基準を超えて持っているだけで、公的支援の網から外されてしまいます。
「3,000万円という数字は、決して贅沢をするための金ではありません。いつかどちらかが施設に入った時、最後まで安心して暮らせるようにと質素倹約を心がけてきた結果です。それが、行政の窓口では『余裕があるからもっと払え』と言われる。これでは、現役時代に何も考えずに使い切ってしまったほうが得だったのではないか、とさえ思ってしまいます」
好きなことをやらない生活は耐えられない…「年金60万円」「資産6053万円」「家業の年収360万円」の節約できない70代おひとりさま。6年で1953万円溶かし、すがった“都合のいい”お金の増やし方
アンソロピック・ショックやSaaS崩壊論に関する考察【三井住友DSアセットマネジメント・チーフマーケットストラテジスト】
ケアマネに悪態をつく、変わり者の80代おひとりさま女性…「いつ死んでもいい」と言い張り、床ずれが悪化しても〈硬いソファー〉を絶対に手放さなかった理由
女性を注意深く観察していると、加害者なのに被害者ポジションに移行しようとする習性があること気付く。 対男性、もしくは女性同士の争いでも男性を味方につけるときに強くみられる。 男性社会は単純に強さは強さ、弱さは弱さだけど、女性社会は弱さアピールが強さ・保護の対象、強さが弱さになるからややこしい。
ソウタをいじめていた子たちが、特に処罰もないまま同じ高校に進学しています」
第三者委員会の調査や報告書の作成、警察の介入を経てイジメ行為は鎮静化したというが、ソウタくんは現在も精神科での治療を受けている。今でも「誰も自分の話を信じてくれない」、「先生は味方になってくれない」という深いトラウマが刻み込まれた。
「当時に比べればだいぶ心は軽くなりましたが、それでも当時のことを思い出すと気分が悪くなります 。特に廊下で加害者の顔を見かけたり、イジメの話をされたりした時に、気分の悪さを感じます」(ソウタくん)
「ソウタをいじめていた子たちが、特に処罰もないまま同じ高校に進学しています。そして、あの納得できない報告書が『結論』になってしまっている。これのどこに解決があるんですか?」(母親)
同校に事実確認を求めると、「個別の事案のため詳細は答えられない」という回答だった。
こんにちは。
ベンゾって凄いですね。
落ち込んでいるのをアゲアゲにする作用があるのですかね?
そう言えば、少量ではあるけどベンゾを飲みながテニスをしていた時は
とても攻撃的でしたね。
今は眼瞼痙攣もあり断薬したせいもあるけど
凄い前向きさはなくなってます。
ベンゾを飲んでいる時は乳ガンの手術とか全然怖くなかったですものね。
ある意味凄い薬です。
この前胃カメラしましたけど怖いの怖いの。
だから鎮静剤を打ってからやって貰いました
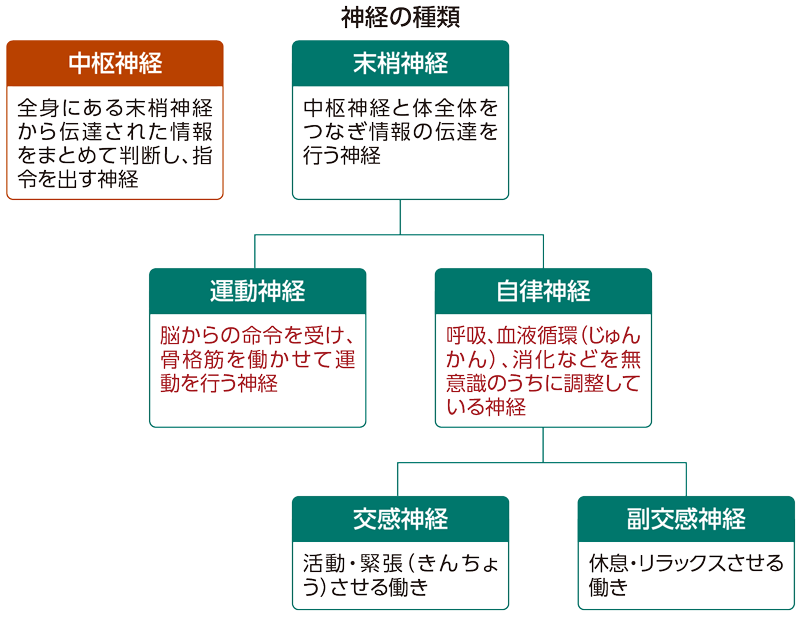
各論①「ドーパミン」
脳を覚醒させ、生産性の向上や達成感をもたらすと言われるドーパミン。その神経細胞は学習や動機形成(いわゆる、“やる気”)、睡眠など多くの行動制御に関わるほか、予測される期待値との差(期待していたほどの結果ではなかったというような差)を表現できることも近年の研究で徐々に分かってきました。
ドーパミンの機能と役割、「報酬系」「快楽物質」の由来
ドーパミンは中枢(脳内)で主な神経伝達物質として働く一方で、身体の隅々における末梢(まっしょう)でも多くの機能を担っています。例えば、腎臓をはじめとする内臓における血管の拡張や、消化管における副交感神経への作用で胃の運動を緩和するなど。適量なら副作用も少ないため、治療薬としてよく用いられています。
対して中枢では運動機能や認知機能、報酬と嫌悪、神経内分泌や視覚に加え、脳の覚醒や睡眠、記憶学習、動機形成(やる気)などあらゆる行動を左右する物質として重要です。例えば、ドーパミン作動性神経が壊れていくために発症するパーキンソン病では、運動機能や認知機能に支障を来たすことが分かっています。
そのなかで報酬というのは、脳の中に快楽を感じる領域があり、1954年にラットを用いた実験で証明されたその領域(これを報酬系、reward systemと呼ぶ)が刺激を受けることで働く機能です。この実験は脳に電極を埋め込んだラットが自ら刺激を求めてレバーを押す行動について分析したもので、これはヒトでも電気刺激によって快情動(気持ちがよいと感じること)が誘発されることも分かっています。
このようにドーパミンは報酬系での快情動を介し、ヒトや動物を行動に駆り立てる「快楽物質」として、半世紀以上に渡り広く認識されてきたのです。
「快楽物質」から「予測誤差を表現する物質」へ一変!
その後の研究で、ドーパミン神経細胞は予測した報酬と実際に得られた報酬の違い「報酬予測誤差」を表現するということが明らかになりました。これにはサルで、予測との差に対するドーパミン神経細胞における活動の度合い(反応の状態)を比較した実験があります。
サルに報酬として初めてシロップが与えられると、その瞬間にドーパミン神経細胞が反応します。続いて、緑色に関連付けてシロップが得られることを学習したあとでは、緑色を見た瞬間には反応が見られるものの、シロップを与えられた瞬間での細胞に反応はありません。
その後、緑色を見たのにシロップが得られないと期待が裏切られ、細胞では興奮したときと逆の反応(不快な反応)が出ました。興味深いことに、赤色では得られないと学習したあとで、本来なら得られないはずの赤色を見てからシロップが得られると、興奮したときの反応がつよく見られました。
この実験結果で明らかになったのは、報酬を得た瞬間にドーパミンが分泌されるのではなく、予測と報酬との間で差が生じた際にドーパミン神経細胞が反応するということです。このような報告によってドーパミンは現在、「予測誤差を表現する物質」という新しい考え方が浸透しつつあります。
研究結果で考える、効率的な目標の立て方
ドーパミン神経細胞の持続的な活動は動機形成(いわゆる、“やる気”)と深く関わり、報酬の得られるタイミングが近付くにつれて、ドーパミンの放出量が増えることも分かっています(いわゆる、ワクワクしている状態)。さらに2手先、3手先の行動選択にも関与し、神経細胞の見せる反応は長期的な報酬の情報も表現できるということが分かってきました。
したがって、目標を立てるときは何年も先に大きな1つの目標を立てるよりも、数日あるいは数か月といった短い期間で複数個に分けて設定する方が賢明でしょう。そうすることでドーパミンがその都度分泌され、“やる気”を損なわずに遂行していくことにつながります。
また、人が薬物やギャンブルに依存して段々と衝動性が高まっていくのは、ドーパミン神経細胞における情報伝達の乱れが要因の1つと考えられているため、これらの研究成果は社会的にも寄与する可能性が高いと期待されています。
各論②「セロトニン」
セロトニンも脳内で働く神経伝達物質で、睡眠に深く関わるメラトニンの前駆物質としても有名です。ヒトではおよそ90%が消化管に、8~9%が血小板に、残りの1~2%が脳に分布し、神経細胞における情報伝達だけでなく血管内での血液凝固や腸の蠕動(ぜんどう)運動にも関わっています。
このセロトニンが“幸せホルモン”と呼ばれるのは、ドーパミンやノルアドレナリン(恐怖や驚きに関与)を制御して精神を安定させる作用を持っているから。その結果、情動や攻撃性のコントロール、行動における柔軟性などに影響を与えると考えられています。ほかにも生理的な機能として、体温調節や痛みのコントロールなどが重要です。
原料になるのは必須アミノ酸のトリプトファンで、ドーパミンの原料となるチロシンと違って体内で作り出せないため、普段から食事で取り入れることが必要です。例えば、豆腐や味噌などの大豆食品のほか、米や穀類、卵、ごま、チーズやヨーグルトというような乳製品にも多く含まれています。
食事からのトリプトファンを用いて脳の神経細胞内でセロトニンが作られると、日中に浴びた光の情報によって夜間にメラトニンへ変換されます。メラトニンは深部の体温を下げて睡眠を誘導するホルモンで、その分泌量や推移が睡眠の質に与える影響は少なくありません。“幸せホルモン”がきちんと分泌され効果的に働くためには、普段から自律神経を整えておくことも大切で、なかでも睡眠は自律神経を安定させる重要な要素です。
各論③「オキシトシン」
オキシトシンは家族や心を許せる相手、ペットなどとのスキンシップのほか、リラクゼーション施術による肌の触覚刺激によっても分泌されることが分かっています。別名、“愛情ホルモン”や“抱擁ホルモン(cuddle hormone)”と呼ばれるオキシトシンもまた、脳に与える影響は複雑であることが分かり、研究者の間で新しい捉え方が広まりつつあります。
元々、オキシトシンとはギリシャ語の「迅速な出産(quick birth)」を意味する言葉に因んだ名前で、発見された1900年代初頭では出産時における子宮収縮作用や母乳の分泌(射乳)に関する作用が主でした。
現代ではオキシトシン作動性神経は脳内や脊髄にもあり、視床下部で9個のアミノ酸から合成されたオキシトシンが神経伝達物質として鎮痛や不安の軽減、共感や他者への信頼感、摂食欲求の抑制など多岐に関わることも分かっています。また、これらは生物学的な性別に関係なく共通の機能です。さらに最近のラットを用いた研究では、脂肪を燃やすための神経路をオキシトシンが活性化するといった報告 も。
今後もオキシトシンの作用や役割は、更新されていく可能性が多いにあります。
各論④「β-エンドルフィン」
β-エンドルフィンも脳内で働く神経伝達物質の一種で、高揚や鎮痛、抗ストレス作用を担っています。その構造は31個のアミノ酸から成り、異名は脳内で自製される脳内麻薬(または「脳内モルヒネ」)です。有酸素運動によって高めの血圧が下がりやすくなったり正常化したりするのは、β-エンドルフィンが働くからと考えられています。その分泌量は、安静時に比べると運動や負荷がかかったときには約3倍から5倍に増加。このような挙動から、運動後の爽快感や精神的ストレスの解消に大きく貢献すると言われています。
例えば、マラソンなどで苦しい状態が続いたときに快感や陶酔感を覚えるのは、脳内でストレスを軽くするためにβ-エンドルフィンが分泌され、“ランナーズ・ハイ”と呼ばれる現象が起こっているから。そのほか、性行為の際やおいしいものを食べたときにも分泌されるというような背景もあって、これも一種の“幸せホルモン”と呼ばれているのでしょう。