2023年4月27日に、6分の1錠にカットした最後のリボトリールを飲んで、2024年4月28日で丸1年が経過しました。
22年間飲み続けたリボトリール0.5mgを約1年6ヶ月で断薬しました。
最初の12年間は1ヶ月の服薬量がリボトリール40錠ぐらいで、残り10年間は1ヶ月20錠ぐらいの服薬です。
私の場合、処方量と服薬量をメモに記載していたので、およその服薬推定量が分るのです。
なぜ、残り10年間の服薬量が半分ぐらいに減ったかと云うと、リボトリール0.5mg1錠はデパス0.5mg6錠に匹敵する最強のベンゾジアゼピン抗不安薬と知ったからです。
また、薬の知識が無い時、デパスとリボトリールの2種類処方されていて、デパス1錠とリボトリール1錠を飲み比べたことがあり、その時の感想として、リボトリールの方がデパスより不安が和らぎ意欲が出る効果が高いなと思った記憶があります。
その後、デパスとリボトリールは同じベンゾジアゼピン系の薬と知り、また半減期が長い程、耐性、依存性がつき難いということを知り、デパスを止めリボトリールだけにすると自分で決めました。
厳密には、デパスはチアノジアゼピン系ですが、ベンゾジアゼピン系とほぼ一緒の仲間です。
また、半減期が長い程、耐性、依存性がつき難いということですが、そんなことはありません。
デパスだと半減期が短いので、朝昼夜と3回飲むのを、リボトリールだと1回で済むというだけで、逆に半減期が長いというのは、それだけ長く体内に留まることにより、同じ力価のベンゾジアゼピンでも中毒症状を起こしやすいということになります。
もちろん、22年間リボトリールを服薬していた期間中、ラミクタール、デパケン、セロクエル、サインバルタ等々飲んでいましたが、効果を実感出来なかったので、処方されても自分の判断で飲むのを止めていました。
逆に医師の指示通り、リボトリール以外を飲まなかったのが結果的には良かったです。
リボトリールは効果を実感できたからこそ22年間も飲み続けたのです。
しかし、リボトリールを飲み続けることによるマイナス面はなかなか気づくことが出来ませんでした。
断薬してからの体調は行きつ戻りつしながらも、少しづつ良くなっていると思います。
4月は睡眠時間が、1日3時間、4時間の時が何度かあり、6時間寝れたら良く寝たという感じでした。
また寝不足で体力が低下しているのか、すぐに喉風邪を引いて9日連続で仕事を休みました。
なぜか、今日の30日だけは8時間30分寝られました。
日常的にある程度の反跳性不眠があり、その為疲れが取れなくて風邪を引きやすくなっているのだと思います。
ベンゾジアゼピンは2010年のネイチャーという雑誌で腹側被蓋野から側坐核にかけてドーパミンが増えると発表されました。
その結果ベンゾジアゼピンを飲み続けると、ホメオスタシスが働きドーパミン受容体が減少します。
断薬に成功しても脳のドーパミン受容体は正常値まで回復しておらず、その為意欲が無い、少し用事をしただけで横になって休みたくなるという抑うつ症状がまだそれなりにあります。
リボトリールの断薬には成功しましたが、その後遺症は残っており、後遺症は今後数年以上は続くものと思われます。
私も特に冬の寒い時トイレがとても近いが、リボトリールの筋弛緩作用の反跳症状が出ているのかもしれないと思う。
ベンゾジアゼピン眼症というのがあるが、眼球は主に筋肉からできていて、筋弛緩作用の反対の症状が眼球に影響を与え、眼球が固くなることで、起こる症状である。
↓
膀胱をやわらかくする薬」を使ったことも…
トイレ我慢もつらいので、なんとかならないかと病院に行った。医師が言うには、「歳をとって膀胱が固くなってきたので、尿が我慢できにくくなっている」。そして処方されたのは「膀胱をやわらかくする薬」だった。
薬で膀胱をやわらかくできれば、今よりも我慢がきくようになるという医師の言葉を信じ、藁にもすがる思いで1錠200円するその新薬を、1日1錠飲み始めた。
ところが、なかなか効果を感じない。寒さが本格化し、トイレの近くなる12月から飲み始めたのだが、1カ月経っても、2カ月経っても、状況は変わらない。
例年どおりのモジモジ我慢大会が続く。3カ月がすぎるころには尿意を我慢できるようになってきたが、これは薬のチカラではなく、季節が変わって気温が上がったおかげだろう。結局、この薬はこの年だけでやめた。
幹細胞ってなに?
エクソソームが活性化する幹細胞とは、さまざまな細胞になる能力と自分と同じ細胞を複製する能力の2つの能力を持っている細胞のことを指します。
人間の身体は多くの細胞でできており、皮膚の細胞、神経系の細胞、血液系の細胞など多くの種類があります。
皮膚の細胞は神経の細胞になることはできませんが、幹細胞は皮膚の細胞にも神経の細胞にもなることができる細胞です。
中でも再生医療の分野で知られている、ES細胞やiPS細胞のように、全ての細胞へ変化することができる幹細胞を多機能幹細胞といい、神経、血液、筋肉と、ある程度変化できる細胞が限られている細胞を体性幹細胞といいます。
エクソソームはこの体性幹細胞を活性化する能力が注目されています。
エクソソーム療法には幹細胞培
22年間飲み続けたリボトリールを約1年6ヶ月で断薬し、2023年4月27日に最後の6分の1錠を飲み、2024年4月28日で丸1年を経過しました。
雅子さんのタイトルとは関係ないのですが、遂に断薬して1年が経過しましたという報告です。
断薬後は痛み止めなどの薬を含め一切薬は飲まなかったです。
やはりまだ断薬1年なので、反跳性不眠で、1日3時間~4時間という日もあり、眠れても6時間ぐらいの日が多かったです。
7時間~8時間ぐらい眠れた日もまれにありましたが。
その為か、疲労が取れず、2ヶ月の間に3回も喉風邪を引き、仕事も連続9日休んだりしました。
少しづつですが、行きつ戻りつしながら良くはなってきています。
宮島の頂上は弥山という山があるのですが、一般的にはロープーウェイで中腹の駅舎まで行き、そこから40分ぐらいかけて頂上まで登るのですが、昨年末は宮島桟橋から紅葉谷コースで全て歩いて弥山の頂上まで登ることができました。
減薬期間中では絶対という形容詞がつくぐらい無理でしたが、なんとか弥山に登れたぐらいの回復をしました。
自分の意見を言えない
ここぞと言う時に、しっかりと自分の意見を伝えることができない男性は、女性から見て頼りなく見えてモテません。
自分の意見を常に主張する必要は全くありませんが、女性に意見を求められた時や決めるべきシチュエーションではしっかりと自分の意見を伝えて頼りがいのある男性であることをアピールしてください。
いつも下を向いてうじうじしているようでは、女性からそっぽを向かれてしまっても無理はないでしょう。
自分の意見をしっかりと言えるようにするために、自分の考えをしっかりと貫くことも大切です。
なぜ人はこうまでして足を組んでしまうのか。わざとワルそうに見せるために足を組む人も一定数いるとは思うが、その一方で、女性やお年寄りなど、そうした意図もなく足を組んでいる人も多く見かける、カッパ整体院グループの代表取締役・遠藤敦盛さんに人が足を組んでしまうメカニズムについて聞いた。
「足を組む行動にはいくつかの要因が関与しています。今回は身体的・心理的な観点で紐解いていきます。まず、人は緊張や不安を感じると、無意識に足を組んでしまうことがあります。これは“腕を組む”のと同じように、“足を組む”と身体を保護しているような感覚が生まれ、精神的な安心感を得られるからです。
心理学的には、他者からの干渉を拒否するリアクションとしても知られています。例えば、合コンや面接などで相手が手足を組んでいたら、なんだか受け入れられていないような感覚になりますよね」(遠藤さん)
このように列記すると、有名人ほど早死にするように思えます。しかし、それは印象にすぎないでしょう。有名人は訃報が大きく扱われますが、突出して多いというデータはありません。
一方、印象が生まれる余地がない日本人全体の統計から、75歳以前の死亡者数を見ると、確実に増えています。なぜなら、現在75歳前の世代というのは、人口が最も多い「団塊世代」(1947~49年生まれ)とそれに続く世代だからです。厚労省の「簡易生命表」によれば、男女共80歳を越えている平均寿命を待たずに多くの人が亡くなっています。そして、平均寿命より重要なのは健康寿命(男性72・68歳、女性が75・38歳=19年調べ)です。健康寿命は平均寿命よりはるかに早く来るのです。
厳しい現実を述べると、平均寿命まで生きる人は約半数で、健康寿命を境に多くの人が亡くなります。もっと端的に言うと、男性は約4分の1が75歳までに亡くなり平均寿命の81・05歳には半数が亡くなります。女性も85歳までに約3分の1が亡くなり、平均寿命の87・09歳までに半数が亡くなります。
目次

重い物を持ったときの腰痛の原因は?
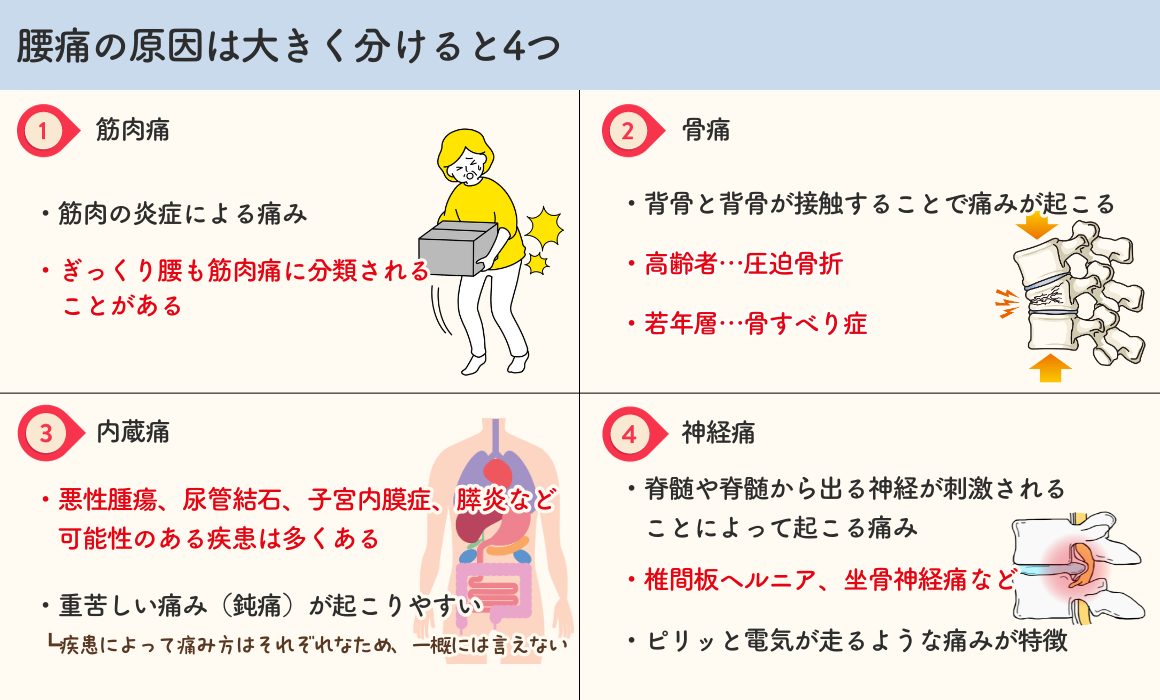
「腰が痛い」といっても、実は、その原因が多岐にわたることはあまり知られていません。
腰痛を原因別に分類すると、以下のように大きく4つに分類できます。
・筋肉痛:筋肉の炎症による痛み。ほとんどの急な腰痛は、この筋肉痛由来です。
・骨痛:背骨と背骨が接触することで起きる痛み。高齢者の圧迫骨折が有名ですが、骨すべり症など若年者でも発症する腰痛もあります。
・内臓痛:腎臓、尿管、膵臓、子宮などの内臓が原因の腰痛。悪性腫瘍や尿管結石、子宮内膜症、膵炎など疾患は多岐にわたります。内臓痛の場合、「鈍痛」と呼ばれる重苦しい痛みが特徴ですが、実際のところ原因疾患によって痛みの性質はさまざまなので、一概には言うことはできません。
・神経痛:脊髄そのものや、脊髄から出る神経が刺激されることによる痛み。椎間板ヘルニアや坐骨神経痛が有名です。「電気が走るような」と表現されるような「ピリッ」とした痛みが特徴的です。
重い物を持ったときの腰痛は、そのほとんどが「筋肉痛」に分類される「ぎっくり腰」が原因です。前屈みのような腰に負担のかかる体勢で物を持ち上げたり、急に体をねじったりすると、腰周辺の筋肉が炎症を起こし、腰が痛くなるわけです。
単なるぎっくり腰であれば、時間が経過するとともに炎症も沈静化し、痛みも和らいでいきます。安静と適度な運動や鎮痛薬の上手な使い方が、ぎっくり腰治療の大切なポイントです。
腰痛の真の原因は?ぎっくり腰に潜む「見逃してはいけない病気」
日本における腰痛の原因は、そのほとんどが、ぎっくり腰であることは先ほどお伝えしたとおりです。
しかし、前述したの通り腰痛の原因は多岐にわたり、医師であっても診断が難しい症例もあります。私の知るところでは、原因を検索するために、整形外科→産婦人科→神経内科→泌尿器科、と複数の診療科を転々とした患者さんもいるほどです。
脅かすつもりはありませんが、みなさんの腰痛も他人事ではないかもしれません。「ぎっくり腰だと思っていたら、実は別の病気だった!」というケースが十分にありうるのです。
特に、悪性腫瘍が原因の腰痛の場合、事態は急を要します。悪性腫瘍治療の最大のポイントは、なんといっても「早期発見・早期治療」です。現代の医療は進歩しており、診断や治療が早ければ、根治可能な悪性腫瘍も増えています。「ぎっくり腰と思い込んでいたばかりに」「もっと早く受診すればよかった」という後悔だけはしたくありませんよね。
そのために大切なのは、素人判断でぎっくり腰と断定せず、頭の片隅で「別の原因かも」と疑うことです。特に「誘引なく腰が痛くなった」ときや「腰痛がなかなか治らない」場合は、ぎっくり腰以外に原因がある可能性もあるので、医療機関を受診することをおすすめします。
重い物を持つときの注意点。ぎっくり腰にならないためのポイント
腰痛の原因として最多の、ぎっくり腰にならないためには、どのような点に注意すればよいのでしょうか。
ここでは、重い物を持つとき、運ぶときの注意点を詳しく解説しています。これから重い物を持つ予定のある人は、この記事を参考に、腰を痛めない作業を学んでください。ポイントは、「どのように体を動かすか」を自分でイメージしてから、実際に動き出すことです。
重い物を持ち上げるときは、まず膝を曲げて物に近づくこと
床の荷物を持ち上げるときは、ついつい立位のまま腰を曲げて、荷物を持とうとしがちです。これは腰への負担が大きいため、絶対にやめましょう。
正しくは、まず膝を曲げて荷物に近づきます。そして、荷物を両手で抱えたら、腹筋に力を入れながら立ち上がります。このまま荷物を持ち運ぶ場合も、物を体に密着させながら、移動させることを心がけましょう。
重い物を持ちながら、向きを変えるときも要注意
普段からの癖で、腰を捻って向きを変える方も多いのではないでしょうか。この動作を、重い物を持ちながらすることは大変危険です。
重い物を持ちながら方向を変えるときは、つま先の向きを変え、体全体で方向転換することを意識しましょう。こうすれば、腰への負担を極力少なくできます。
周囲の環境を整備してから、重い物を持ち上げましょう
極端に狭い場所や、高所での作業は体に無理な姿勢をとらせます。自分が意図しない姿勢を続ける結果、腰への負担も大きくなってしまいます。また、辺りが暗い場合は精神的な緊張も加わり、普段とは違う筋肉の使い方をしがちです。
重い物を扱う作業の場合は、まず周囲の環境を整備することから始めましょう。具体的には、足台を利用する、片付けをしてスペースを確保する、ライトを点ける、などが挙げられます。
腰を痛めてからでは遅いですから、周囲の環境にも配慮をして、腰に優しい環境づくりを徹底しましょう。
まとめ
今回の記事では、重い物を持ったときと腰痛の関係についてお伝えしました。
重いものを持ったときの急な腰痛の原因は、ぎっくり腰が最多でしたね。ぎっくり腰は、筋肉由来の痛みのため、基本的には安静・運動・鎮痛薬で対処することで自然に治るものです。悪い病気ではないので、ご安心ください。
セルフケアとしては体幹の安定性を高める筋力トレーニングや、背骨から股関節のストレッチを重点的に行いましょう。また、ストレッチポールや筋膜リリースなどのツールを用いるのも効果的です。
一方で、ぎっくり腰の陰には、悪性腫瘍をはじめとする「見逃してはいけない疾患」もありました。素人判断で「ぎっくり腰だから大丈夫!」と判断せず、不安であれば一度、医療機関を受診することも考えてください。
ぎっくり腰は予防が一番大切です。重い物を扱う予定のある方は、この記事を参考に、腰に優しい体の使い方を心がげてください。
参考:日本整形外科学会
CD4陽性リンパ球とは?
血液中に流れている白血球の一種で、感染症から体を守る働き(免疫)の中心的役割をしている細胞です。
健常人ではCD4陽性リンパ球数は500〜1500/μl程度ありますが、HIVがCD4陽性リンパ球に感染し、徐々にCD4陽性リンパ球を破壊していくことにより免疫能が低下してしまいます。
実は、今年の4月から血圧の基準も変わりました。 特定健診における受診勧奨と判定する基準です。 140/90mmHgから160/100mmHgになりました。 国際的な流れや、基準値が下がった後に受診する人が増えて医療費が逆に上がったなどの理由からです。2024/04/12
服用する人が日本国民の2割に上る「降圧剤」は、日本人に多い「高血圧」の治療のために処方されている。
一方で、そもそも薬による治療を始めるかどうかの「基準値」に目を向けると、日本高血圧学会の治療ガイドラインでは成人で診察室血圧の上(収縮期)が140以上だと高血圧と診断される。130~139は「高値血圧」で“高血圧予備群”とされ、生活指導や降圧剤治療が視野に入る。一般的には治療による降圧目標は75歳未満が130/80未満、75歳以上は140/90未満となる。
こうした基準値については「厳しすぎる」という指摘が出ている。日本高血圧学会認定専門医で高血圧治療ガイドライン作成委員会のメンバーだった上原誉志夫医師(循環器内科)が語る。
「若いうちは130未満を目指すことが健康寿命を延ばすために有効ですが、75歳以上なら140以上はないとかえって健康によくない。加齢により血管や臓器の働きが衰えてきている人が血圧を下げすぎると、ふらつきやめまい、腎機能障害や脳血流の低下による認知症のような症状が出ると懸念されます。反対に140以上あるとそういった症状が治まる人も多い。75歳で140未満という降圧目標値では下げすぎで、160程度が必要な人も多いのです」
医学データ解析に詳しい東海大学名誉教授の大櫛陽一氏も語る。
「降圧剤で血圧を下げすぎて脳梗塞や転倒、入浴中の溺死、交通事故が多く起きています。にもかかわらず、日本では血圧の基準値を厳しくし続けてきました。たとえば英国に目を転じると、医療機関の受診が勧められるのは上が160、下が100以上。英国は医療費が無料で財政が逼迫しているため、少しでも薬の処方を減らそうとする世界でも特殊な事情を抱えている国ですが、降圧剤のリスクを考えれば、むしろ世界で最も妥当な水準の基準値が設定されていると思います」
日本の基準値の変遷を振り返ると、1987年の厚生省基準では180以上で「要治療」。その後、「2000年頃から日本高血圧学会が基準値を大きく下げてきた」と大櫛氏が言う。
「日本高血圧学会が米国やWHO(世界保健機関)の基準に倣い、徐々に厳格化しました。2017年に米国心臓病学会と米国心臓協会が高血圧の基準値を140/90から130/80に引き下げると、日本もそれに追随して2019年に高値血圧の基準を設定しています」
その経緯を前出の上原医師が語る。
「日本は高血圧治療の臨床試験データが少なく、海外のデータに流されがちです。食生活や体格、遺伝子などが異なるにもかかわらず、海外の臨床試験データをもとに“血圧はとにかく下げろ”という考えに学会もとらわれすぎているのです」
一律の基準はおかしい
米国心臓病学会などが示した厳しい基準値については、「医師と製薬会社の経済的癒着が原因と批判された」(大櫛氏)という指摘もあるし、そもそも日本と米国では医療をめぐる事情が大きく異なる点も見逃せない。
日本と違って民間医療保険制度が主となる米国では、治療費の負担が大きくなるため、薬を服用するかは患者自身と保険会社もシビアに検討していく。
「そうしたなか、米国政府の合同委員会が2014年に改定した公式の高血圧基準値(JNC8)は『65歳以上で150以上』に緩められました」(大櫛氏)
Re:無題
>余裕のよっちゃんKYさん
お、
ちょっぴりお久しぶりです。
ハンネも変えたのですね。
余裕のよっちゃん、
いいですね。
断薬1年目ですから睡眠も仕方ないですよね。
わたしも5年近くかかり5時間とか寝れるようになりました。
宮島って広島が近いのですか?
いいところですねぇ。
4年前の早春に広島旅行しましたが、
また行きたいです。
雅子
2024-05-01 12:07:09