切り抜きがん情報 0210 2021年10月19日
(2021年10月15日)より
がんゲノム医療は臨床の革命となったか?
2019年6月に保険適用となったわが国のがんゲノム医療は、①エキスパートパネルを開催可能で臨床研究や人材育成などによりがんゲノム医療を牽引する中核拠点病院、②エキスパートパネルを開催可能で中核拠点病院と協力して臨床研究や人材育成などを行う拠点病院、③中核拠点病院と連携し治療に当たる連携病院―により構成されている。横浜市立市民病院は全国に161施設ある拠点病院の1つであり、同院呼吸器内科部長/がんセンター長の岡本浩明氏は、拠点病院におけるがんゲノム医療の実情について第80回日本癌学会(9月30日〜10月2日、ウェブ併催)で紹介した。
神奈川県内の総合病院としては初のがんゲノム医療連携病院
同院は病床数が650床の市中病院で、第1/2種感染症指定医療機関であることから、横浜市内で最多の新型コロナウイルス感染症(COVID-19)患者を受け入れた。また同院は、地域がん診療連携拠点病院であり、2018年のがん患者登録数は2,146例で、全国平均と比べると大腸がん、肺がん、血液腫瘍の割合が若干高い傾向にあるという。2019年4月にはがんゲノム医療連携病院に認定された。国内有数の中核拠点病院である国立がん研究センター中央病院と連携する11施設の1つである。
がんゲノム医療連携病院の申請に先立ち、半年程度の期間をかけて検査体制のマニュアル整備とインフォームド・コンセントに関する書類の整備を行い、神奈川県で7番目の施設として認定された。当時、総合病院としては県内初であったという。その後、岡本氏が中心となってがん関連の各科・各部署と協議してがんゲノム部会を立ち上げ、2019年8月にがんゲノム外来が開設された。
がんゲノム外来の開設が同院に与えた影響について、同氏は「施設認定を受けたことは病院のブランド向上に寄与した。包括的がんゲノムプロファイル(CGP)検査に高い保険点数が設定されたこともあり、事務方やコメディカルからの手早くかつ手厚い支援が受けられた」と率直な感想を述べた。
CGP検査を実施の83例中4例が死亡し保険請求できず
2019年9月〜21年7月に88例ががんゲノム外来を受診し、うち81例が同院患者で7例が他院からの紹介だった。年齢中央値は55歳(範囲26〜84歳)とやや若く、女性が53例で、初診から結果を説明するまでの期間はおよそ6〜7週間であった。患者のがん種は消化管がん29例、婦人科がん26例、呼吸器がん15例、肝胆膵がん9例などであった。
最初の1年は岡本氏が全ての患者を担当していたが、現在は呼吸器内科の医師は全員が担当医となり、同氏は現在、他科および他院からの紹介患者を担当する。患者の多い消化器外科と婦人科はそれぞれ1人の医師が集約して担当し、最近になり消化器内科の担当医師も決定したという。
88例のがん種の内訳は図1の通りで、2例は相談のみ、3例は検体不適切だった。同氏は「CGP検査には十分な腫瘍組織が必要なため、化学療法施行前に手術などで腫瘍組織を大きく摘出した症例や、複数の化学療法が実施可能な予後良好な症例が腫瘍組織を採取する上で有利なため、婦人科の若年女性や大腸がんが多かったのではないか」「コンパニオン診断が進歩し、腫瘍組織が取りづらい一部の肺がん、確定診断が内視鏡のみで腫瘍組織が取りづらい肝胆膵がんは不利かもしれない。予後不良の進行胃がんも少なかった」と振り返った。
図1. ゲノム外来受診88例の内訳
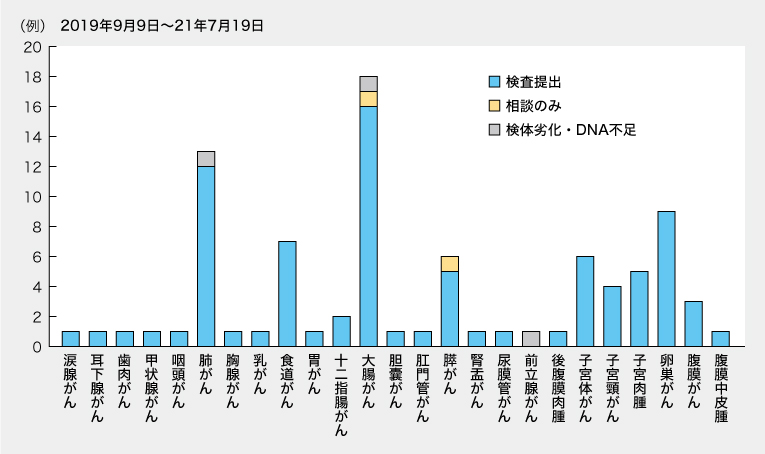
86例にCGP検査を実施し(FoundationOne CDx 81例、OncoGuide NCCオンコパネル5例)、検体が不適切だった3例(それぞれ2例、1例)を除く83例で検査およびエキスパートパネルを完遂した。しかし、4例が病状悪化により死亡したため、結果説明に至って保険請求の対象となったのは79例だった。
4例が臨床試験に登録され、36%が治療方針を変更
国立がん研究センター中央病院が行っている臨床試験の適格基準にに該当するがん遺伝子異常は54例(65%)で検出され、主な遺伝子異常は図2の通りだった。
図2. 国立がん研究センター中央病院の臨床試験の適格基準に該当するがん遺伝子異常と疾患
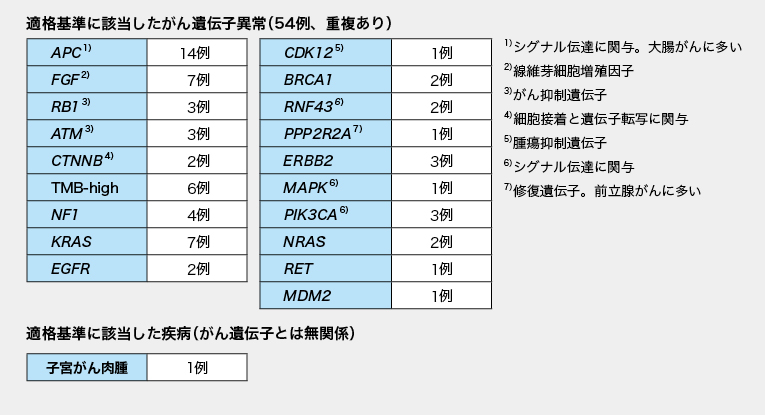
(図1、2とも岡本浩明氏提供)
54例中21例が国立がん研究センター中央病院を受診し、4例が臨床試験に登録された(ERBB2、RET、MDM1、KRAS/APC)。登録に至らなかった理由の多くは全身状態(PS)不良や合併症によるものだったが、化学療法や放射線化学療法を推奨された例も4例あった。
受診しなかったのは33例で、その理由は横浜市立市民病院で実施可能な化学療法を希望(11例)、PS不良(7例、死亡4例含む)、考慮中(7例)、緩和ケアを希望(2例)、高頻度マイクロサテライト不安定性(MSI-High)が認められて免疫チェックポイント阻害薬を投与(2例)、などだった。
最終的に83例中30例(36%)に対し、承認薬も含めた治療方針の変更または変更考慮が行われた。岡本氏は「当初予想されたよりも頻度が高く、検査の意義はあったのではないか」と述べた。
なお、10例に遺伝外来の受診が推奨されたが、説明前に死亡した1例を除いて、いずれも受診を希望しなかった。その理由としては「治療以外の余計なことは考えたくない」「家族に迷惑をかけたくない、不安を与えたくない」「既にがん家系であることは分かっている」などで、同伴した家族の意見もおおむね同様であったという。
以上を踏まえ、同氏は「がんゲノム医療により、標準治療が終了した患者に新たな治療選択肢が見つかる可能性があり、当院では36%の症例で意思決定に影響を及ぼした。一方で、多くの患者でがん遺伝子異常が判明するも、臨床試験への登録に至るのはわずかであった。遺伝性腫瘍が発覚するというリスクもある」と総括。
その上で「がん患者の予後予測は困難で急激に悪化することもある。がんゲノム検査を考慮する場合は早めに患者に提示すべき。保険請求漏れの抑制にもつながる」「がんゲノム検査を希望する患者・家族は相応の医学・医療に関する知識を身に付けていることが多く、丁寧な説明が求められる」「CGP検査の結果を携えて中核拠点病院を受診することがセカンドオピニオンとなり、患者が治療に納得できるという付随効果も得られた」と解説し、「がんゲノム医療は臨床に革命を起こした」と結論した。
記事はここまで。
○切り抜きがん情報は毎日午前10時頃に送信しています。
