9月7日(土)ミッドランドスクエアオフィスタワー5階A会議室において、14時半開場、第1回ミッドランドMCセミナーが開催されました。水素体験会ということで水素吸入器としてへリックジャパン社製ET100,PF72各1台、ハイドライザー(呼気中水素測定装置)1台、血流スコープ1台、キャノン社製OCTA-1 1台により、水素吸入20分前後の検査が7名の参加医師を対象に行われました。
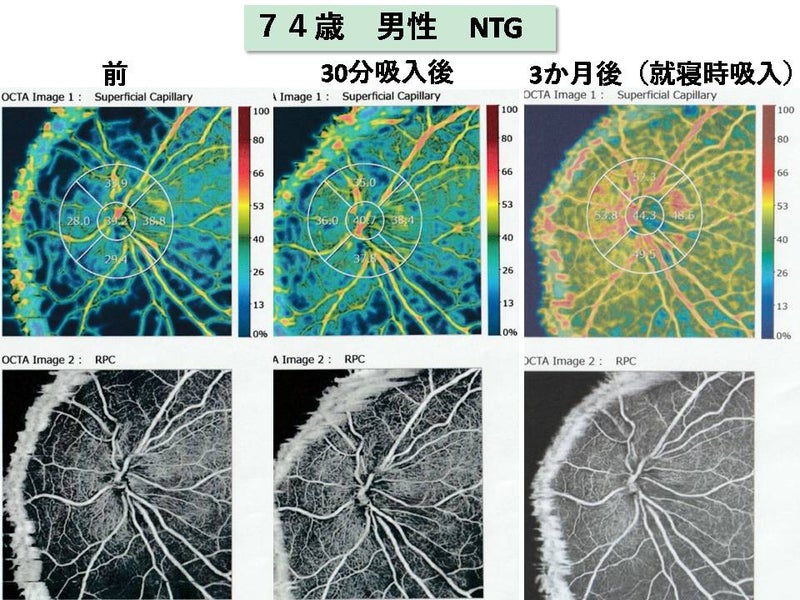
水素吸入により呼気中水素濃度が400倍近く増えていることを確認、人差し指の爪の生え際の皮膚の血流を血流スコープで確認し、血流が増加していることを確認、OCTAでで視神経周辺3×3mmのvessel density(dVD),黄斑周囲の3×3mmのvessel density(pfVD)を観察いたしました。
その後16時より、セントラルアイクリニック渥美より、「眼科疾患における高濃度、高流量水素吸入の眼血流に対する効果」を30分講演、質疑応答後、MIE眼科の大澤先生による「硝子体手術の歴史、顕微鏡の照明系の変遷、最新の日帰り硝子体手術」の講演がありました。皆手術のきれいさに感動し、Heads up surgeryは遠隔ロボット手術が最終的な目標であることが述べられました。
講演会終了後、ミッドランド4階の南翔饅頭店で懇親会が開催され、今後の水素の発展性、日帰り硝子体手術の未来などが話し合われ、皆さん満足げに帰宅されました。今回は、外科の先生も2名参加され、今後、外科で水素の治験をされるそうです。次回の講演会では、眼科だけでなく、いろいろな科の先生にも案内状をだして、高圧水素の話も取り入れ、会を大きくしようと思っています。今後、眼科で水素を取り入れた治療があちこちで行われることを希望しています。
AIに水素吸入と血流のことを聞いてみると、素晴らしい答えが返ってきました。ほぼ私が講演会でしゃべっていることと同じことを返してきます。
ヒドロキシラジカルを除去し、NOを増やすことにより血管を拡張し、血流を増やす。
メリット、デメリットを聞くと、メリットは副作用がない。
デメリットは法的整備が十分でないため、メーカーにより、きちんとしていない場合がある。カニューラの衛生的な面の問題も指摘、素晴らしい。日々進化しているAIに驚いています。
AIで文献を検索すると良いかもしれませんね。
9月7日(土)第1回ミッドランドMCセミナーで水素の話をしますので、是非眼科医の皆さん、お越しください。実際に水素吸入を体験し呼気中水素濃度やOCTAによる網膜血管密度測定の変化を見ることができます。
TEL:052-587-4976(セントラルアイクリニック)
9月7日14時よりミッドランド5階会議室Aにて第1回ミッドランドMCセミナーを開催いたします。
今回は一般の患者様ではなく、近隣の眼科医の先生に、水素吸入を体験していただき、呼気中の水素濃度がどれほど増えて、網膜表層の血流が水素吸入30分前後でどのように変化するかもご自身の体で体験していただき、その後、私がこれまで集めた症例のデータ(緑内障、加齢性黄斑変性症、網膜中心静脈分枝閉塞症、網膜色素変性症など)の症例の水素吸入前後の呼気中水素濃度の変化、OCTAによる網膜血管密度測定を紹介します。また、吸入水素の量による差なども紹介します。
実際、標準治療でないもの、大学や学会で、一般的でないものに対しては、一歩引いて見ることが多いと思いますが、水素は本来誰もが、腸内にある水素産生菌により、体の中で発生し、体中に回っています。穀物の摂取量を増やすと産生される水素も増えます。
それが、年齢とともに、老化や酸化により水素産生菌が働かなくなり、体で酸化ストレスを生じ、いろいろな病気になります。
百寿者、100歳を超えて非常に健康な人の、呼気中の水素濃度を測定するととても高く、腸内で水素産生菌が活発に動いて水素を発生していることがわかります。我々は、あらゆる種類の酸化ストレスにさらされ、命をすり減らしています。
でも、一時の水素水のように開けた瞬間にボトルから水素がなくなっていたり、水中に溶ける水素の量は微々たるものでは効果がないのは当然です。自覚的な効果があったという話ではなく他覚的所見で、効果を実感してもらうために、ともかくも医療者自らが体験されることをお勧めいたします。
また、27GによるMIE眼科の大澤先生による日帰り硝子体手術の講演もあります。
9月7日の定員は、まだ数名は可能です。眼科医の皆様、あるいは眼科以外の医師でも構いません。
先週の金曜日土曜日の台風10号の進路予測は、28日に東海地方を暴風雨に巻き込み、東海道新幹線は27日、28日計画運休という情報でした。
水曜日は手術日で術者は新幹線で来院、手術を受けられる患者様も遠方から来られて、宿泊されるので、迷った挙句、手術を1週間延期することとし、術者と患者様に連絡しました。月曜日は、私自身がセントラル病院を受信して、泌尿器、消化器内科、内視鏡科を受診察しなくてはならず、代務の先生ですし、火曜日がクリニックの休診日であったことも、早すぎた決断の理由でした。
ところが、日曜になると、寒冷渦の影響か台風は西側に進路を変え、月曜日には九州、奄美大島方面まで移動と予報が日ごとに西に行き、東海地方へは影響が土曜日と3日も遅くなりました。
最近の台風進路は非常に正確で、ほぼ予報円の中に納まるのに、これだけ、変更されるのは初めてのことです。
28日朝6時の時点で愛知県西部に暴風警報がでれば、休診にすることをホームページにのせ、予約患者様20数名に予約の変更をお願いしたので、現時点で明日28日水曜日は予約は0です。台風は、まだまだ、九州方面ですので、もちろん、明日28日の外来はありますが、患者数は少ないと思われます。
また、検査や水素の予約も再開いたしますので、明日の朝、予約を入れていただければ、十分入ると思います。
明日の外来混んでいないと思いますので、是非、新患,再診お待ち申し上げます。
8月23日はくららの13回目の誕生日でした。お陰様で大きな病気もなく、最近は、私の水素の伏流ガスを吸っているせいか、ますます若々しくなっています。毎年、娘と孫が、くらら用の誕生日ケーキを作ってくれます。
あっという間に完食カロリーが高いので、朝から餌の量を減らしました。
プレゼントはリードを新しいのにしました。この暑さですから、犬が熱中症にならないよう1日中クーラーが必要ですし、早朝、暗くなってからの散歩、犬が泊まれるところでないと旅行にも行けませんし、制約がありますが、犬のいない生活は考えられません。いつまでも長生きしてもらいたいものです。
昨日、NHKのプロフェッショナルでカナダのトロント総合病院、呼吸器外科チームを率いる安福和弘の超低侵襲ロボット手術による肺がん手術や移植手術を見ました。年間5000例の肺がん手術、死亡率は0.03%、ほとんど出血しないため、翌日には退院する。素晴らしい手術テクニックですが、もっとも感心したのは、困難に直面したとき、手術中に瞑想をして、自分自身を副交感神経優位にして、心拍数を40まで下げ、瞬きを停めて集中してミスが許されない困難な手術を遂行する。ロボット手術で極限まで出血を減らし、翌日には患者は退院できる。
ロボット手術は眼科で言うと、head-up surgeryと同じではないかと思います。当院で硝子体手術をされている大澤俊介先生の手術や、以前、愛知医大や総合上飯田第一病院で手術をされていた荻野誠周先生の手術を思い出しました。そういえば、困難な時に、同じような所作をしていると思います。お二人とも、完璧な手術、いかに低侵襲になるか、いあまであれば、27Gで2万回転のカッターで超低侵襲、翌日、傷口を見ても硝子体手術をやったとは思えないほど、きれいです。全く球結膜に出血がない場合もあります。しかし、自分自身でコントロールして心拍数を減らすことができるというのは驚きです。
日本人は、水と安全と医療は無料だと思っている。少しずつ、変わりかけてはいますが、日本では水道水が普通に飲め、飲料水を買わないといけない国と比べるとただのような値段です。
島国の為、陸路からの海外からの侵略はなく、夜の街を女性が一人で歩いていても、まず問題なく。凶悪事件もまだまだ少ないほうだと思います。列車で居眠りをしていても、問題のない日本は外国と比べると、まだまだ、安全ですので、防衛や警察に対する意識が低いです。一方、医療費も、国民皆保険で高齢者でも2割、3割支払う人もいますが(昔は1割)、子供は基本無料、高齢者も1割の人もあり、弱者には医療費無料のことが多く、非常に優しいシステムになっています。高額医療などの制度もあり、医療は海外と比べれば非常に安いと言えます。ですが、それが、逆に、薬価が年々下げられ、安い薬はつくられなくなっています。新しい医療は、なかなか取り入れられず、先進医療などのシステムを使わないと、新しいことにチャレンジできません。
多焦点眼内レンズは一時、先進医療になり、先進医療保険に入っていると自費の多焦点が無料で受けられるようになりました。
そのため、6期12年で終了する多焦点眼内レンズの最終年は爆発的に増えましたが、先進医療が終了した2020年4月からは多焦点眼内レンズを選択する人はパタッとなくなりました。唯一残ったのは元々、自費診療であったLentis Mplus Xtoricだけになりました。
結局、医療費は無料という考え方が色濃く残っているのではないでしょうか?
先進医療は選定医療というややこしいものになり、白内障手術は保険、眼内レンズは自費という扱いになりました。いろいろ例外を作り、混合診療を認めませんが、むしろ、全てに対して、保険がきくものは保険、保険が効かないものは自費で、保険と自費を同時に使える混合診療を認めてもらいたいものだと思います。そうすれば、医療は無料あるいは安いものであるという呪縛から逃れることができると思います。そうなれば、患者さんも、医療者もよりよい医療を求めることができると思います。
水素は悪玉活性酸素のヒドロキシラジカルとだけ、結び付く、それが、ビタミンCや他の抗活性酸素の薬剤などとの大きな違いです。正常な人や、疲れていない人、ヒドロキシラジカルが少ない人では、ほとんど効果を示しませんが、激しい運動をこなした人、高齢者、フレイルの強い人あるいは、様々な老化や酸化に伴う病気がある場合は、ヒドロキシルラジカルが増えていますので、水素の吸入や水素サプリの内服などで、血中水素濃度が高くなり、ヒドロキシラジカルを減少させ、NOの働きで血管が拡張することにより、血流が増加し、免疫力が上がり、炎症反応が低下し、代謝が亢進し、疲労を軽減させます。
ただ、ここで問題なのが、血中水素濃度は簡単には測定できません。
一方、呼気中水素濃度は、ハイドライザーで簡便に測定できます。
水素吸入で血中水素濃度は15分でマキシマムになりますが、動物実験では、30分から1時間の吸入で3時間ぐらいで元の値に戻っています。人間では、そのデーターがないので、呼気中水素濃度で代用してみると、同様に、1時間で1/3、3時間で吸入前の値に下がっています。
さらに、動物実験で1日5時間以上吸入すると15時間血中水素濃度が高いという報告がありますが、自分自身の呼気中水素濃度測定では5時間以上吸入(夜間就寝時吸入)で15時間は持ちません。だいたい5時間~6時間で元の値に戻ります。
つまり、動物実験のように15時間血中水素濃度が残るかどうかは判断できません。また、臓器により血中水素濃度の値も異なるので、呼気中水素濃度だけでの反応では、血中水素濃度を反映しているとは言えません。また、30分吸入前後のハイドライザーの上昇具合と、OCTAの血流増加は必ずしも一致しません。鼻呼吸と口呼吸の問題もありますし、ヒドロキシラジカルが体内に多いと、水素が消費され、呼気中水素濃度が減少している可能性もあります。ここが、今後の課題だと思っています。