健康産業の専門家が知るべき、医療費増大の「不都合な真実」とは?
1. 導入:思考停止に陥っていないか?社会保障費増大の「常識」を疑う

消費税が上がるたびに、私たちは決まって「社会保障費の増大」や「高齢化」がその理由だと耳にします。これは広く受け入れられている「常識」です。
しかし、この言説のスケールを、私たちは正しく認識しているでしょうか。事実として、2025年度の社会保障給付費は約140.7兆円、実にGDP比22.4%にまで膨張する見込みです。この巨大な数字を前に、人の健康を支える専門家である私たちまで、思考停止していて良いのでしょうか?

本記事では、この巨大な社会保障費の核心を占める「医療費」の増大構造を深く掘り下げ、私たち健康産業従事者が果たすべき戦略的役割を再定義します。
2. 数字で見る医療費の現状:避けられない現実
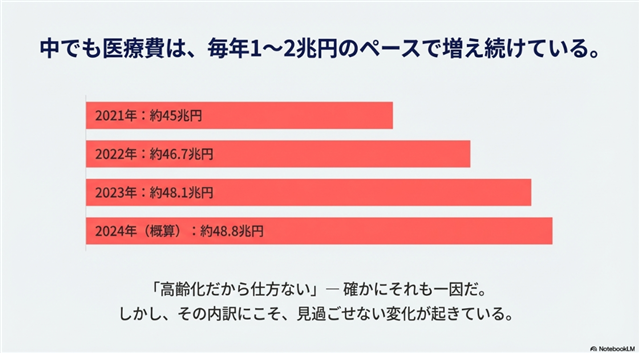
まず、この問題の大きさを数字で直視しましょう。日本の医療費総額の推移は以下の通りです。
- 2021年:約45兆円
- 2022年:約46.7兆円
- 2023年:約48.1兆円
- 2024年(概算):約48.8兆円
毎年1〜2兆円という驚異的なペースで増え続けるこの trajectory は、財政的に持続不可能であり、戦略的な介入を必要としています。
3. 医療費増大の主役交代:薬剤費から「検査費」へ
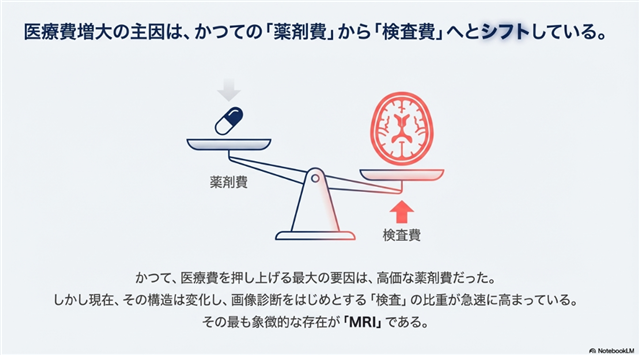
「高齢化だから仕方ない」という見方だけでは、本質を見誤ります。この支出を詳細に分析すると、見過ごされてきた極めて重要な構造変化が明らかになります。
医療費増大の主たる要因は、もはや「薬剤費」ではありません。医療インフレの新たな震源地は「検査費」、特に「画像診断」へと完全に移行しているのです。
4. なぜ検査は増え続けるのか? MRIが象徴する「構造的問題」
この問題を、特定の医療関係者の利益追求といった単純な話に帰結させるべきではありません。
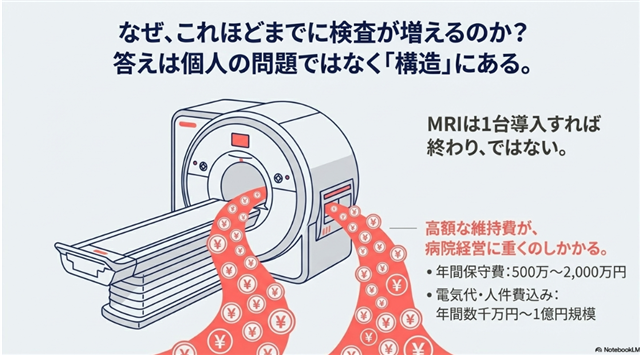
これは、そうせざるを得ない「仕組み」や「構造」に根差した課題です。その象徴が、MRI(磁気共鳴画像装置)の異様な普及状況に現れています。
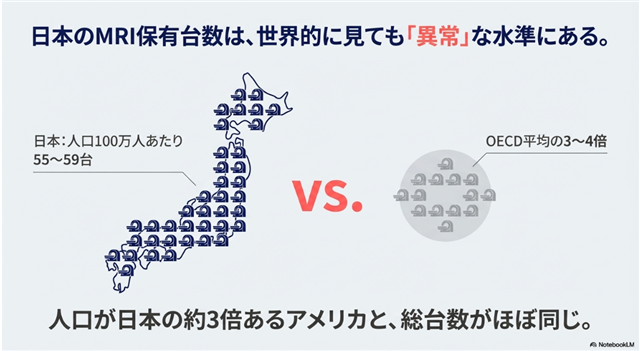
日本のMRI保有台数は、国際的に見ても特異なレベルにあります。
- 人口100万人あたりの台数:55〜59台
- 国際比較:OECD(経済協力開発機構)平均の3〜4倍
- 総台数:人口が約3倍あるアメリカとほぼ同数
なぜこれほど多く、そしてなぜ検査数の増加に直結するのか。答えは、その莫大な維持コストにあります。
- 年間保守費:500万〜2,000万円
- 電気代・人件費を含めた年間運営費:数千万円〜1億円規模
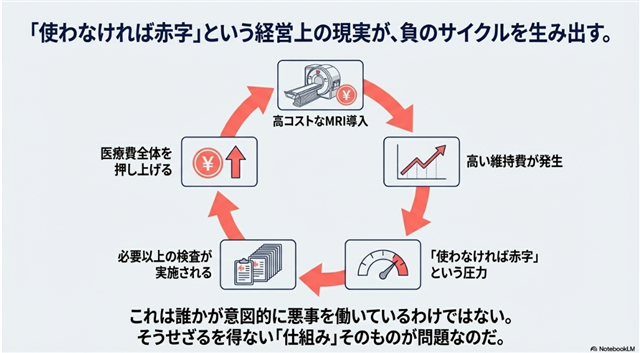
これだけの高額な固定費を抱える病院経営の視点からは、「使わなければ赤字になる」という強烈な圧力が生まれます。
この経営上の構造が、必要以上の検査を誘発し、結果として医療費全体を押し上げる根本的な要因となっているのです。
5. 私たちの領域:「検査に行く前」にできること
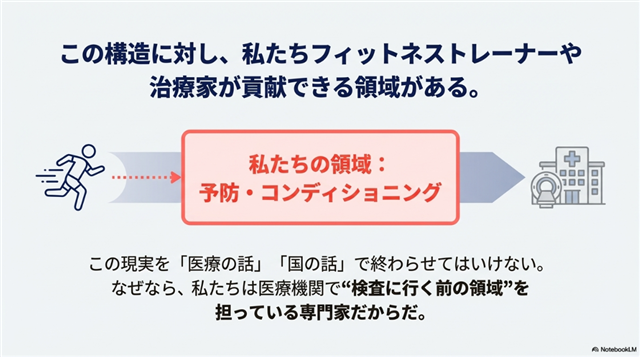
この巨大な構造的問題を前に、私たちは無力なのでしょうか。断じて否です。むしろ、私たちフィットネストレーナーや治療家といった健康産業の専門家だからこそ果たせる、決定的な役割があります。
年間1億円の維持費がかかるMRIを使わざるを得ないという構造的圧力は、私たちの責任領域が終わった地点から始まります。
私たちが持続可能な健康へと導くクライアント一人ひとりは、高コストな画像診断のファネルへと不必要に入る可能性が一人減ることを意味します。
私たちの専門領域は、単なる「検査前」の段階ではありません。それは、医療費高騰との戦いにおける、最もコスト効率が高く、最もインパクトのある最前線なのです。
6. 私たちが起こすべき3つのアクション
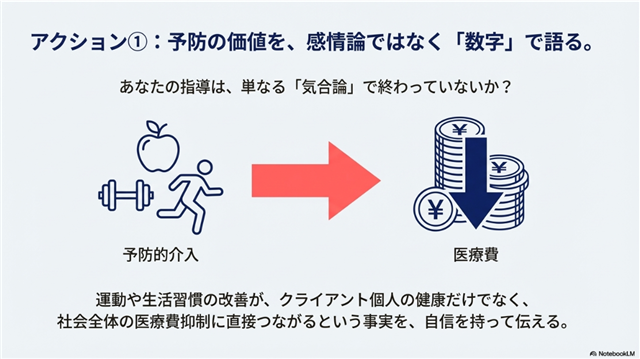
では、具体的に何をすべきか。私たちが今すぐ起こすべきアクションは3つあります。
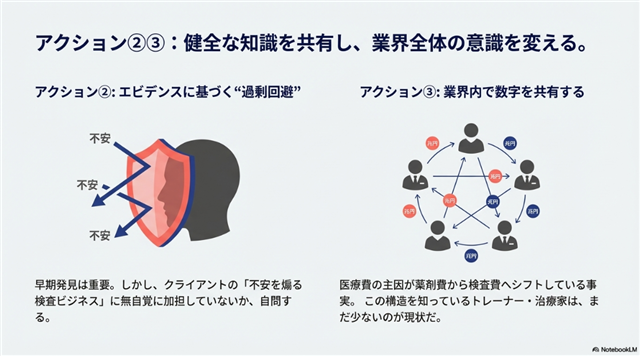
7. 結論:すべての議論は「知る」ことから始まる
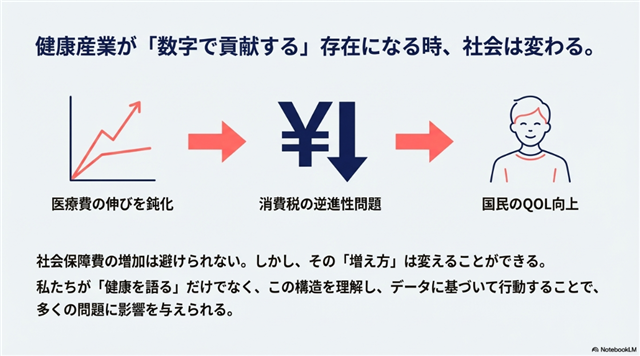
社会保障費の問題は、遠い「誰かの問題」ではありません。それは私たちの生活、そして専門家としての存在意義に直結する、紛れもない「自分たちの問題」です。
私たち健康産業が、単に「健康を語る」存在から、社会に対して「数字で貢献する」存在へと進化できたとき、それは日本の財政健全性、ひいては国民全体のQOL向上にまで影響を与えることができるでしょう。最後に、この問いで締めくくります。
健康を仕事にしている私たち自身が、この数字から目を背けていて良いのでしょうか? まずは知ることから。議論は、そこから始まります。

*この投稿は下記参考資料を元にNotebookLMに生成させたものになります。
参考資料:
厚生労働省HP 令和5(2023)年度 国民医療費の概況
OECD MRI普及率(100万人当たり)
https://www.oecd.org/en/data/indicators/magnetic-resonance-imaging-mri-units.html