EBM(エビデンスに基づいた治療)を行う事は賛成です。
しかし、
「私はガイドラインに書いてある事しかやらない。」
や、
「その治療はガイドラインに書いていないからやれない。」
には反対です。
ガイドラインとは、ある疾患の診断や治療を知らない人が、全く頓珍漢な治療をしない様にするために参考にする資料です。
本来はその様な位置付けで作成されています。
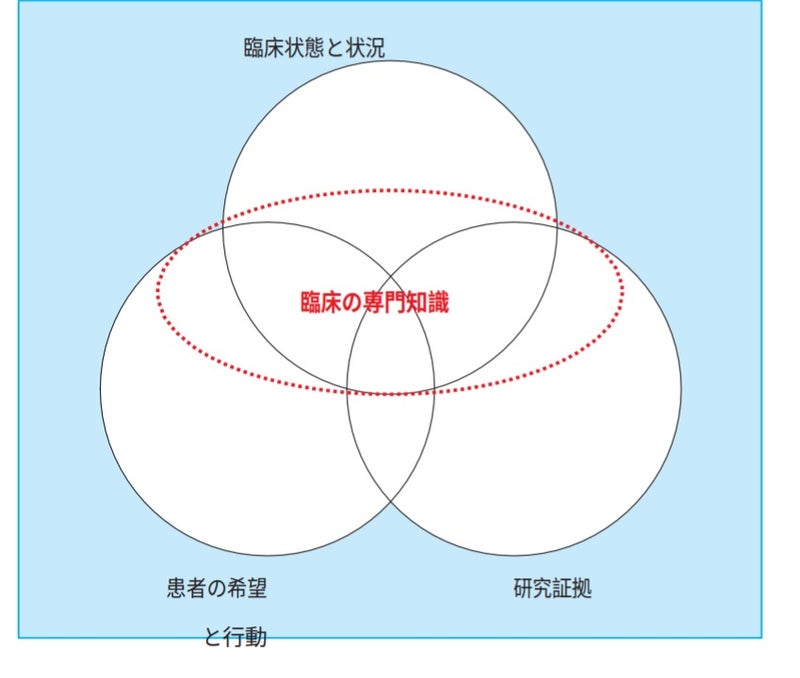
上の図は、“Physicians’ and patients’ choices in evidence based practice"に掲載されている図です。
この論文はEBMの概念を世界で初めて提唱した、臨床疫学の教授であるGordon H Guyatt達が、EBMと言う概念が、臨床医の手を縛り、また患者自身が思う最適なケアを選択する権利を奪う事になっている状況への警鐘の為に書かれました。
EBMは、臨床医の手を縛り、患者の選択を奪うものでは無く、患者の望みや願いを汲み取る事は、その重要性がむしろ強調されています。
この図では、実際の臨床の場で、何が問題でどのような治療選択肢があるのかを確立するために、またそれらに基づいて治療方針を決定するために、考慮する点をまとめています。
第一に、「患者の臨床的・身体的状況」を把握する事を中心の上方に挙げています。
例えば、切除不能・転移・再発乳がんにおいて、無病状態を目指すために、私は局所の状態、全身の状態を実際に目で見て、触れて観察します。
それは、初診時だけでなく、必要であれば、受診時に毎回診察します。
画像は根治を目指した治療のために必要な機器、撮影条件、撮影時期等細かく指示します。
血液検査は、瞬間的な今の状態と、時間的な流れの中で
今どうなっているのかを考えながら分析します。
セカンドオピニオンで様々な施設からデータのご提供をしていただきますが、同じ機器や採血検査をされていても、しっかりと画像を解析しようと考えられているものから、「これは転移がある」、と言う事を確認しただけで、治らないから詳しく見てもしょうがない、と思われているのかな、と感じてしまう画像まで様々あります。
いずれにしても、治療方針の決定には、患者さんの身体的状態、進行乳がんであればその病状、また患者さんの生活環境までを含めて深く知る事が、EBMの実践において最重要である事には賛成です。
ただ、医師が実践していく治療によって、患者さんの状態の把握は大きく異なってくると思われます。
例えば進行乳がんの緩和治療を目指す医師にとっては、検査はほとんどしなくても良いのかもしれません。
進行乳がんの延命治療を目指す医師にとっては、出来るだけ身体に負担の少ない治療を選択しながら、ある程度の転移の状況を大まかに分かれば良いのかもしれません。
標準治療を選択する場合、おそらくここに当てはまるかと思います。
あるいは進行乳がんの根治を目指す医師にとっては、進行した局所の状態、それぞれの臓器への転移の状況を常にこと細かく把握する必要があります。
最初、セカンドオピニオンでご提供いただく画像データに施設によりかなりの差があり、
「こちらの先生は不親切だな。
ほとんど転移を判断する画像が無い。」
等と思っていました。
でも、私の勘違いだったのかもしれません。
ただ単に、その先生、その先生が選択された医療においての必要かつ十分な検査だったのかもしれません。
それはそれで、医師としての善意の現れだったのかもしれません。