新型コロナはもう殆ど巷では話題にならなくなりましたが、実はまだしっかり存続しています。今は当院では新型コロナは発熱患者でも希望者と入院になる患者、病児保育利用者などに限って検査している状況ですが、それでも2割前後の陽性率が続いています。まあワクチンのおかげもあって致死率もインフルエンザ並みに低下していますし、もはやそれほど騒ぐ必要はないのでしょう。
そんな新型コロナですが、ワクチンが大嫌いな人たち(反ワクチン派)の主張に「ワクチンを打つほど新型コロナに罹りやすくなる」というものがありました。確かに信頼できるデータでも一部そういう傾向が見られたので、残念ながら「ワクチンを打つほど新型コロナに罹りやすくなる」は事実と言わざるを得ないでしょう。しかしながらそれ以上に致死率を大きく下げるので、ワクチンは無駄とはなりません。しかし一部の医者ですら致死率も考慮せずにワクチンによる感染率の増加のみを強調する者がいたりして、いったいどんな倫理観を持っているんだろうなと思ったりしました。で、今回ご紹介する論文は、その新型コロナワクチンによる感染率の増加を明快に示したものです。反ワクチン派を喜ばせそうで嫌なんですが、事実は事実として認めなければなりません。まずは抜粋を。
『
2価ワクチンの効果、変異株の変遷に伴い大きく減弱
さて、その内容に移るが、オミクロン株流行期に導入された2価のCOVID-19ワクチン(起源株とBA.4/5株の抗原情報を含む)の有効性について検証した、後ろ向きコホート研究の結果である。方法は、米国で2価ワクチンが使用できるようになった2022年9月12日時点に雇用されていた同クリニックの全職員のうち、研究の条件に合致した5万1,017人を抽出し、COVID-19の累積罹患率を26週間追跡調査した。
対象集団の平均年齢は42.3歳と比較的若く、医療職が50.6%、COVID-19罹患歴なしが59.4%、ワクチン接種歴は0回が11.7%、1回が4.9%、2回が29.4%、3回以上が54.0%であった。罹患の定義は逆転写ポリメラーゼ連鎖反応(PCR)などによるSARS-CoV-2遺伝子増幅検査での陽性例とされ、検査は疑わしい症状のある者あるいは曝露時、手術前など必要な場合に限定して行われた。なお、調査開始時の主流株はBA.4/5株であったが、その後BQ株、XBB株と2~3カ月ごとに変遷していた。
調査期間中に1万3,134人(26%)が2価ワクチンを接種し(ファイザー製87%、モデルナ製13%)、このうち4,424人(8.7%)がCOVID-19に罹患した。2価ワクチンの有効性を評価すると、BA.4/5株期には一定の防御効果が示されたものの、 BQ株期には低下し、XBB株期ではほとんど認められなかった(Cox回帰分析)。
ここまでが本来の研究目的であり、ほぼ予想通りの結果だった。しかし、COVID-19罹患と他の因子との関連を検討すると、ワクチンの接種回数に応じて罹患リスクが上昇する傾向が認められたのである(図2)。
図2. ワクチンの接種回数別に見たCOVID-19累積罹患率
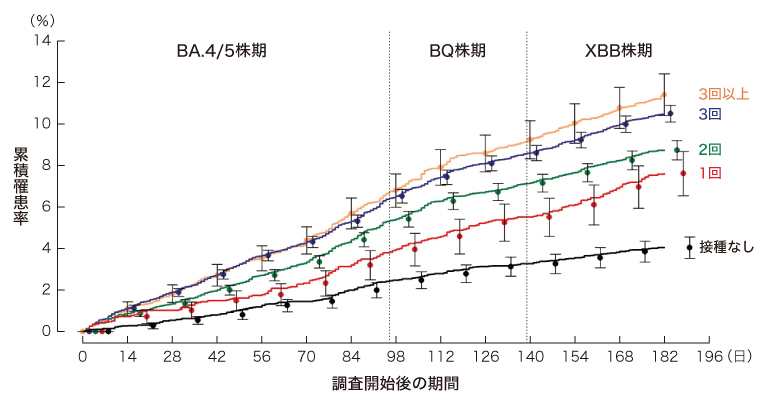
(Open Forum Infect Dis 2023; 19: ofad209)
ワクチン接種後もリスク回避行動は疎かにならない
これは、全く予想しない結果であったことから、なんらかの交絡因子による影響と考えたShrestha氏らは、次のような可能性について検討している。
①感染リスクの高い人(高齢者、基礎疾患を持つ者など)が複数回の接種を受けている。
→接種歴を見ると、接種なし~2回(46%)より3回以上(54%)が多く、複数回接種者の中には感染リスクの高い人も少数含まれていたが、大半は若い健康人である。
②接種を積極的に受ける人は、感染に対する懸念から頻回に検査を受ける傾向があり、結果として発見されやすくなっている。
→接種回数と検査回数に関係性はなかった。
③一般用検査キットでの陽性者が把握されていない。
→同クリニックでは、COVID-19罹患による有給休暇の取得には施設での検査が必須となっている。そのため、一般用検査キットの陽性者は施設で再検査を受けていることから、漏れは少ない。
以上のように、結果に大きく影響する因子は見当たらなかったことから、同氏らは「今回の結果はそのまま受け取るしかない」と述べている。
また、同氏らの検討には含まれていないが、ワクチンの接種回数が増えることで安全への過信が生まれ、感染リスクの回避を怠りがちになり、罹患率が高くなるという可能性が考えられる。いかにもありえそうなことだが、この点については、英・オックスフォード大学の研究者を中心としたグループが行った大規模研究を参考に否定できると思われる。
2020年10月~21年9月に英国の全人口からランダムに抽出された3つの集団(約16万1,000~50万2,000人)を対象にアンケートを行い、10項目のリスク回避行動(むやみに人と接触しない、公共の場に外出しないなど)についてワクチン接種前後での変化を調査したところ、リスク回避行動の変化は個人のワクチン接種歴とは相関せず、国レベルのワクチン接種率と相関していた(Sci Rep 2023; 13: 8441)。米国人と英国人のメンタリティーは異なるかもしれないが、クリーブランド・クリニック研究の対象が医療施設の職員であることを考慮すれば、一般人よりは慎重に行動すると推定されるだろう。
mRNAワクチンは自然免疫と獲得免疫のいずれにも負の影響
こうして見てくると、クリーブランド・クリニック研究の成果は、疫学的に揺るぎない価値があるといえそうだが、結果を受け止めるには、ワクチンの複数回接種がCOVID-19罹患率を上昇させた理由について検討せねばならない。まずShrestha氏らは、これまでに報告されているmRNAワクチンの免疫学的な作用機序を基に、次の2つの可能性を挙げている(文献は最新の論文を提示)。
1つは、以前から免疫学の領域では知られていた現象で、同じ系統のワクチンを連続して接種すると、1回目の抗原情報を免疫系が記憶し、2回目以降に変異抗原のワクチンを接種しても、免疫応答が起きにくくなる "免疫の刷り込み"の影響を指摘している(Nat Microbiol 2023; 8: 1971-1985)。
もう1つは、mRNAワクチンの反復接種によりIgGのサブクラス変化(クラススイッチ)が引き起こされ、SARS-CoV-2に対する免疫力が弱まる、"免疫グロブリンのクラススイッチ"である。これに関しては、最近複数の研究において、3回以上の接種後に、4つのIgGサブクラスのうち主に感染防御を担うIgG1および特にIgG3の割合が減少し、IgG4が著明に増加することが示された。IgG4は中和作用が低く、補体や食細胞の活性化能も持たないため、免疫応答に対して抑制的に働く(Sci Immunol 2023; 8: eade2798、Sci Rep 2023; 13: 13166)。
また、同氏らが挙げていないその他の機序として、自然免疫の変容が考えられる。自然免疫の中でも訓練免疫の研究において世界的な第一人者であるオランダのNetea氏らは、健康被験者16人を対象としmRNAワクチンの接種(計3回)後における種々の抗原刺激に対するサイトカイン応答を調べたところ、SARS-CoV-2に対するⅠ型インターフェロンの応答が有意に減弱し、その状態は長期間持続していたと報告している(Clin Immunol 2023; 255: 109762)。Ⅰ型インターフェロンはウィルスに抵抗する自然免疫において重要な役割を担っていることから、mRNAワクチンの反復接種によって、SARS-CoV-2に対する自然免疫系が抑制される可能性が示唆されたといえよう。さらに規模の大きい研究での検証が望まれる。
mRNAワクチンが免疫系に与える影響は、自然免疫と獲得免疫の両面において明らかにされつつある。いずれにせよ、クリーブランド・クリニックや多くの免疫学者による報告はmRNAワクチンの反復接種が負の影響を及ぼす可能性を示しており、日本の感染状況とワクチン接種率との不整合を考える上で参考になるように思われる。今後の展開が待たれる。』
以上です。このレポートの優れたところは、様々な交絡因子を考慮してちゃんとその影響を否定しているところです。だから事実として「新型コロナワクチンを打つほど新型コロナに感染しやすくなる」ということはあると言わざるを得ません。しかしながら、新型コロナワクチンによる劇的な致死率の低下を考慮すれば、それでもなお新型コロナワクチンは意味があるといえると思います。
ワクチンの複数回接種がコロナリスクを招く?!|寄稿|連載・特集|Medical Tribune (medical-tribune.co.jp)
