皆さん眠れていますか?
日本人の3割は、何らかの原因で不眠を訴え睡眠薬を飲んでいるようです。
それも、色々な情報があり不安と葛藤しながら睡眠薬を飲んでする方が多いようです。
私も現役時代夜間勤務をしており、その関係で睡眠薬(ベンゾジアゾピン系)を処方してもらい、8年間程飲んでいました。2012年松本に転居後も処方されていましたが、2014年同睡眠薬は認知症に成る可能性が高いとの事で、非ベンゾジアゼピン系睡眠薬(ゾピクロン)に変更され現在に至っています。
(一度中止したのですが、また飲み始めました)
そこで、特に睡眠薬を手放せない方が心配されていると思う睡眠薬と認知症の関係を中心に深読みしてみます。
不眠症とは
不眠症とは、入眠障害(寝つきが悪い)・中途覚醒(眠りが浅く途中で何度も目が覚める)・早朝覚醒(早朝に目覚めて二度寝ができない)などの睡眠問題があり、そのために日中に倦怠感・意欲低下・集中力低下・食欲低下などの不調が出現する病気です。成人の約30%が不眠症状を有しており、約10%は不眠症に罹患しているといわれています。不眠は、眠気、倦怠感、集中力低下、抑うつや不安などの精神症状を引き起こし、その結果として医療費の増加、生産性の低下、交通事故の増加などの様々な人的及び社会経済的損失をもたらすことが報告され、社会問題となっています。
不眠は誰でも経験しますが、自然に改善して再び眠れるようになることが大部分です。ただし、いったん慢性不眠症に陥ると適切な治療を受けないと回復しにくいといわれています。不眠の原因はストレス・こころやからだの病気・薬の副作用など様々で、原因に応じた対処が必要です。
不眠症は国民病
一般成人の30〜40%が何らかの不眠症状を有しており、女性に多いことが知られています。不眠症状のある方のうち、慢性不眠症は成人の約10%に見られ、その原因はストレス、精神疾患、神経疾患、アルコール、薬剤の副作用など多岐にわたります。加齢とともに不眠症状は増加し、60歳以上では半数以上の方で認められます。また、東日本大震災や新型コロナウイルス感染症などの大きな災害があった後には一過性に増加します。このように、不眠症は特殊な病気ではありません。よくある普通の病気なのです。実際、日本では成人の5%が不眠のため睡眠薬を服用しています。
不眠症の定義
不眠症とは、「夜間の不眠症状が週に2回以上あり、その状態が少なくとも1か月以上持続し、その結果として日中の機能障害を伴うもの」と定義されています。精神的なストレスや身体的な苦痛により一時的に夜間眠れない状態は、生理学的な不眠状態ではありますが、疾患としての「不眠症」とは言いません。
不眠の原因
不眠症 | e-ヘルスネット(厚生労働省) (mhlw.go.jp)
不眠症は一つの病気ではありません。大部分の不眠症にはそれぞれ原因があり、対処法も異なります。主な不眠の原因について簡単に表にまとめたので参考にしてください。
特に大事なのは、不眠症状を伴う様々な睡眠障害と誤診をしないことです。睡眠時無呼吸症候群・レストレスレッグス症候群(むずむず脚症候群)・周期性四肢運動障害・うつ病による不眠や過眠などは、専門施設での検査と診断が必要です。これらの特殊な睡眠障害にはそれぞれの治療法があり、通常の睡眠薬では治りません。これらの睡眠障害が疑われる場合には、日本睡眠学会(http://jssr.jp/)の睡眠医療認定医や精神科医、脳神経内科医などへのご相談をお薦めします。
ところで同士の皆さん、眠れないからと医者に話をすると、大半の医者は睡眠薬の処方をされますよね?
もしかしたら、根本的な原因が分らず睡眠薬を飲んでいる可能性もあるかもしれませんよ?
| ストレス | ストレスと緊張はやすらかな眠りを妨げます。神経質で生真面目な性格の人はストレスをより強く感じ、不眠にこだわりやすく、不眠症になりやすいようです。 |
|---|---|
| からだの病気 | 高血圧や心臓病(胸苦しさ)・呼吸器疾患(咳・発作)・腎臓病・前立腺肥大(頻尿)・糖尿病・関節リウマチ(痛み)・アレルギー疾患(かゆみ)・脳出血や脳梗塞など様々なからだの病気で不眠が生じます。不眠そのものより、背後にある病気の治療が先決です。原因となっている症状がとれれば、不眠はおのずと消失します。 |
| こころの病気 | 多くのこころの病気は不眠を伴います。近年は、うつ病にかかる人が増えています。単なる不眠だと思っていたら実はうつ病だったというケースも少なくありません。不眠症状や過眠症状(眠気)とともに、気分の落ち込みや意欲減退(何事も億劫)、興味の減退(趣味が手につかない)などの症状がみられる場合には早めに専門医を受診してください。 |
| その他の睡眠障害 | 睡眠時無呼吸症候群やレストレスレッグス症候群(むずむず脚症候群)など、睡眠に伴って呼吸異常や四肢の異常運動が出現するために睡眠が妨げられ、不眠症状が出現する場合も珍しくありません。 |
| 薬や刺激物 | 治療薬が不眠をもたらすこともあります。睡眠を妨げる薬としては、降圧剤・甲状腺製剤・抗がん剤などが挙げられます。また、抗ヒスタミン薬では日中の眠気が出ます。コーヒー・紅茶などに含まれるカフェイン、たばこに含まれるニコチンなどには覚醒作用があり、安眠を妨げます。カフェインには利尿作用もあり、トイレ覚醒も増えます。 |
| 生活リズムの乱れ | 交替制勤務や時差などによって体内リズムが乱れると不眠を招きます。現代は24時間社会といわれるほどで昼と夜の区別がなくなってきていますから、どうしても睡眠リズムが狂いがちです。 |
| 環境 | 騒音や光が気になって眠れないケースもみられます。また寝室の温度や湿度が適切でないと安眠できません。 |
不眠症診断基準
「夜間の不眠が続き」「日中に精神や身体の不調を自覚し、生活の質が低下する」という二つの条件が認められた場合、不眠症と診断されます。
不眠症の国際的な診断基準に「睡眠障害国際分類第3版(ICSD-3)」があります。睡眠障害国際分類第3版(ICSD-3)では、不眠症の診断基準として、以下のように定められています。
・睡眠の質に対する訴えがあること
・訴えは適切な睡眠環境下においても生じていること
・以下の日中の機能障害が少なくとも1つ認められていること
①倦怠感や不定愁訴
②集中力や注意、記憶の障害
③社会的機能の低下
④気分の障害や焦燥感
⑤日中の眠気
⑥動悸や意欲の障害
⑦仕事中や運転中のミスや事故の危険
⑧睡眠不足に伴う緊張や頭痛、消化器症状
⑨睡眠に関する不安
つまり、普通の睡眠環境で、日中に何らかの影響があって、睡眠のことで困っていることが不眠症の診断基準になります。
なお、不眠症は慢性不眠症(慢性不眠障害)と短期不眠症(短期不眠障害)の二つに分けられます。不眠と日中の不調が週に3日以上あり、それが3カ月以上続く場合は慢性不眠症、3カ月未満の場合は短期不眠症と診断されます。
不眠が続くと不眠恐怖が生じ、緊張や睡眠状態へのこだわりのために、なおさら不眠が悪化するという悪循環に陥ります。
家庭での不眠対処で効果が出ないときは専門医に相談しましょう。
睡眠薬に対する過度の心配はいりません。現在使われている睡眠薬は適切に使用すれば安全です。
不眠症 | e-ヘルスネット(厚生労働省) (mhlw.go.jp)
不眠症と診断時投与される3つの不眠症治療薬
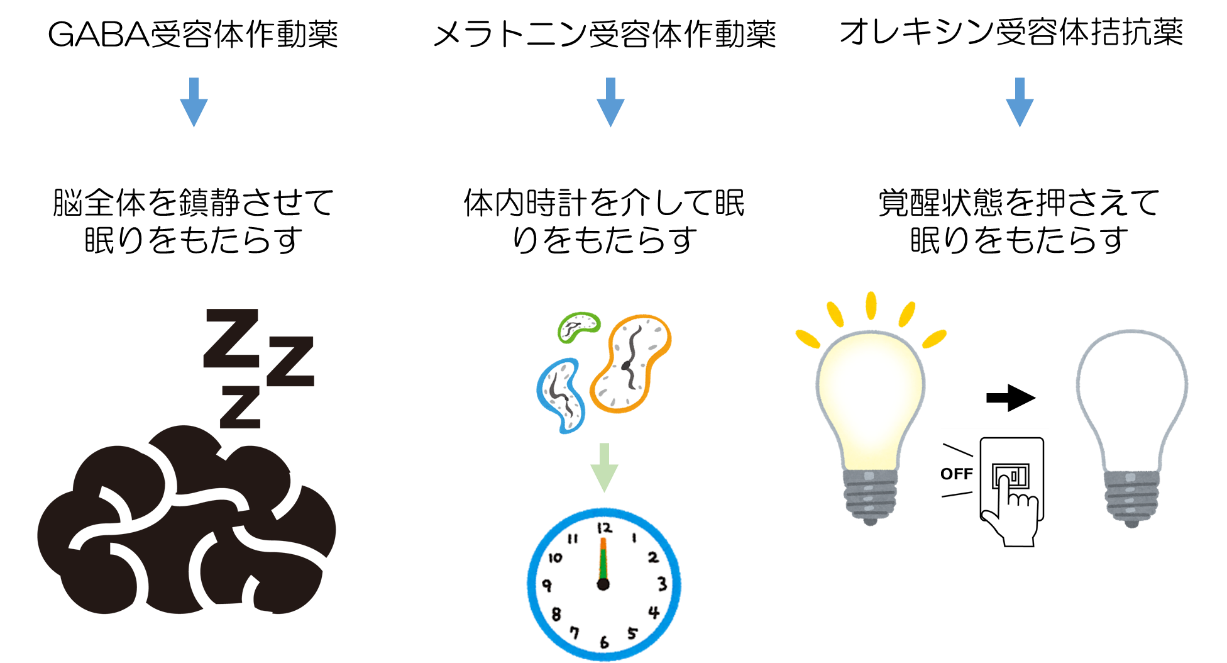
不眠症治療薬の種類には
①GABA(ギャバ)受容体作動薬
脳全体の活動を鎮静化させて眠りに導く。脳の興奮を抑えるGABA(ガンマアミノ酪酸)という神経伝達物質の働きを促すことによって、脳の活動を休ませて眠りへと導きます。 お薬の構造から「ベンゾジアゼピン系睡眠薬」と「非ベンゾジアゼピン系睡眠薬」に分けられ、不眠症の症状や患者さんの生活状況などの背景に応じて使い分けられています。
②メラトニン受容体作動薬
体内時計の働きをつかさどるメラトニンの作用を高めて、睡眠リズムを整えて眠りに導く。ロゼレムと言う名前で処方されます。
③オレキシン受容体拮抗薬
起きている状態を保とうとする物質「オレキシン」の働きを弱め、脳を眠りの状態に切り替える。
の3つがあります。ベルソムラ、デエビゴと言う名前の薬です。
主な睡眠薬名
※オレキシン受容体拮抗薬とは
オレキシンは覚醒と睡眠を調節する神経伝達物質のひとつです。
オレキシン受容体拮抗薬は、その「オレキシン」の働きを弱めることによって眠りを促す、新しいタイプのお薬です。
こちらの薬も従来の睡眠薬に高頻度で発現していた依存、耐性、反跳性不眠がなく、自然に近い生理的睡眠を誘導する薬です。
その一方で効果はソフトでマイルドなため、即効性の効果が優れる印象はありません。どちらも自然な眠気を強めるため、「中途覚醒」「早朝覚醒」「熟眠障害」に使われることが多いです。
また即効性がなく効果の実感が得られにくい薬で、2~4週間ほど内服して徐々に睡眠が改善していくお薬です。入眠の頓服としての利用や入眠障害に対しては効果は期待しづらいです。
※メラトニン受容体作動薬
睡眠薬は『作用』から2つに分類に分かれます。
「内服して短時間のうちに脳の機能を低下させる事によって眠りに導く薬」と「毎日飲んで自然な眠気を徐々に強くする薬」です。2010年に「毎日飲んで自然な眠気を徐々に強くする薬」が販売されました。2021年現在では4つの種類があります。メラトニン受容体作動薬のロゼレムとメラトラベル、オレキシン受容体拮抗薬のベルソムラとデエビゴになります。
メラトニンは体内時計に働きかけることで、覚醒と睡眠を切り替えて、自然な眠りを誘う作用があり、「睡眠ホルモン」とも呼ばれています。メラトニンは脳の中にある松果体という部位から夜の20時頃から分泌されはじめ、深夜をピークに、朝になり太陽の光をあびると分泌されなくなる物質です。
メラトニン受容体作動薬はメラトニンの分泌を促す薬になります。従来の睡眠薬に高頻度で発現していた依存、耐性、反跳性不眠がなく、自然に近い生理的睡眠を誘導する薬です。
※非ベンゾジアゼピン系睡眠薬(非BZD系睡眠薬)
- 脳の活動を抑えることで眠りやすくし、睡眠障害などを改善する薬
- 脳内のベンゾジアゼピン受容体(BZD受容体)は、催眠・鎮静、抗不安などに関わる
- BZD受容体が刺激されると、脳の興奮が抑えられ眠気などがあらわれる
- 本剤はBZD受容体を刺激することで催眠作用などをあらわす
- ベンゾジアゼピン系睡眠薬に比べ、筋弛緩(筋肉の緊張が緩み力が入りづらくなる)作用が少ない

- 一般的に、ふらつきや転倒などへのリスクが少ないとされる
- 『非ベンゾジアゼピン』系睡眠薬の言葉の意味
- 薬剤成分が「ベンゾジアゼピン骨格」という構造を持たない睡眠薬という意味
- 「ベンゾジアゼピン骨格」を持つベンゾジアゼピン系睡眠薬との区別のためであり、薬の薬理作用の違いを示すものではない
詳しい薬理作用
睡眠障害(不眠)は睡眠になんらかの問題がある状態で、寝つきが悪い、途中で目が覚めてしまうなどの様々なパターンがある。睡眠薬は脳の活動を抑えることで、眠気などを誘発させて睡眠障害を改善する。
脳内の神経伝達物質の中で、GABA(gamma-aminobutyric acid:γ-アミノ酪酸)は抑制性の神経伝達物質として働き、このGABAの神経伝達が亢進すると催眠・鎮静作用などがあらわれる。脳内の神経伝達に関わるベンゾジアゼピン(BZD)受容体は、GABAの受容体(GABAA受容体)と複合体を形成していて、BZD受容体が刺激されるとGABAに関わる神経伝達が亢進し、脳の活動が抑制され眠気などがあらわれる。
非ベンゾジアゼピン系睡眠薬(薬剤成分が「ベンゾジアゼピン骨格」という構造を持たない睡眠薬)は脳内のBZD受容体へ作用し、主にGABAの神経伝達を亢進することで催眠・鎮静作用をあらわす(本剤の名称は、「ベンゾジアゼピン骨格」をもつベンゾジアゼピン系睡眠薬との区別のためで、薬理作用の違いを示すものではない)。
※薬理作用=薬物が生体の生理機能に影響を与えること
なお、BZD受容体には、ω1、ω2、ω3というタイプがあり、ω1受容体は主に催眠・鎮静作用に関わり、ω2受容体は主に抗不安作用や筋弛緩作用に関わるとされる。本剤に含まれるゾルピデムなどはω1受容体へ作用しやすいとされ、一般的に筋弛緩作用が弱く、睡眠薬で少なからず懸念されるふらつきや転倒などへのリスクがより少ないと考えられている。
ベンゾジアゼピン系睡眠薬とは、「ベンゾジアゼピン受容体」の働きを活性化することで、GABAと呼ばれるリラックスを促す神経伝達物質の作用を強めて、入眠を促す睡眠薬のことです。
即効性が高い上に、ベンゾジアゼピン睡眠薬には、睡眠を促す作用のほかにも不安感の軽減などの効果があります。
薬の種類も多く、幅広い睡眠障害に利用されている睡眠薬の1つです。
ベンゾジアゼピン系睡眠薬は、「ベンゾジアゼピン受容体」を刺激し、リラックス効果のあるGABAの神経伝達を活発にすることで、催眠・鎮静効果を与える薬です。
薬の種類によって異なるものの、いずれも即効性が非常に高いことが特徴であり、服用すると短時間で入眠できます。

また、ベンゾジアゼピン系睡眠薬は、作用時間の短さによって4つに大別されます。
それぞれの種類と、薬の効果が半減するまでの時間は下記の通りです。
- 超短時間作用型(超短時間型):2~4時間
- 短時間作用型(短時間型):6~10時間
- 中間作用型(中間型):12~24時間
- 長時間作用型(長時間型):24時間以上
主に寝つきが悪い場合は、超短時間作用型や、短時間作用型が利用されます。
一方で、中途覚醒や、早朝覚醒を防ぐ用途の場合は、中間作用型や長時間作用型が利用されます。
不眠症に対する睡眠薬の効果最新の比較
睡眠薬の種類と特徴
睡眠薬処方量の傾向
処方量は、8割以上が10mg未満です
大半が短時間作用型のベンゾジアゼピン系睡眠薬を飲んでいる
高齢者ほど処方率は高くなる
日本人が持つ睡眠薬への不安
睡眠薬と認知症の関係
本題を書こうと思ったのですが、チョッピリがっかりしました。
私は、認知症に対する不安が最も多いと思っていたからです。
何と、睡眠薬飲用者の中では最下位じゃ無いですか。
書いても無意味かもしれませんが、参考のために書いてみます。
ベンゾジアゼピン系睡眠薬が認知症リスクが高い
特に、強力なベンゾジアゼピン系の睡眠薬や抗不安薬や、抗コリン作用を含む薬剤では、認知症発症リスクや、進行のリスクが高いとされています。
過活動膀胱治療例
※抗コリン作用とは、アセチルコリンの作用を遮断する薬がもつ働きです。 アセチルコリンは、信号を隣接する神経細胞または筋肉もしくは分泌腺内の細胞に伝達するために神経細胞が放出する化学伝達物質(神経伝達物質)です。 アセチルコリンは細胞同士の連絡を助けます。
ベンゾジアゼピン系の睡眠薬は、非常に強力な効果を示すものの、副作用もあるため、慎重に服用する必要があります。
発端は?
ベンゾジアゼピン受容体作動薬については、2014年頃に認知症の発症リスクを高める可能性があると報告され、日本でも複数のメディアで取り上げられました。ことの発端は、2014年9月にフランス・カナダのグループが報告した以下の論文からでした。
ベンゾジアゼピンの使用は、アルツハイマー病のリスク増加と関連しています。長期曝露で観察されたより強い関連性は、ベンゾジアゼピンの使用が認知症リスクの増加に関連する状態の初期マーカーである可能性もあるとしても、直接的な関連の可能性の疑いを強めます。
カナダのケベック州の住民 8980名(アルツハイマー病 1796名、対照群 7184名)を対象とした症例対照研究。比較する対照群は、年齢、性別、観察期間などがマッチングされた住民。
・ベンゾジアゼピン受容体作動薬を3か月以上使用した場合に、アルツハイマー病の発症リスクが約1.5倍になる。
・半減期が長い薬剤(1.7倍)は、短い薬剤(1.43倍)よりも、発症リスクが高い。
ところが
2015年6月、スイスのグループがDrug Safety誌に発表した結果は、フランス・カナダのグループの主張とは異なるものでした。
CPRD(イギリスの外来データベース)に登録された約53000名(アルツハイマー病と血管性認知症26459名、対照群も同数)。性別・年齢・観察期間などをマッチングさせた認知症ではない同数の登録者を比較対照群とした。
・ベンゾジアゼピン服用と、認知症発症リスク増加との間に、相関はみられなかった。
さらに
2016年2月にワシントン大学が報告した研究報告も、認知症の発症リスク増加に対して否定的な見解を示しています。奇しくも、2014年にフランス・カナダのグループが認知症の発症リスク増加を報告したのと同じ、BMJの医学論文です。
シアトル在住の認知症ではない65歳以上の高齢者3434名に対する追跡調査。
・観察期間は平均7.3年にわたり、797名(全体の約23%)が認知症を発症。うち、637名がアルツハイマー型認知症であった。
・ベンゾジアゼピン累積使用量が多いグループと、ベンゾジアゼピンを服用していないグループとの間で、認知症発症リスクに差はみられなかった。
最新の認知症と睡眠に関する報告
認知症を恐れるのであれば、不眠症を放置することは得策ではありません。不眠などによる睡眠不足が認知症リスクを増大させることは、最新の研究で示唆されています。2021年4月に一流誌にて報告されています。
Whitehall II studyのデータ(イギリス人7959名からなるデータ)を用いた25年の追跡調査のうち、認知症と診断された521名のデータを分析することにより、睡眠時間と認知症発症リスクの関連を調べた。
・50才、60才における睡眠時間が6時間以下の群は、7時間の群に比べ、70才時の認知症リスクが3割増加することを示した。この結果は、中年期の睡眠不足が認知症のリスク増加につながりうることを示唆している。
睡眠薬にアルツハイマー型認知症の予防効果がある?
睡眠導入剤のひとつであるスボレキサント(商品名ベルソムラ)が、アルツハイマー病の予防に有用である可能性を示唆する予備的な臨床試験の結果を報告しました。
睡眠薬にアルツハイマー型認知症の予防効果? | 福岡市早良区の内科・神経内科で脳ドック おばた内科クリニック (obata-naika.jp)
どうすりゃいいのよ![]()
![]()
厚労省の方針
睡眠薬の処方頻度が高まる中、 一部の患者でみられる長期服時依存(耐性、離脱、高容量 、多剤併用 )や乱用 (加療服用など)が社会問題化しています。
睡眠薬や抗不安薬が、薬物依存等の原因薬物となっており、ベンゾジアゼピン受容体作動薬が原因薬物の上位を占めていることから、厚生労働省は平成 24 年度及び 26 年度の診療報酬改定において、3 剤以上 投与時の診療報酬の減算等を導入し、睡眠薬や抗不安薬の処方の適正化を 図っているほか、向精神薬には診療報酬上の投薬期間の上限が定められて いるが、それらに加え、平成 28 年 9 月にはエチゾラム及びゾピクロンを向 精神薬(第三種向精神薬)に指定するとともに、投薬期間の上限を 30 日としています。
日本医師会の方針
ベンゾジアゼピン系の抗不安薬や睡眠薬の処方について、日本の医師会はいくつかの方針を示しています。以下に詳細を説明します。
- 減算除外の条件:
- ベンゾジアゼピン受容体作動薬(例: デパス)を同一用量で1年以上継続して処方している場合、処方料・処方箋料の減算規定が設けられています。
- ただし、以下のいずれかに該当する医師が行った処方については、向精神薬長期処方に該当しないとされています:
- 不安又は不眠に係る適切な研修を修了している。
- 精神科薬物療法に係る適切な研修を修了している。
- 当該処方の直近1年以内に精神科の医師からの助言を得て行っている。要は専門医が処方した場合は減算規定適用外という事ですよね。
- 新しいアプローチ:
ベンゾジアゼピン系薬剤の長期使用は避け、新しいメラトニン受容体作動薬やオレキシン受容体拮抗薬などの鎮静作用によらない睡眠薬を検討することが勧められています。
日本睡眠学科のガイドライン
日本睡眠学会から睡眠薬の適正な使用と休薬のための診療ガイドラインが作成されています。
常用量の睡眠薬を服用しても効果が 十分にない場合に、睡眠薬の多剤併 がより有効であるというエビデンスは無く、副作用リスクを低減するためにも、多剤併用はできるだけ避けるべきである。
特に、三種類以上のベンゾジアゼピン系ないし 非ベンゾジアゼピン系睡眠薬の併用は避けなくては いけない。
睡眠薬を徐々に減量することで不快な症状を避けることが可能です。1 種類の睡眠薬を 4 分の 1 錠ずつ減らし、1 〜2 週間経過をみて問題がなければさらに 4 分の 1 錠減 するなど時間をかけて減量します。
特に、2 錠以上服用している、2 種類以上服用している、 長期間服用している方は、 緩やかな減量が必要です。減量する睡眠薬の順番も決まっています。
不眠症が治っていれば睡眠薬は減量、中止できます。睡眠薬を減量した直後は睡眠の質が悪く感 じることもありますが、多くは数日で回復します。
上記のベンゾジアゼピン系抗不安薬・睡眠薬を長期間(12ヶ月以上)継続処方されている患者さんについてはメラトニン受容体作動薬、オレキシン受容体拮抗薬などの鎮静作用によらない睡眠薬を積極的に使用し、徐々に減量中止していくことが求められます。
ベンゾジアゼピン系抗不安薬、睡眠薬の名称
睡眠薬と認知症|各務原市で認知症にお悩みならふせや内科小児科へ (fuseyanaikasyounika.com)
非ベンゾジアゼピン系睡眠薬
-
- これらはベンゾジアゼピン系よりも安全性が高く、依存性や耐性のリスクが低いです。日本ではマイスリー、アモバン、ルネスタの3種類が発売されています。
- 海外ではソナタ(ザレプロン)も使用されています。
- 非ベンゾジアゼピン系睡眠薬:
- ゾルピデム酒石酸塩 (一般名: マイスリー): 睡眠が深くなる作用があり、依存性が少ない。
- ゾピクロン (一般名: アモバン): 翌朝の副作用が少なく、使いやすい。
- エスゾピクロン (一般名: ルネスタ): ω1へ選択的に作用し、シンプルな睡眠薬として働く
薬剤起因認知症とは、日頃から内服している薬剤が原因となって、引き起こされる認知症のことです。
薬剤の中には、たとえ医師や薬剤師の指示を守って服用したとしても、認知症の発症リスクを高めてしまうものがあります。
薬剤起因認知症は、主に鎮静作用の高い薬剤によるものが多いです。強い鎮静作用によって過度な沈静や、かえって興奮状態を生み出してしまうことによって発症します。
日本神経学会が2017年に作成した、「認知症疾患診療ガイドライン」によると、認知機能障害が見られる患者のうち、2〜12%は薬剤に関連した認知障害であるとされています。
薬剤起因認知症の場合は、減薬や服用の中止を行うことで、認知症の症状が大きく改善されることが多いです。
ただし、服用している薬を自分の判断で中止したり、減薬したりすると、かえって強い副作用などが起こる可能性があります。
必ず医師や薬剤師に相談した上で、指示に沿って薬を減らしましょう。
認知症発症リスクを高める薬
飲み続けることで、認知症発症リスクを高めるとされている薬は、下記の表の通りです。
|
系統 |
薬剤例 |
|
ベンゾジアゼピン系睡眠薬・抗不安薬 |
ハルシオン、エチゾラムなど |
|
抗精神病薬 |
リスペリドンなど |
|
抗パーキンソン病薬 |
アキネトンなど |
|
三環系抗うつ薬 |
トリプタノールなど |
|
抗てんかん薬 |
フェニトイン |
|
H2受容体拮抗薬 |
ニザチジンなど |
|
第一世代H1受容体拮抗薬 |
ジフェンヒドラミン塩酸塩 など |
特に、強力なベンゾジアゼピン系の睡眠薬や抗不安薬や、抗コリン作用を含む薬剤では、認知症発症リスクや、進行のリスクが高いとされています。
ベンゾジアゼピン系の睡眠薬は、非常に強力な効果を示すものの、副作用もあるため、慎重に服用する必要があります。
現場医師の動向(認知症否定派)実に説得力があります!!
睡眠薬(ベンゾジアゼピン)は認知症の原因になる? | 岐阜県多治見市の心療内科・精神科 水谷心療内科|ネット予約可能 (dr-mizutani.jp)
私は、臨床医として25年になりますので、10年どころか、40年の長期間に渡ってベンゾジアゼピンを服用してきた患者さんをたくさん見ています。当院を開院してからも10年以上になりますから、10年以上の間、私が責任持ってベンゾジアゼピンを投与してフォローしている患者さんも多々います。そんな私の実感からは、睡眠薬(ベンゾジアゼピン)は、認知症を引き起こすことは無い、と言えます。
現場医師の動向(何とも言えん派)
【精神科医が解説】睡眠薬は認知症を悪化させる?ガイドラインに沿った睡眠薬の使い方 |田町三田こころみクリニック (cocoromi-mental.jp)
睡眠薬は認知症を悪化させるのかどうかは、いろいろな説があり、はっきりしません。
レム睡眠行動障害・深夜徘徊・不眠障害がみられる場合、適切な睡眠薬の服用を検討すべきと考えられています。
ただし副作用として、眠気・ふらつき・過鎮静・歩行障害などがあり、転倒に注意が必要です。
現場医師の動向(減薬推進派)
ベンゾジアゼピンと認知症 | 綱島こころクリニック (cocoro.clinic)
2014年のフランス・カナダのグループが発表したベンゾジアゼピンによる認知症発症リスク増加に対し、2015年のスイス(バーゼル大学)のグループ・2016年の米国(ワシントン大学)のグループからは、いずれも否定的な見解が示されています。このように、相反する研究結果が混在することは、医学研究では珍しくありません。2014年の報告のみから判断し「不眠症だけど睡眠薬は怖いので治療は受けない」という選択をした場合、認知症リスクが高まる危険もあります。ベンゾジアゼピン受容体作動薬以外にも不眠を改善するお薬はありますので、薬物療法に精通した医師にご相談いただくことをお勧めします。
高齢者に良い睡眠薬
眠れない高齢者の悩みに答えよう:DI Online (nikkeibp.co.jp)
代謝機能が低下している高齢者では、半減期および作用時間がなるべく短い薬剤が望ましいとされる。「高齢者に使いやすいのは、非BZ系のゾピクロン(アモバン他)、エスゾピクロン(ルネスタ)、ゾルピデム酒石酸塩(マイスリー他)だろう」と、北里大学医学部精神科助教の木下玲子氏は言う。
睡眠の改善に効果的な食事
睡眠の質を向上させるためには、食事に注意を払うことが重要です。
以下に、睡眠の質を上げるための食事のポイントとおすすめの食材を紹介します。
- セロトニンの材料となる成分を摂る:
- セロトニンから作られる「メラトニン」は睡眠ホルモンとして知られています。
- トリプトファンという必須アミノ酸はセロトニンの材料となります。乳製品、大豆製品、ナッツ、カツオ、バナナなどに含まれています.
- セロトニンやメラトニンの合成に必要な成分を摂る:
- セロトニンやメラトニンの合成にはビタミンB6、ナイアシン、葉酸、鉄などが必要です。
- マグネシウムはセロトニンからメラトニンへの変化にも関与しています。
- インスリンを適切に分泌するためには糖質も摂取しましょう.
- 腸内環境を整える:
- 腸内環境と睡眠の質には密接な関係があります。
- 腸内細菌がトリプトファンを分解してセロトニンを生成し、ビタミンも効率よく吸収します。
- 鉄やマグネシウムなどの栄養素が脳へ送られ、睡眠の質を改善します.
おすすめの食材には、チーズ、卵、バナナ、鶏肉、豚肉、牛肉、お米などがあります。これらをバランスよく摂取して、良質な睡眠をサポートしましょう。
睡眠の改善の自然療法
不眠症を改善するために、自然療法を試してみることができます。以下にいくつかの方法を紹介します。
- 朝イチで太陽の光を浴びる:
- 体内時計をリセットするために、朝起きたら太陽の光を浴びましょう。
- 起きる時間を一定にする:
- 休日でも同じ時間に起きることで体内時計を整えます。
- 睡眠時間にこだわらない:
- 個人差があるため、自分に合った睡眠時間を意識しましょう。
- 適度に運動する:
- ウォーキングなどの適度な運動は寝つきを良くします。
- 寝室の環境を整える:
- 寝具や照明、温度・湿度などを調整して快適な環境を作りましょう。
- リラックスできる環境をつくる:
- アロマやストレッチ、読書などでリラックスしましょう。
- お酒を飲まない:
- 寝酒は逆効果です。深い睡眠を妨げることがあります。
- ブルーライトを避ける:
- 就寝前にスマホやパソコンの画面を避けてリラックスしましょう。
不眠症は自力で治せる?薬に頼らない自分でできる克服法12選|生活習慣の改善 (sanyokai-clinic.com)
睡眠に良いツボ
眠れない夜は、ココを押そう!スーッと眠りに誘う「快眠ツボ」|元気通信|養命酒製造株式会社 (yomeishu.co.jp)
まとめ
睡眠薬を飲まれている同士がおられましたら、どうしたら良いのでしょうか?
厚労省・医師会等の方向性は同じようです。
問題は、現場の医師の考えが統一されていない事です。
ベンゾジアゼピン系睡眠薬を処方する医師・他の薬に変更をしようとする医師。
患者は困ってしまいますよね。
無論飲まないに越したことはありません。
そんな折下記のサイトを見ました。
医師はこんな事を書かれていました。
「必要以上には薬を頼ってまで寝なくてもいいのではと思っています。
年を取ってこれば、なかなか熟睡はできなくなるものですから」
うーん納得!!私も止めるよう努力してみます。
睡眠薬と認知症|各務原市で認知症にお悩みならふせや内科小児科へ (fuseyanaikasyounika.com)
全く参考に成らないblogで申し訳ありませんでした。
最後まで読んでいただきありがとうございました![]()
それではまたお会いしましょうね![]()


















