過去に緑内障について書きましたが、少しリニューアルして書き直しました。
過去に読まれた方も、一読ください。
仮に病で、【見る】【聞く】【話す】の機能の内、一つの機能しか残せないとしたら、皆さんはどの機能を残してもらいますか?
個々人の考え方の相違はあろうかと思いますが、私は見る機能を残してもらいます。
皆さんは、眼の検査をされていますか?
私は、健診を受けているから問題ないわ。
確かに、健診項目には視力検査が入っています。
でも、健診で行う【視力検査】それだけでは駄目なんです!!
理由は、視力検査では根本的な目の不調原因は分からない事にあります。
同士の皆さんの中には、既知の事柄も多いとは思いますが、お知らせしたいと思います。
失明するとこんな珍しい花も見れませんよ。同士のchistatoさんのblogより借用しました。ヒマラヤ山脈の中腹で20年に一度咲くと言われています。
幸運をよぶ花とも言われ、住民でさえ一生に一度見れるかどうかわからない花だそうです。
彼女から、フェイク情報だと訂正blogが出されましたが、その後フェイクで無かったとのblog再訂正がありました。
私の調べた範疇では真偽のほどは定かではありませんでした。
AI加工という人もいれば「メインクーンソウ」という花の名前を書かれる方もいます。
私は、生まれて初めて見たので衝撃を受けました。えー本当なの?すごーい!!可愛い!!
妻は、親族一同・ライン友達に拡散しました。
貴方は、どう思われますか?
私の場合根が単純なので幸運が来そうです。
個人的考えですが、見て不快に思う事・人様に迷惑を掛ける情報でなければ、感じ方色々・色々あって良いと思います。
このような問題(拡散)は、信頼している方からの情報の場合に多いと思います。相手も信じて良かれと思い拡散している訳ですし、受信側も相手を信じているから拡散する訳ですよね。
私のような健康に関するblogを書いている人間にとっては、大変勉強に成りました。
これからの時代、情報に対する判断脳力も重要になってきますよね。私も、ボケちゃおられません。
どちらにしても、可愛い鼻ですワン![]()
それでは本題です。
健診だけでは駄目な理由
視力は、眼のごく一部の働きで保たれ、視力検査ではそれ以外の部分の異常が分かりません。少し目が悪くなったかなと思い眼科を受診したら、末期的な状態なんてこともあります。
そうならない為には、眼底検査が絶対に必要なのです。
眼底検査では下記の病が分かります。
網膜剥離、緑内障、糖尿病性網膜症、動脈硬化、高血圧症のほか、 脳腫瘍などの発見につながることがあります。
詳細は眼の異常発見の為の検査の項に記載してあります。
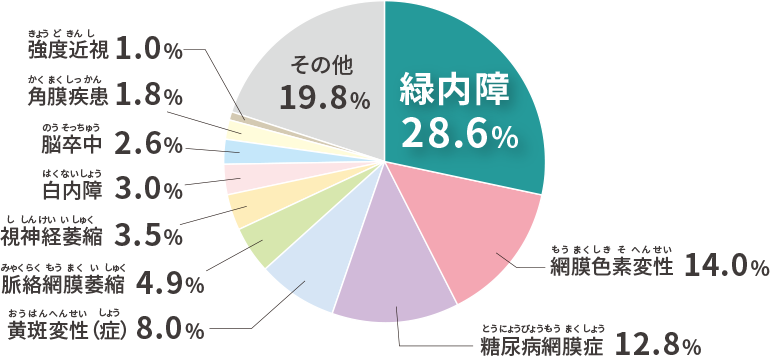
失明原因別の眼病
失明原因の多い順4位まで(約7割)の詳細を記載します。
1.緑内障
緑内障は聞いたことがないし、どんな病気なのかも知らないという人が多い
ようです。
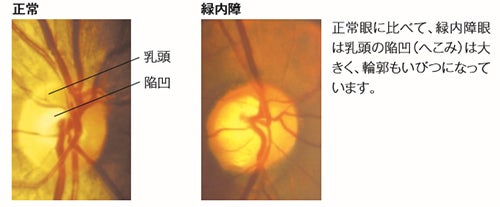
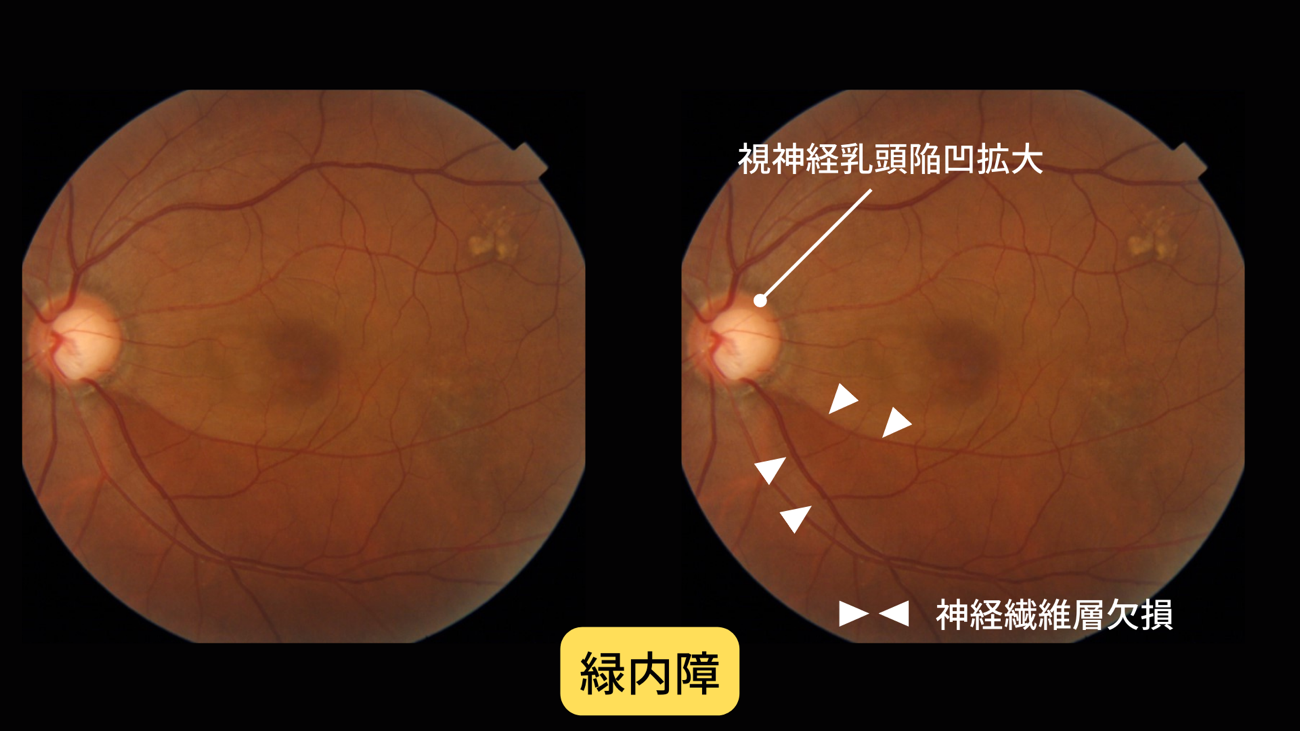
緑内障(丸い視神経が白っぽくなり、へこんでいる)
緑内障の経過観察(病状の進み具合の確認)にも重要な検査です。
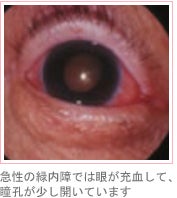
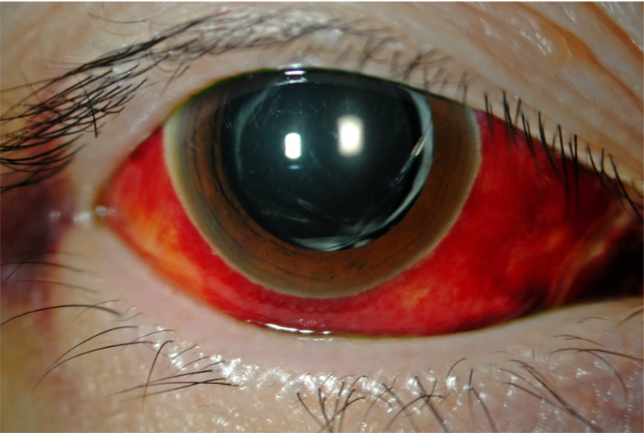
急性緑内障
緑内障とは、目から入ってきた情報を脳に伝達する視神経という器官に障害
が起こり、視野(見える範囲)が狭くなる病気のことです。
治療が遅れると失明に至ることもあります。
症状は、少しずつ見える範囲が狭くなっていきます。
しかし、その進行は非常にゆっくりで、両方の目の症状が同時に進行する
ことは稀なので、病気がかなり進行するまで自覚症状はほとんどありません。
原因の1つに、眼圧(眼球内の圧力)の上昇があげられます。
眼圧は眼球内の房水が増加することで上昇し、視神経を圧迫し障害を起こします。
しかしながら、日本人では眼圧が正常にもかかわらず緑内障を発症する人が多い
ことが分かっています。
私もこのパターンです。
日本人の場合、7割が正常眼圧緑内障と言われています。
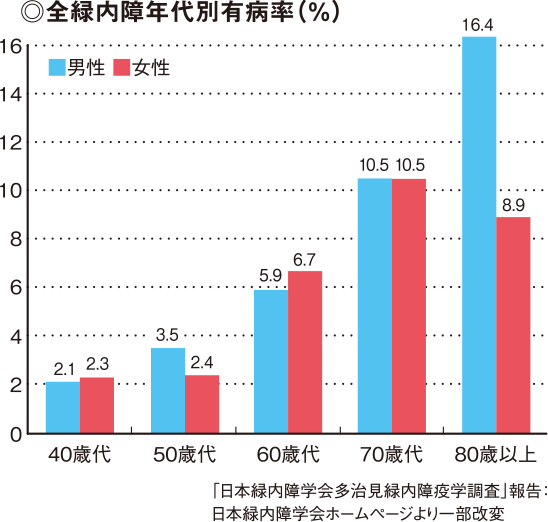
緑内障は中高年の方に起こる代表的な病気のひとつです。
40歳以上で1/20人、70代80代で1/10人と高齢になるほど多くなります。
症状がない場合でも、定期的に眼科検診を受けることをおすすめします。
「見えにくい」、「視力が落ちた」など見え方がおかしい、と気づいたときには
緑内障はかなり進行してしまっていることも少なくありません。
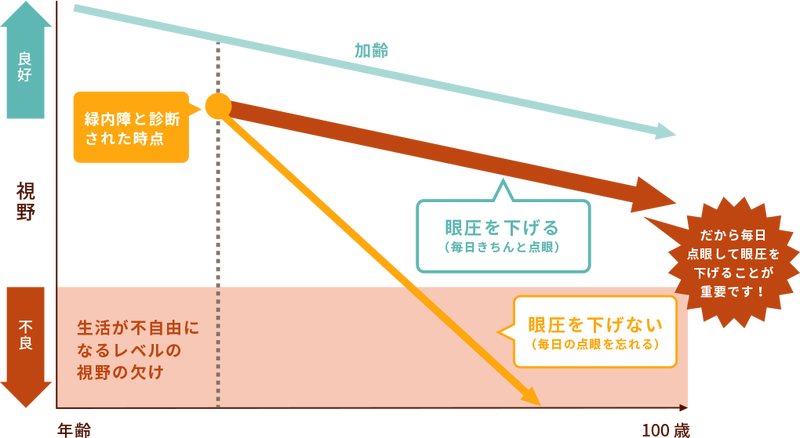
緑内障・正常眼圧緑内障も眼圧を下げ進行を遅らせる事が治療の目標となります。
何故気が付かないのか
片方の眼の視野が一部欠けていたとしても、もう片方の眼で見えないところを
補うため、 気がつかないことが多いのです。
凄い脳力ですが、メリットでありデメリットなんですね![]()
緑内障の場合、視力に影響する中心部よりもその周囲から見えなくなって
いくことが多いため、視力検査のときに片眼で見ていたとしても、視力
が落ちていなければ視野の異常に気がつかないことが多いのです。
緑内障になりやすい人とは
①高血圧や低血圧の人
②糖尿病や睡眠時無呼吸症候群の人
③偏頭痛持ちの人
④強い近視の人
⑤血縁のある家族に緑内障の患者がいる場合も注意が必要
緑内障患者数
40歳以上の人口のうち緑内障患者は5.0%、20人に1人の割合
私の場合何故分かったのか
人間ドッグで、加齢黄斑変性の疑いとの指摘を受け、眼科医を受診し眼底検査を実施しました。
その結果、加齢黄斑変性ではなく、緑内障と判明しました。
原因
緑内障の主な原因は、眼圧が異常に高くなることで、一番繊細な部分の視神経が傷つくことです。 視神経が傷つくと、脳に伝達される視覚神経刺激の機能が低下し、視野が狭くなったり、視力が低下するなどの症状が現れます。 眼圧とは、目の内側で目の形状を維持している圧力のことで、眼圧の高さは目の硬さを表します。
治療
緑内障の治療は病気の進行をくい止めるため、眼圧を低くコントロールすることが最も有効とされています。 治療法としては薬物療法、レーザー治療や手術が一般的です。 ただし、レーザー治療や手術を受けて眼圧が下降しても、その効果が半永久的に維持されるとは限らず、複数回の手術が必要になる場合もあります。
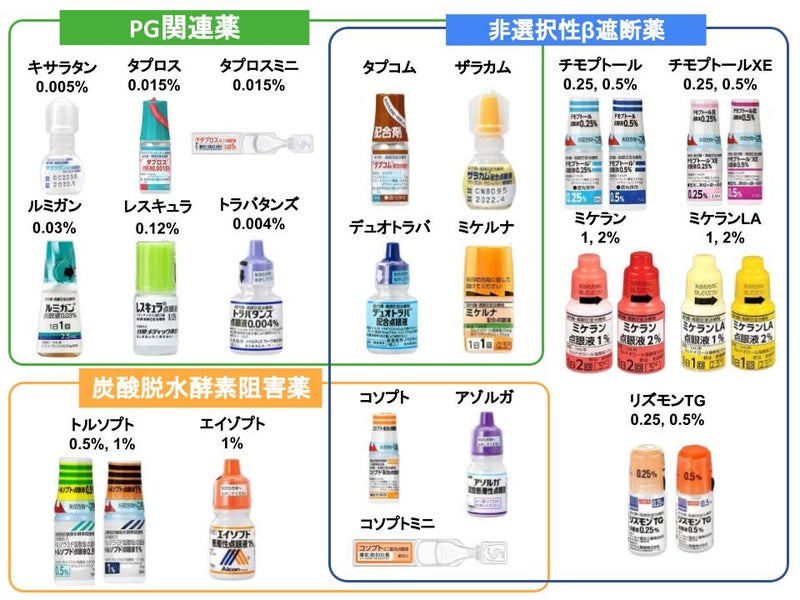
薬物療法
緑内障 は眼圧を十分に下げると、進行を防止もしく は抑制することが可能となることが証明され ています。これは緑内障の病型や病期にかか わらず、眼圧がそれほど高くない正常眼圧緑 内障でも、眼圧をさらに下降させることで進 行を遅らせることができます。
class_26-2_03.pdf (j-eyebank.or.jp)
レーザー治療
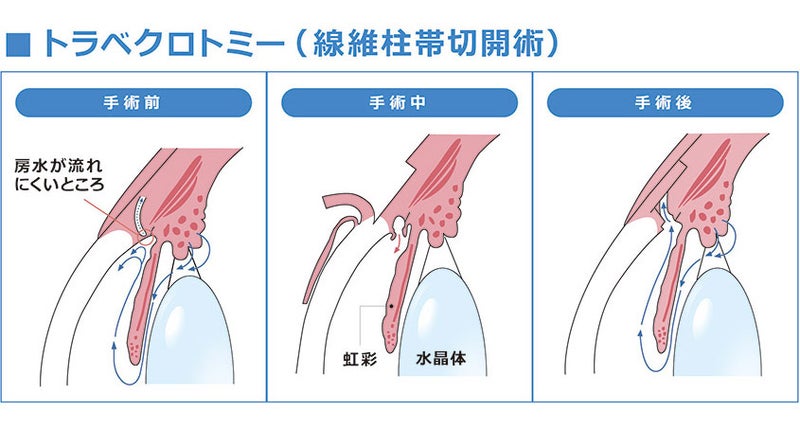
一つは急性緑内障発作を起こした場合や、発作を起こす可能性の高い眼にレーザー光線で虹彩の根部に小さな穴を開けて、 新たに房水の通り道を作る方法です。もう一つは房水の出口である線維柱帯にレーザー光線を照射して房水が外に流れ出る抵抗を減少させて眼圧を下げる方法です。いずれも短時間で終了し、手術前後の日常生活の制限もほとんどありません。
手術
薬物療法やレーザー治療を行っているにもかかわらず、眼圧が下がらなかったり、視野が狭くなっていったりする場合には観血手術をおこないます。 大きくわけて房水の通り道を通りやすくする流出路再建術と、房水を球結膜下に逃がす濾過手術、チューブから眼球周囲の深部に設置するプレートへ逃がすチューブシャント手術があります。緑内障手術の術式はたくさんありますが、病状に合わせて慎重に術式を選択します。
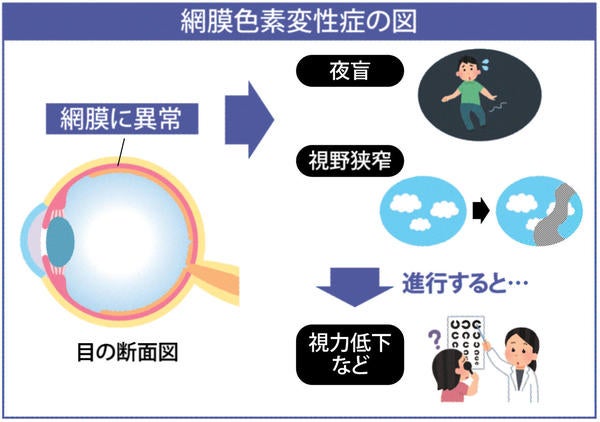
2.網膜色素変性症
網膜色素変性症は、網膜の異常によってゆっくりと視力が落ちる遺伝性の病気です。「最近、ものが見えにくくなったような気がする」「暗いところでものが見えない」などの症状があれば、網膜色素変性症の可能性があります。
網膜色素変性症は、少しずつ視野が狭くなり、視力が低下する遺伝性の病気です。
進行に個人差が大きく、徐々に進行して失明することもあれば、死ぬまで良好な視力を保つこともあります。
網膜色素変性症になると視細胞が変性し、働かなくなります。視細胞が働かなくなった部分は色や光を感じ取れなくなり、画像が見えなくなります。
網膜色素変性症は、網膜に異常をきたす遺伝性の病気です。2015年1月1日より国が定める341疾病の90番目の指定難病認定されました。
原因
この病気は視細胞や、視細胞に密着している網膜色素上皮細胞で働いている遺伝子の変異によって起こるとされています。 以前は原因となる遺伝子がわかっているのは網膜色素変性症の患者さん全体のごく一部でしかなかったのですが、最近の研究で日本人に多い遺伝子の変異が明らかになって、解析の精度とスピードもアップしてきています。
治療
網膜色素変性(Retinitis Pigmentosa、以下RPと略)残念ながら現時点ではRPの治療法はありません。
しかしながら、遺伝子治療、再生治療、人工網膜に代表される新しい治療法の開発が世界的に進められており、特に近年のウイルスベクターを用いた遺伝子治療の進歩には、目を見張るものがあります。
九大では遺伝子治療(SIV-hPEDF)の安全性を評価することが主な目的で治験を実施しています。視力低下や視野狭窄の進行を抑制する効果があるかについても合わせて検証します。
RPに対する治療法がない現状で、多くの患者さんは失明の不安を抱えて日常を過ごされてます。SIV-hPEDFの安全性、有効性が確認され、治療薬としての開発につながれば、失明防止に向けた大きな一歩になると考えています。
進行中の臨床研究と治験 - 網膜色素変性に対する遺伝子治療 日本初の臨床応用について│九州大学医学部 眼科 (kyushu-u.ac.jp)
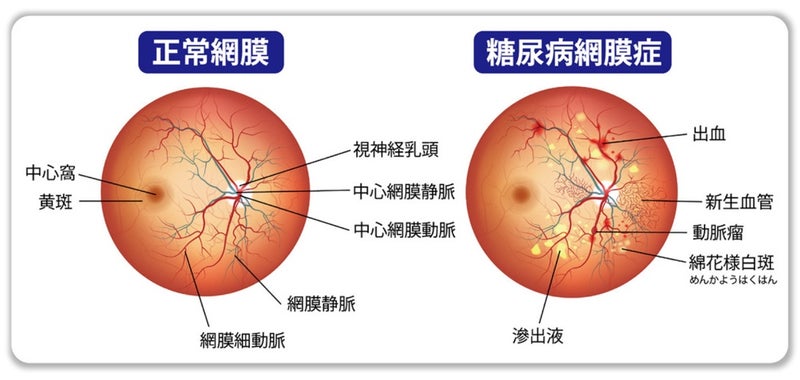
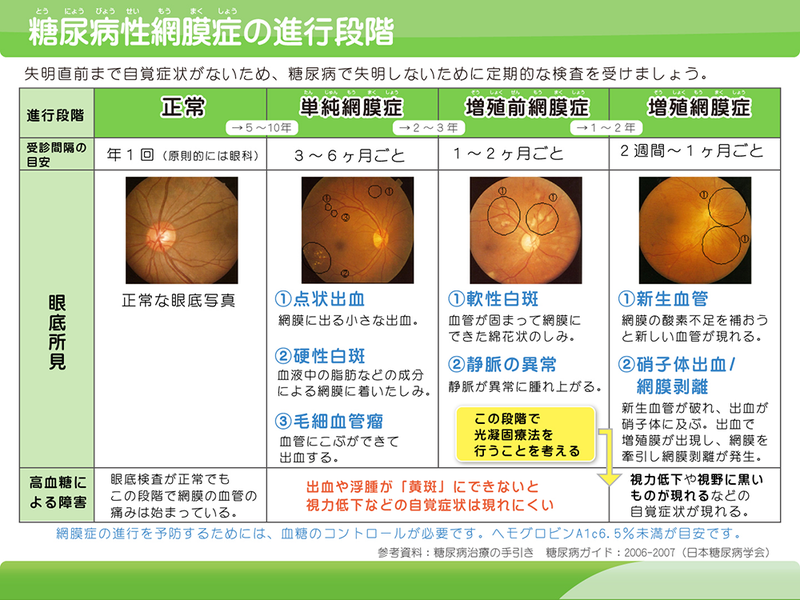
3.糖尿病網膜症
糖尿病網膜症は、糖尿病の三大合併症の一つです。
網膜には細かい血管が密集しています。
そのため、高血糖状態が続くと眼内の血管が徐々に詰まって、網膜に栄養や酸素が届かなくなります。
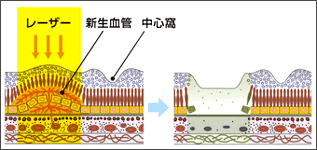
そのような状態になると、網膜に新しい血管(新生血管)が生まれ、酸素不足などを補おうとします。
しかし、この新生血管はもろくかつ、硝子体出血しやすく、悪化すると増殖膜を形成します、その結果牽引性網膜剥離を起こし、失明の原因にもなります。
自覚症状がないまま進行するため、見えづらいと感じる頃には、かなり悪化しており、視力の回復が難しくなります。糖尿病網膜症を発症するまでの期間は1~20年と幅広いですが、平均すると15年で約40%の人に発症します。糖尿病の方は、症状がなくても必ず定期的な眼底検査を受けてください。
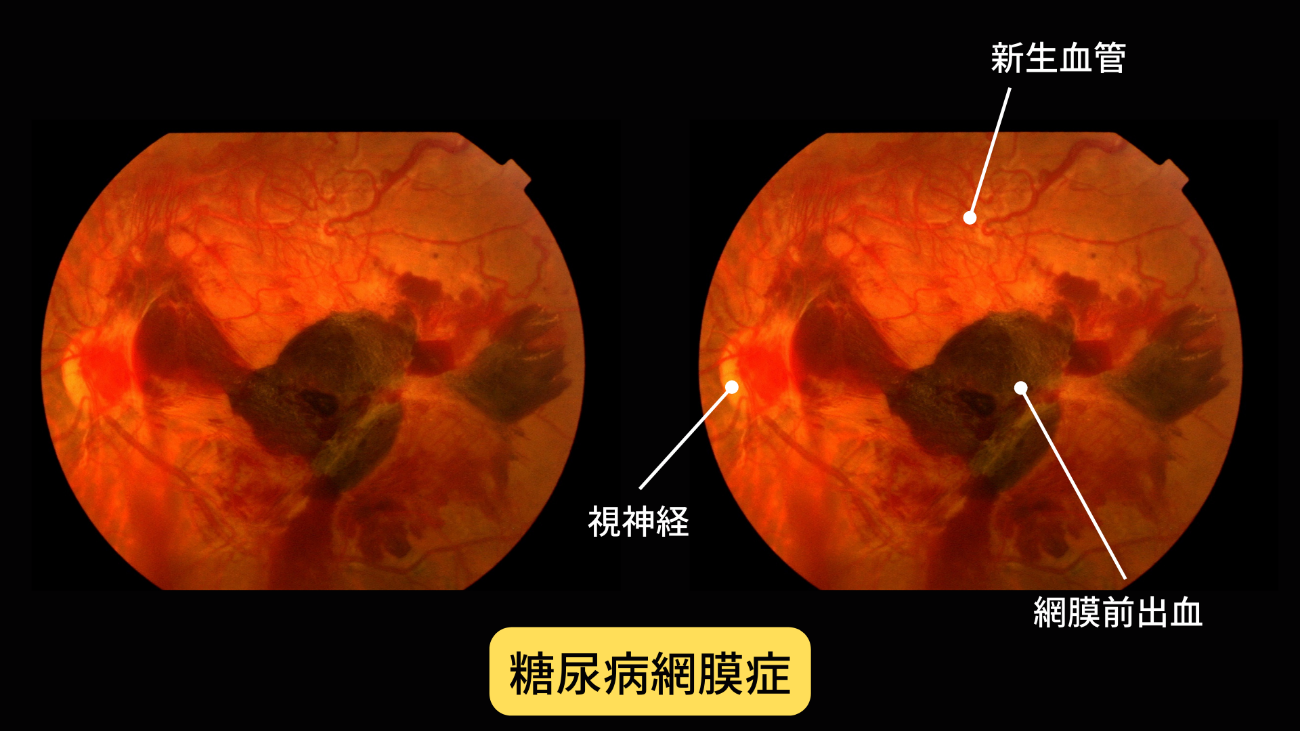
糖尿病で失明しないために定期的に眼底検査を受けるべきです。早期発見・早期治療が失明防止につながります。
https://www.gankaikai.or.jp/health/35/index.html
糖尿病網膜症は、糖尿病になってから数年から10年以上経過して発症するといわれていますが、患者の中にはかなり進行するまで自覚症状がない場合があり、まだ見えるから大丈夫という自己判断は危険です。糖尿病と診断された方は、目の症状がなくても定期的に眼底検査を受けるようにしてください。
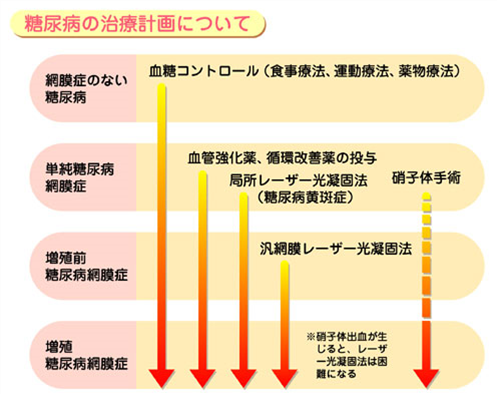
治療
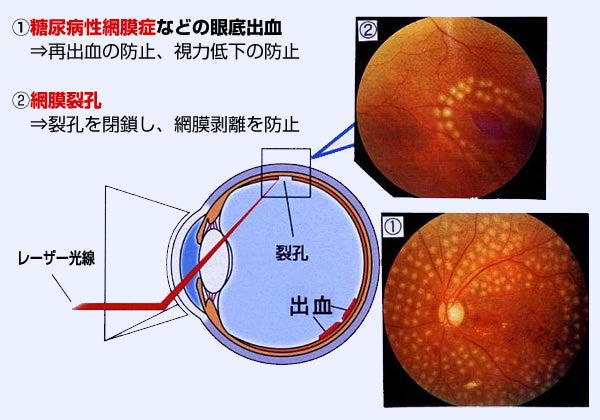
糖尿病網膜症は、完全に治すことのできない病気です。 治療は、症状の悪化を防ぐために行われます。 糖尿病自体の治療と同様、血糖(血液中の糖分量)をコントロールすることが重要です。 新生血管の発生を防ぐために、レーザーで眼底を焼く「レーザー光凝固術」が行われます。
4.加齢黄斑変性(AMD)とは
加齢黄斑変性とは、老化に伴い、眼の中の網膜というカメラのフィルムにあたる膜の中心に出血やむくみをきたし、視力が低下する病気です。 放置すると進行して、視力の回復が不能になってしまう、厄介な病気です。
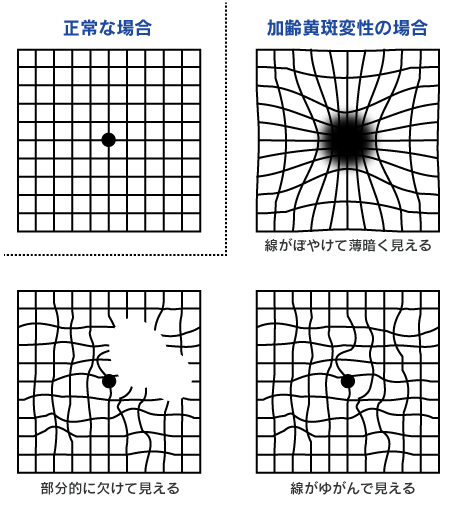
代表的な初期症状に、視野中心部のゆがみがあげられます。
ダメージを受けている黄斑部のみ、歪んで見えます。 その他の初期症状としては、ぼやけて見える・かすんで見えるといったものがあります。
その後進行すると、視野中心部が暗く見えなくなったり(中心暗点)、色の識別が難しくなったりといった症状が現れます。
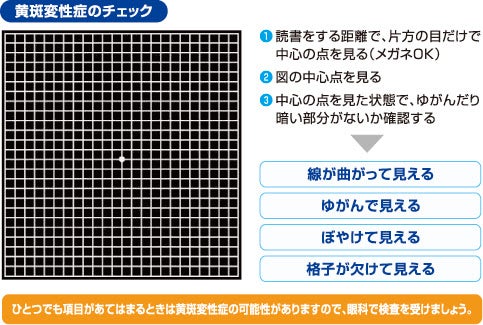
ゆがむ、見ようとするところが見えづらい、視野が欠けるなどの自覚症状が出やすいので、眼底検査とともに「アムスラーチャート」によるセルフチェックが有効です。
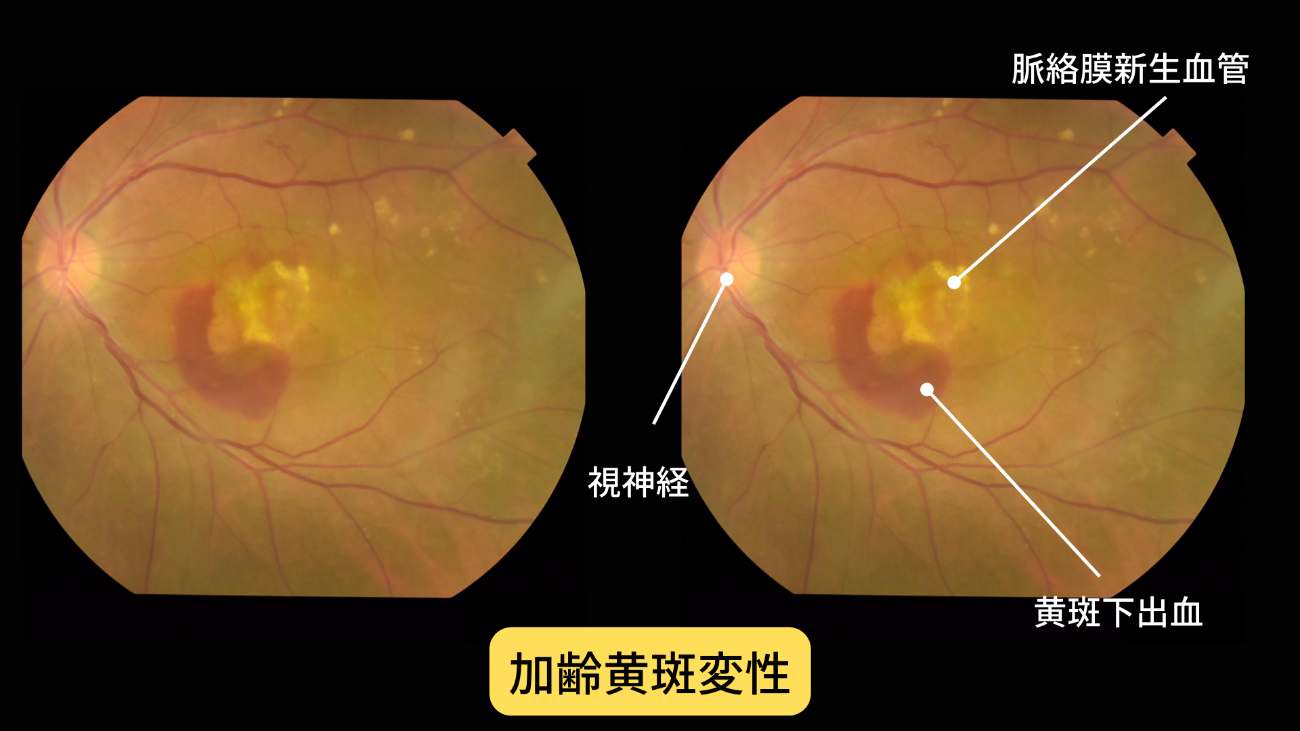
知っておきたい加齢黄斑変性―治療と予防―
https://www.gankaikai.or.jp/health/51/index.html
左右の目で見え方に違いはありませんか?
加齢黄斑変性は片目ずつ発症することが多く、「視界のゆがみに気づかず、かなり進行してから受診する人も少なくない」。目は片方の見え方に異常が起こっても、もう片方が補うため、両目で見ると異常に気づきにくい。
「ときどき片目で見え方を確認し、まっすぐな線がゆがんで見えたり、左右の目で見え方が違ったりした場合は眼科を受診しましょう。必ず片目ずつチェックすることが重要です」
高齢化社会に伴って増加している病気の1つで、失明に至ることもある病気です。 緑内障と似たような部位に起こるんですね~![]()
加齢黄斑変性チェック表
原因
加齢黄斑変性の発生のメカ二ズムは、老化によって、黄斑部網膜の老廃物の処理する働きが衰え、黄斑部に老廃物などが沈着し、網膜の細胞や組織に異変をきたすことと考えられております。 紫外線による暴露や、喫煙、遺伝、さらに生活習慣も変性への移行を促進していると考えられております。
治療
加齢黄斑変性には「萎縮型」と「滲出型」があり、それぞれ原因や治療法が異なります。
萎縮型(いしゅくがた)
黄斑部が加齢に伴い萎縮することで発症します。症状の進行はゆっくりで、急激な視力の低下はありません。
萎縮型の場合、基本的に治療の必要はありません。当然ですが医師が判断します。
滲出型(しんしゅつがた)
網膜と強膜(眼球の外壁となる膜)の間にある薄膜・脈絡膜に「新生血管」という非常に脆い異常血管が発生することが原因です。新生血管から成分の漏出や出血が起こり、その液体が黄斑部の組織にダメージを与えます。急激に視力が低下します。
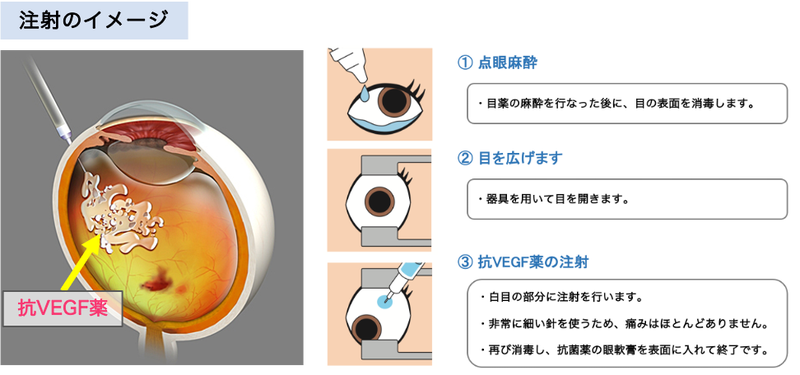
滲出型の治療の主体は「抗VEGF療法」になります。
VEGFとは、血管の発生や血管の維持において重要な「血管内皮細胞増殖因子」というたんぱく質のことです。正常な環境では血管を助けるために作用しますが、病気の環境では浮腫みや炎症、出血などの悪い変化を引き起こす新生血管を生成するように作用します。
抗VEGF剤硝子体注射によってVEGFの働きを抑制し、新生血管を弱らせて悪化の進行を抑制します。
その他にも、PDT(光線力学的療法)やレーザーによる光凝固法などの外科的治療もあります。状態によっては治療を併用することで症状を抑制します。
目の異常発見の為の検査
検査結果データの見方![]()
a05_glaucoma_kensa.pdf (santen.co.jp)
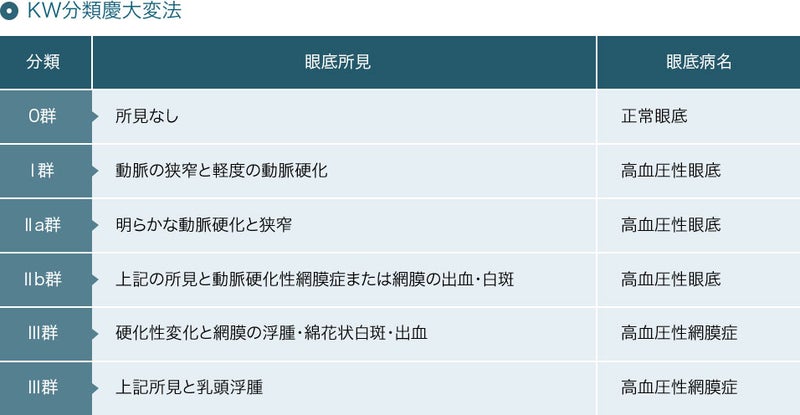
検査(眼圧、眼底、視野など)によってはじめて緑内障と診断されます。
①眼圧検査とは?
眼圧検査は、眼の形が眼の中にある房水という水によって維持できているかを調べることを目的としています。
眼 圧を測 定する検 査は、緑 内 障の患 者には、通院時に毎回必ず行なわれる 重要な検査です。
眼圧の正常値は10~21mmHgとされて いますが、どのくらいの眼圧で障害
が起こる かは、その人の視神経の強さによって異な ります。
緑 内 障の進 行を抑えるには、点眼薬により 眼圧を下げて視神経へのダメージを
できる だけ少なくすることが重要です。
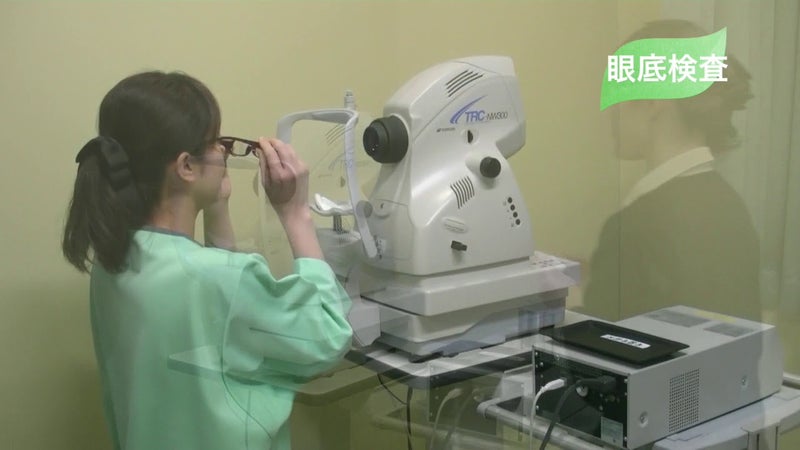
②.眼底検査とは?
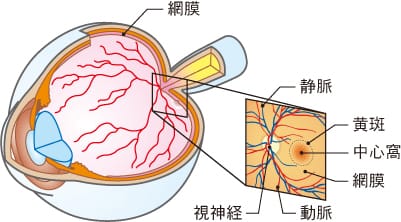
目の奥に光を当て、視神経や網膜、血管などの状態を調べる検査です。
眼底検査では視神経乳頭の陥凹“へこみ”を見ることで、視野(見え方)
の障害が現れる よりも早く、緑内障を発見することが可能です。
徐々に視野が狭くなりますが、進行するまで視力が下がらず、異変に気付いたときには末期になっています。日本人の失明する原因の第一位である緑内障。眼底検査で視神経をチェックすることで発見できます。
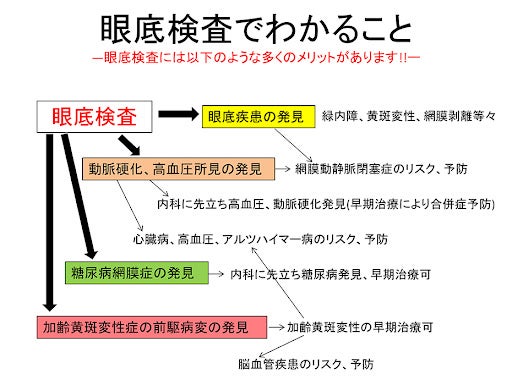
①眼底検査は、眼科の検査のなかでも特に重要な検査です。
②眼底には、目や全身の病気の早期発見につながる情報(所見)が詰まっています。
③検査では眼底所見、特に血管、網膜、視神経に着目し、それが正常か否かを確認します。
④眼底の所見から、病気があるか、どのくらい進行しているのかがわかります。
⑤正常でない所見を確認できれば、それが目の病気の早期発見につながります。
⑥定期的な眼底検査で、目の病気の経過観察や新たな発見が可能となります。
つまり、眼底検査を受けることで、眼底の異常の有無、目の病気の早期発見が可能となり、さらに、定期的 に検査 を受けることで、 病気の変化をとらえることが可能となります。
また、網膜色素変性症・糖尿病網膜症・加齢黄斑変性(AMD)等の診断にも重要な
検査です。
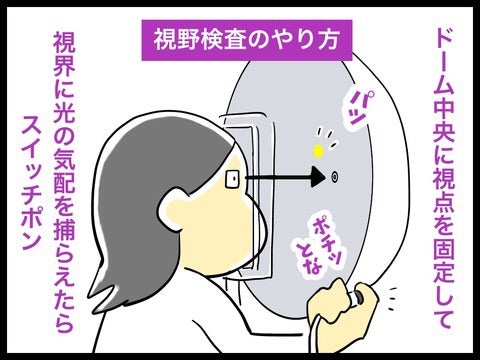
③.視野検査とは
視野とは、まっすぐ前方を見ている時に、上下左右前方、どの位の範囲を見えているかを調べる検査です。ちなみに正常な人では、片目につき上方に60度、下方に70度、鼻側に60度、耳側に100度という広い視野を持っています。通常人は両眼で物を見ているので、片方の眼を隠さないと、自分の眼の視野に異常があるかどうかはわかりません。
視神経の障害や緑内障などの眼疾患では、片方の眼が障害されたり左右の眼の障害の程度が違ったりします。したがって、左右別々に視野検査しなくては、異常があるかどうかはわかりません。
定期的に視野検査を行うことで、どれくらい緑内障が進行しているのか、
どれくらい視野が 狭くなっているかを知ることができます。
視野の進行度合いを把握するために、年に数回の視野検査を実施すること
が望ましいと されています。
視野検査には2種類あります。
| 1)動的視野検査 | 光指標は周辺の見えない領域(視野範囲外)から中心に向って、光指標が見えるところまで移動してきます。この検査は、大きな半球状の機械を使用して行います。 |
| 2)静的視野検査 | この検査での光指標は動きません。いろいろな明るさの小さな指標がついたり消えたりする、コンピューターの検査です。通常、半球状の機械かコンピューター画面を使用します。
片眼5分程度の検査なのにもの凄く疲れます やられた方は分かると思いますが・・・ |
検査の仕方
眼は前方の一点を見つめたまま保持⇒その周囲を輝度の異なる光が点滅する⇒その光が見えた時だけスイッチを押す。考える暇なし・考えたら駄目です。見えたら押す!
見えたら押す!
ただこれだけの事なんですが、光がはっきり見える物から殆ど見え難い物まであるのですよ。
何度もやりたくない検査です。
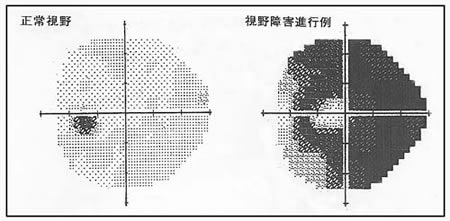
日静的視野検査結果。右図の黒で示される領域は視野が障害されている範囲です。
その他知っトク情報
「C」のような形を用いた視力検査(矯正検査)を行います。矯正検査は、数値をもとに近視や遠視の、乱視のレンズをかざしていき細かい見え方を確認します。矯正視力が一定数値まで満たない場合には病気の兆候の可能性もあり、診察で医師が詳しく検査でするための重要なデータとなります。また測った矯正視力によって、各個人に合ったメガネやコンタクトレンズの度数を処方することができます。視力検査を定期的に行うことで、メガネやコンタクトを作る必要がないと思っていても、ご自身では気づけない視力低下や、緑内障や白内障など病気の早期発見が出来る事もあります。自覚症状があまりなくても、是非、定期検診として視力検査を行ってください。
あの気球の絵は、眼科で検査の際に最初に行う「屈折検査」の段階で検査用の機械を覗き込むと見えるものです。
機械の名称は「オートレフ・ケラトメーター」と言います。機械をのぞき込むと、最初は絵がぼんやりとしていますが徐々にピントがあってきてはっきり見えるようになります。皆さんの目の光の屈折率を、気球の絵のピントがどこで合うかによって自動的に測っているのです。
屈折検査の機械(カメラ)とは? 目のピントが合うために必要な度数(屈折)を調べる検査です。 屈折は、正視・近視・遠視・乱視に分かれます。 視力検査だけでは目の異常を見逃してしまう恐れがありますが、この検査をすることで、視力の発達を妨げる原因があることが分かり、異常の見逃しを減らすことができます。
眼鏡やコンタクトレンズを作るときなどに、視力検査で「赤と緑のどちらがはっきり見えますか?」と訊かれた経験はないでしょうか。
この検査は「赤緑テスト」などと呼ばれるものです。
赤緑テストでは、眼鏡などの度が適切かどうかを測ることができます。
近視の人の眼では光が網膜(眼球の奥)より手前で像を結んでしまうため、遠くのものが見づらくなっています。そのため、赤緑テストでは眼球の奥に届く赤い部分の方がはっきり見えます。
裸眼のときや適切な矯正が行われているときは、赤の方がはっきり見えたり、両方の色が同じくらいはっきり見えたりします。
過剰な矯正が行われているときは、光が像を結ぶ位置が網膜より奥になってしまい、緑の方がはっきり見えます。この場合は眼が疲れやすくなってしまうので、より度の弱いレンズに変更します。
ちなみに遠視の場合は逆で、裸眼では緑が、過剰に矯正されているときは赤がはっきり見えるようになります。
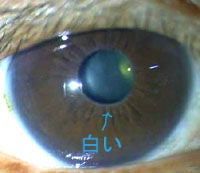
白目が突然赤くなる(結膜下出血)緊急で病院に行かないでも大丈夫です![]()
新聞で、奥さんの白目が突然出血したようになったとの事。当日眼科は休みで119に連絡との記事を見ました。
結膜下出血は眼に物が当たったなど原因がはっきりしている場合もありますが、ほとんどは特に原因となるものが思い当たらないことが多いです。白眼の下の血管は細いので強くこすったり、せきこんだり、いきんだりなど首から上に力が入ったときなどに起こることがあります。眼の表面の血管が切れるのは病気があるせいと思われる方も多いですが、脳出血や高血圧、動脈硬化、血液の病気など全身の病気との関連はほぼないようです。眼科でも、大部分は自然に吸収されるので無治療です。
私も、年に数回ありますが行っても特に何もしません。ヒアルロン酸の目薬を貰う事はあります。
まとめ
気が付いたら失明![]() なんてことにならない様に
なんてことにならない様に![]()
私のブログファンからは決して出てほしくはありません![]() 。
。
失明しない為の法則は
【40歳を超えたら、自覚症状が無くても年1回は眼底検査を受けましょう】です。
人間ドック、職場の定期健診 、自治体等の特定健診で、眼底検査が行われることがあります。カメラで眼底を撮影し、目の 病気がないかを判定します。 残念ながら、すべての健診で眼底検査が行われるわけではありませんので、健診を受ける際には眼底検査が含まれた健診を受けることをおすすめします。
健診以外でも、眼底に影響を及ぼす病気 を早期発見するチャンスがあります。「見えづらくなったのでメガネやコンタクトレンズを作ろう」というときや、「目が赤くなった」「メヤニが出る」「目がかすむ」などの症状があるときには眼科を受診し、「私の眼底は大丈夫ですか?」と聞いてみることです。検査を受けないで市販薬を買ったり、眼鏡店でメガネを作ってしまうと、 目の病気の早期発見の機会を逃してしまうことも。眼科を受診したら、自分が糖尿病であることや、緑内障や網膜(眼底)の病気が心配であることを問診の際にお伝えください。
※下記の平松先生の動画を見ると、緑内障は失明すると言われたのは、
1990年代の事だそうです。
それも、1.4%程度だそうです。
かといって、安心することなく40歳過ぎたら眼科健診をお忘れなく![]()
宜しくお願いしますね![]()
特に私のブログファンの方は、持病の関係でステロイドを投薬されている
方も多いと思います。
※ステロイドホルモンを含む薬物を継続的に使用すると房水流出が障害
されて眼圧が上がることがあり、これにより発症した緑内障をステロイド
緑内障と呼びます。早期発見の為検査を忘れずにしましょう。
その他参考動画![]() (この先生素晴らしいと思いました
(この先生素晴らしいと思いました![]() )
)
患者の立場・医師の立場両面から説明されています。
私のブログファン全員へのお役立ち情報かと思います。
是非、ご覧下さい![]()
![]()
![]()
![]()
ティッシュで拭き取る。私もやっとりました![]() 。
。
95%の人が間違えている目薬のさしかた、緑内障で特に重要 - YouTube
最後まで読んでいただきありがとうございました![]()
それではまたお会いしましょうね![]()