2年前にUPしましたが、最近新聞にも再掲されていました。
副反応騒ぎの関係でワクチン接種を中断。その後忘れられたのか、ワクチン接種者が少ない事が一因となり、子宮頸ガン患者が女性ガンの断トツで増加しているようです。中1の孫娘が居るので子宮頸がんについて、少しブァージョンupしてみました。
過去に一度アップしていますので、見られた方はまとめだけお読みください。
子宮頸がんとHPVワクチンに関する正しい理解のために|公益社団法人 日本産科婦人科学会 (jsog.or.jp)
子宮頸がんとは
子宮頸がんとは、子宮の入り口にできるガンです。
国内では毎年1万1千人がかかり、約2800人(1日だと8人)が亡くなっている。思春期・若年世代(AYA世代)と呼ばれる15歳~39歳の女性がかかるガンの中で子宮頸ガンが最も多い事が判明した。
20代から40代までの比較的若い患者が多く、子宮を失ったり命を落としたりする
こともあり「マザーキラー」との別名もある。
症状
子宮頸がんは通常、早期にはほとんど自覚症状がありませんが進行するに従って異常なおりもの、月経以外の出血(不正出血)、性行為の際の出血、下腹部の痛みなどが現れてきます。 これらの症状がある方は、婦人科に早めにかかって診察をうけて下さい。一番多い症状は、性交時の出血や不正出血で、この時点で婦人科を受診すれば、症状が進行する前に治療を開始できます。 ある程度進行した子宮頸がんでは、骨盤痛など様々な症状が出てきますが、症状が無くても定期的な検診を受けることで、早期のうちに発見することができます。
子宮頸がん 何歳が多い?
子宮頸がんになる人は、20歳代後半から増加し、30歳代後半から40歳代にかけて多くなりますが、日本では50歳代以降もまだまだ多い状況です。
発症原因は
病気の原因は 子宮頸がんのほとんどは、ヒトパピローマウイルス(HPV)というウイルスの感染が原因(95%以上は、HPVの感染)であることがわかっています。 このウイルスは性的接触により子宮頸部に感染します。 HPVは男性にも女性にも感染するありふれたウイルスであり、性交経験のある女性の過半数は、一生に一度は感染機会があるといわれています。
HPVに感染し、ウイルスが免疫により排除されずに感染状態が数年続くと発症する。
ヒトパピローマウイルス(HPV)とは
ヒトパピローマウイルス(HPV)は、性的接触のある女性であれば50%以上が生涯で一度は感染するとされている一般的なウイルスです。子宮頸がんをはじめ、肛門がん、膣がんなどのがんや、尖圭コンジローマ等、多くの病気の発生に関わっています。特に、近年若い女性の子宮頸がん罹患が増えています。

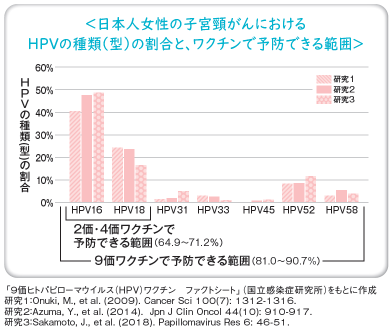
HPVは200種類以上が知られている。現在使用できる9価ワクチンは、高リスク7種類を含む9種類のHPVの感染を予防できるシルガード9です。
サーバリックスおよびガーダシルは、子宮頸がんをおこしやすい種類であるHPV16型と18型の感染を防ぐことができます。そのことにより、子宮頸がんの原因の50~70%を防ぎます。
シルガード9は、HPV16型と18型に加え、31型、33型、45型、52型、58型の感染も防ぐため、子宮頸がんの原因の80~90%を防ぎます。
シルガードは2回と3回では何が違うの?
副反応については、2回接種と3回接種を比較しても差はありません。 2回接種の場合、最低5か月以上空けること、そして13か月以上空けないことが必要です。 また、1回目と2回目の間が5か月未満の場合は、3回目の接種が必要です。 シルガード9以外のワクチンによる『2回接種』の交互接種はできません。
シルガード9の効果は何年続きますか?
9~15歳の女性を対象にした臨床試験(002-20試験)では10年間、16~26歳の女性を対象にした臨床試験(001試験)では少なくとも5年の抗体反応の持続性が確認されています

ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~|厚生労働省 (mhlw.go.jp)
子宮頸がんワクチン9価は無料ですか?
子宮頸がん予防「9価HPVワクチン」が「無料」・「2回接種」に - #がんの誤解 - NHK みんなでプラス
従来のワクチンよりも高い感染予防効果があるとされる「9価HPVワクチン」について、厚生労働省は2023年4月1日から無料の接種の対象に加えました。 さらに従来は3回の接種が必要でしたが今回、接種回数が2回に変更されました。
HPVワクチンを導入することにより、子宮頸がんの前がん病変を予防する効果が示されています。また、接種が進んでいる一部の国では、子宮頸がんそのものを予防する効果があることもわかってきています。
HPV感染症を防ぐワクチン(HPVワクチン)は、小学校6年~高校1年相当の女子を対象に、定期接種が行われています。
ワクチンの種類
①生ワクチン(本物のウイルスの毒性を弱めたもの)
②不活化ワクチン(感染能力を失わせたもの)
③HPVワクチンは、①②と全く異なるものでワクチンを打って感染する事は無く安全性は高い。ウイルスの見た目だけを人工的にそっくりに作った無害なものです。
-
2価HPVワクチン
-
子宮頸がんを引き起こしやすい2種類のタイプのウイルス (HPV16・18)への感染を防ぐためのワクチン。子宮頸がんの原因のおよそ60-70%を防ぐとされています。
-
4価HPVワクチン
-
4種類のタイプのウイルス(HPV16・18・6・11)への感染を防ぐためのワクチン。
性器や肛門周辺に、トサカのようなイボができる「尖圭コンジローマ」という病気を防ぐ効果もあります。子宮頸がんの原因となるウイルスを防ぐ効果は2価ワクチンと同程度です。 -
9価HPVワクチン
-
9種類のタイプのウイルス(HPV16・18・6・11・31・33・45・52・58)への感染を防ぐためのワクチン。子宮頸がんの原因のおよそ約80-90%を防ぎ、感染予防効果は2価・4価ワクチンより高いとされています。一方、厚生労働省によりますと「安全性については4価ワクチンと比べ、接種部位の痛みや腫れなどが出やすいが、頭痛や発熱、吐き気などの全身症状が出る割合は同程度」と報告されています。また、2023年に国の承認を受け、3回接種から2回接種に変更されました。
近年の発症傾向
思春期・若年世代(AYA世代)と呼ばれる15~39歳の女性がかかるガンの最多は何か?
2018~19年の全国ガン拠点病院のデータを集計し、調べた結果子宮頸がんが最多の51%で有ったとの事。
子宮頸がんは、ワクチンで予防可能であるが、全身の痛みやしびれの訴えが相次ぎ、国が積極的な推奨を9年間中止したため接種率が0.3%に低下した事も一因かと推定される。名古屋市が、接種者30000人に対するアンケートの結果、直ぐ疲れる等の24の症状は、接種の有無による差が無い事が判明。
国は、22年4月から積極推奨を再開したが、接種率は3~4割程度までしか回復していない。更なる患者増加が懸念されている。
副反応追跡結果![]()
Microsoft PowerPoint - ⑦資料4-1_追跡調査結果 (mhlw.go.jp)⇒厚労省
qa_shikyukeigan_vaccine.pdf (mhlw.go.jp)⇒Q&A=厚労省
初期なら手術をすれば大丈夫?
子宮頸ガン健診で異常が見つかった場合、程度によってはガンが必ず進行するとは言えない為、経過観察必要な場合もあるようで、その場合は3~6か月毎に経過観察をする事が大事。ガンがごく初期の場合は、子宮出口をくりぬく手術を行う。
このため、妊娠できても『早産』リスクが4倍にもなり『流産』の危険性も増す。
初期以外では、【子宮摘出】となり、妊娠できなくなるだけでなく、排尿・排便障害やリンパ浮腫になる事もある。
リンパ浮腫とは、がんの治療部位に近い腕や脚などの皮膚の下に、リンパ管内に回収されなかった、リンパ液がたまってむくんだ状態のことをいいます。 この症状は発症すると治りづらく、進行しやすいため、むくんだところが重くなる、関節が曲げづらくなるなど、生活にも影響することがあります。
性交痛が出るなどの支障もあり、ガンの再発不安も常に付きまとう。
感染経路
感染経路は、性交渉などの粘膜を介した接触により感染するとはっきり分かっている。
性交渉の経験がある女性のうち50%~80%は、HPVに感染していると推計されています。
性器の傷口から侵入し粘膜奥の細胞に感染⇒その状態が長く続く⇒細胞がガン化する。
たった一度の性交渉でも感染することがある。
避妊具を使用しても完全に防ぐのは難しい。
初めての性交渉前に接種するのが効果的。
男もかかるようです
喉や肛門に感染した男性もガンになる可能性があるとの事なので今後の男性への接種も課題との事です。
男性がかかる肛門がんの約95%、中咽頭がんの約50%、陰茎がんの約48%は、HPV感染が原因。
男性自身が命を守るためにも、接種がお勧めとの事です。
男性は自費になる。
HPVワクチンに関するQ&A|厚生労働省 (mhlw.go.jp)
ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~|厚生労働省 (mhlw.go.jp)
予防
①予防接種
子宮頸がんの原因となるヒトパピローマウイルス(HPV)の感染を防ぐ予防接種(
ガンを予防できる唯一の予防接種)です。ワクチン接種で、子宮頸がんを約8~9割防げるとの事。小6~高1の女児を対象に公費負担の定期接種とした。
HPVワクチンは、その種類や接種時の年齢により、2回もしくは3回の接種が必要です。
以下の対象者の方は、接種は公費(自己負担なし)で受けることができます。接種スケジュール等、詳細は医師にお尋ねください。
②定期健診
2024年度の厚労省の指針は、HPV感染者の多い20代は従来通り「細胞診=感度70%」を行うが、一定の要件を満たす自治体には、30歳以上に対し子宮頸部細胞でのHCV遺伝子の有無をPCRで調べる【HPV検査=感度90%】も認める事とした。
HPV陰性であれば次は、5年後の検査で良い。受診負担の減少で受診率の向上も期待できる。日本は、何故これ程受診率が低いのでしょうか?
予防上記2024/3/15追記
1.定期接種
該当者は、公費(自己負担なし)での接種提供。

2023年度に小学校6年生~高校1年生相当の女の子
2007年4月2日~2012年4月1日生まれ

標準的な接種時期は中学校1年生
※高校1年生相当(高1相当):平成19年度生まれ(誕生日が2007年4月2日~2008年4月1日)の方。
また、平成19年度生まれの方で、定期接種対象の年齢を超えての公費(自己負担なし)での接種提供についてこちらをご覧ください。
定期接種対象者・何歳迄に接種すれば得なの?
基本
1回目の接種を15歳になるまでに受ける場合、少なくとも5か月以上あけて2回接種します(合計2回で完了)。 1回目の接種を15歳になってから受ける場合、1か月以上の間隔をあけて2回接種し、2回目の接種から3か月以上の間隔をあけて3回目の接種を受けます(合計3回で完了)。
小学校6年~高校1年生の女性が対象。
接種には、通常1回1万~2万円かかりますが、女性は小学6年の4月から高校1年の3月末までであれば、予防接種法に基づき無料で接種できます。
女性でも、高校2年以降は自費負担になります。
通常、1回目から3回目までの接種を終えるには6カ月かかりますが、やむを得ない場合は4カ月でも良いと認められています。
※3回とも無料で接種を済ませるには、通常高1の9月末までに1回目を済ませる必要があります
2.キャッチアップ接種
※キャッチアップ接種積極的勧奨の差し控えにより接種機会を逃した方を対象に実施する予防接種をキャッチアップ接種といいます。
国が積極的接種勧奨を中止した結果、接種できなかった女性については、キャッチアップ接種として、国費で予防接種が可能ですが、有効期限が2025年3月末日迄です。
キャッチアップ接種は2025年3月31日までです![]()
![]()
![]()
子宮頸がん予防「9価HPVワクチン」が「無料」・「2回接種」に - #がんの誤解 - NHK みんなでプラス
該当者
令和5年4月からは、平成18年度生まれ(誕生日が2006年4月2日~2007年4月1日)の女性もキャッチアップ接種の対象になります。
9価ワクチンなら自費摂取の場合、10万円程度の負担となります(新聞報道)。
※単価 27500円*3回・・・但し2023年以降2回接種となりましたので
単純に27500円*2で良いのか迄は分かりませんでした。
国費で2回接種する場合、24年9月迄には1回目を必ず接種しなければなりません。
ヒトパピローマウイルス感染症~子宮頸がん(子宮けいがん)とHPVワクチン~|厚生労働省 (mhlw.go.jp)

H9年度生まれ~H18年度生まれの女性
1997年4月2日~2007年4月1日生まれ
かつ、過去にHPVワクチンの合計3回の接種を完了していない方

※平成19年度生まれ(誕生日が2007年4月2日~2008年4月1日)の方について
定期接種対象の年齢(小学校6年生~高校1年生相当)を超えても、2025年3月31日まで公費(自己負担なし)で接種することができます。
子宮頸がんワクチンを接種する前に確認
次のいずれかに該当する方は、特に、健康状態や体質などを担当の医師に しっかり伝え、予防接種の必要性、リスク、有用性について十分な説明を受 け、よく理解した上で接種を受けてください。
・血小板が減少している、出血した際に止まりにくいなどの症状のある方
・心臓血管系疾患、腎臓疾患、肝臓疾患、血液疾患、発育障害などの基礎疾患
のある方
・予防接種で接種後 2 日以内に発熱のみられた方
・ 過去にけいれんの既往のある方
・ 妊娠又は妊娠している可能性のある方
※接種部位には主に、腕の肩に近い外側の部分(三角筋)が選ばれるので、接種当日はこの部分を露出しやすい服装にしてください。
接種時に注意すべきこと
①筋肉注射なので、針を刺した直後から強い痛みやしびれを感じたらすぐに医者に伝える。
②接種後30分程度は安静にする。
③当日は激しい運動は控える。
④不安な事があれば医師に相談する。
※厚労省は接種した部位に痛み腫れが出る事があると説明。
その他諸々情報(人様に聞けない情報等)
子宮頸がんになりやすい人はどんな人?
子宮頸がんは、一度でも性交の経験がある女性であれば、誰にでも起こり得る病気です。 年齢層別では、20代後半から30代頃が多くなります。 近年は、若い方のあいだでの発症が増えています。
子宮頸がんに気づく方法はありますか?
子宮頸部の硬さや、周囲の組織や臓器に異常がないかなどを、腟や直腸に指を入れて触診します。 超音波を発する器具を腹部に当てたり腟に入れたりするなどして、子宮頸部や子宮全体、卵巣の状態を確認します。 がんの広がりや進行度、転移などを確認します。
子宮頸がんはどこが痛くなるの?
子宮頸がんの局所的な痛みは、骨盤内に浸潤したがんによる内臓痛です。 尿管や腎臓のなかに尿がたまることで起こる「水腎症」や「腰痛」「背中の痛み」が起こることがあります。 また、腸に浸潤して腸閉塞になると「腹痛」が起こることもあります。
コンドームでHPVの予防ができる?
子宮頸がんの原因となるHPVは、コンドームで感染する確率を下げることができます。 しかし、HPVは外陰部や肛門などコンドームではカバーしきれない範囲にも存在します。 そのため、コンドームだけで子宮頸がんを予防することはできません。
子宮頸がん性行為してから何年?
HPV感染から子宮頸がんになるまでは数年~10年以上の時間がかかります。
子宮頸がんは旦那としか性行為でもなりますか?
性行為の相手が、旦那さんだけ、もしくはある特定のパートナーだけでも、子宮頸がんになる可能性があります。子宮頸がんの直接の原因は、性交渉によるHPV感染が持続することです。 そのため性交渉の多さやパートナーが多いことは子宮頸がんのリスクとなります。 また喫煙と免疫力の低下、出産回数の多さ、ピルの長期服用も、子宮頸がんと関連があるとされています。
子宮頸がんの予防と早期発見
子宮頸がんは、実は、“予防接種で防げる唯一のがん”です。 ただし、ワクチンの副反応もあり、それが心配で接種できないという方も実際は多く、そういった方でも年1回の定期検診で早期発見・早期治療に繋げることが大切です。
ヒトパピローマウイルスの消毒方法は?
現在の日本の「標準的消毒法(高レベル消毒)」=過酢酸またはフタラールで5分間消毒する。
性交渉をしたことがない人は子宮頚がんになる可能性はありますか?
子宮頸がんのリスク 子宮頸がんは、ほぼ9割以上がヒトパピローマウイルスの感染からおきます。 性交渉の経験がなければほぼ感染しないので、性経験がない方の子宮頸がん検診の発症の可能性はきわめて低く、性経験のない方については子宮頸がん検診は不要とする医師もいます。
子宮頸がんの原因と性交渉の関係
すなわち、子宮頸がんの発症には、HPVウイルスへの感染に加えて感染の持続が条件です。 そのため、 性交渉の回数やパートナーの数が多い場合はHPVの感染機会も多くなるため、HPV感染を持続させる原因の1つとなり、子宮頸がん発症のリスクを高めることになります。
子宮頸がんは誰のせいですか?
子宮頸がんは、特別な人がなる病気ではなく、女性なら誰でもかかる可能性のある病気です。 『がん』と聞くと、身近な家族や親戚にがんになった人がいるとなりやすいというイメージがありますが、子宮頸がん(しきゅうけいがん)は遺伝などに関係なく、性交経験がある女性なら誰でもなる可能性のある病気です。
HPVは女性から男性にも感染しますか?
HPVは女性だ けでなく男性にも感染しますが、喉頭咽頭部のがん をおこします。 これも同様に圧倒的に喫煙者に多い のです。 異形成からは1割近い方が、がんになってしまう 可能性があり、そこにもタバコが関係します。 タバ コは主流煙だけでなく副流煙に更に多種の発がん物 質が含まれます。
子宮頸がんの原因は男のせいですか?
男性でも、主に性交渉を介して子宮頸がんの原因となるHPV(ヒトパピローマウイルス)に感染する可能性があります。 男性の病気とHPV(ヒトパピローマウイルス)の関係は、まだ不明な部分が多くあり、感染によってすぐに病気を発症するというわけではありません。
HPVは男が持ってる?
驚くべきことに、男性の方が4倍も多くHPVに感染していることが明らかになったのです。 男性もHPV感染が原因で、肛門がん、陰茎がん、中咽頭がんなどの悪性腫瘍のほか、尖圭コンジローマも発症します。 このようなHPV関連病変の予防を目的として、オーストラリアやメキシコなどでは、男性のHPVワクチンの接種が承認されています。
HPVは男性ではどこで感染するのですか?
ヒトパピローマウイルス(以下HPV)は、子宮頸部だけでなく、男性も様々な場所に感染することで病気を発生させます。 中咽頭がん、陰茎がん、肛門がん、尖形コンジローマなどがそれにあたります。 感染は接触感染なので、オーラルセックスをすれば中咽頭に、肛門性交をすれば肛門に、挿入すれば性器間で感染します。
HPVに感染する確率は男性でどのくらいですか?
男性の発がん性ヒトパピローマウイルス(HPV)感染率は30%に及び、性交パートナー数が多いほど感染率が高く、かつウイルス消失率が低いことが、アメリカ・H Lee MoffittがんセンターのAnna R Giuliano氏らの検討で示された。
HPVに男性が感染したらどうなる?
男性の場合は、性の経験がある90%以上がHPVに感染する可能性があります。 遺伝子型がハイリスクHPVの場合は癌になりやすく、男性は陰茎部の感染で陰茎癌が進行する可能性があります。 また、遺伝子型がローリスクHPVの症状では、性器・尿道・膣・肛門などにイボ(尖圭コンジローマ)が現れる可能性があります。
子宮頸がんはパートナーに伝えるべきですか?
Q HPVに感染していることをパートナーに伝えるべきですか? パートナーに伝える必要はありません。 HPVはごくありふれた性感染症ですので、HPVに感染していたとしてもパートナーに伝える必要はありません。 伝えたとしても、現在、男性のHPV感染の検査方法はなく、男性にとって大きなメリットはありません。
子宮頸がんはキスでうつりますか?
子宮頸がんは、性交渉やキス、手指や口の接触によりヒトパピローマウイルス(HPV)が感染することで発症します。 子宮頸がん以外にも中咽頭がん、肛門癌、皮膚がんもこのウイルスにより発症しますので、当然男性にも関係のあるウイルスです! HPV感染者の子宮頸がん発症のリスクはHPV非感染者の400倍以上と言われています。
子宮頸がんで亡くなる確率は?
日本では1日に約10人の女性が子宮頸がんによって死亡しています。 子宮頸がんは、特別な人がなる病気ではなく、女性なら誰でもかかる可能性のある病気です。
子宮頚癌は性交渉で出血しますか?
子宮頸がんが進行すると、「性交渉のときの出血」や「生理日以外の出血(不正出血)」、「おりものの増加」などの症状がみられます。 このような症状を自覚した際は、早めに医療機関を受診しましょう。
処女でも子宮頚がんになる可能性はありますか?
極論、処女の方が子宮頸がんを発症する可能性は1パーセントに満たないといえます。 反対に、性交渉の経験が一度でもある方は、80%程度の確率でHPVに感染しているといえるでしょう。 このことから子宮頸がんを性病だと誤解されている人もいますが、性病とは違いますので誤解しないでください。
子宮頸がんの治療後、エッチはしていいですか?
早期の子宮頸がんで円錐切除術を受けた場合、術後の性生活は術前と全く同様にしても問題ありません。 通常では、術後1カ月もすれば、手術の傷跡は治り、性交の刺激でも出血しなくなるので、性交渉は可能でしょう。
子宮頸がんになったら性交渉しない方がいいですか?
子宮頸部細胞診では検査器具で子宮頸部をこするため、検診後の子宮頸部は、出血や炎症、細菌の感染が起こりやすい状態です。 出血がなければ性交渉をしても問題ないとする医療施設もありますが、子宮頸部が治癒する2~3日は控えることが望ましいです。
HPVは性交渉以外で感染しますか?
HPV感染は性行為以外でも感染するのでしょうか。 基本的な性交渉以外では感染しません。
ヒトパピローマウイルスはオーラルでも感染しますか?
HPV関連の中咽頭がんは、40〜50代の男性で増えている。 従来の(非HPV)中咽頭がんは、通常、喫煙や飲酒、口腔内不衛生などの生活習慣が原因によって発症することが知られているが、HPV関連の中咽頭がんの場合は、オーラルセックスなど性行為の多様化が原因とされている。
HPV感染を治すには?
HPV 感染の治療法はありません、しかし、ワクチン 接種により高リスク型の感染を防げることがわかって います。 さらに、定期的な細胞診検査により子宮頸が んの発症を早期発見することが可能となります。 子宮頸がんは、現在がんのなかで予防可能ながんで す。
HPV陽性になったらどうすればいいですか?
陽性の方(リスクの高い型のHPVの感染が認められた方)も、多くの場合は自然に体外に排出されます。 しかしながら、排出されないまま感染が長期になった場合にはがん化のリスクが高まります。 まずはがん検診を受診して現在のご自分の状態をしっかりと確認してください。 そして定期的ながん検診を継続して、早期発見を心がけましょう。
HPV 検査で「陽性」だった場合、必ず医師による子宮頸が ん検診(細胞診)を受けてください。 その結果が「異常なし」 であれば、HPV 検査が陽性であっても慌てることはあり ません。 HPV検査で陽性の結果を受け、不安になる方もいらっしゃ いますが、90%が自己免疫により自然消滅します。
HPVは消えないままですか?
HPVが長期間消えない持続感染の状態になると、「異形成」という前がん状態を経過して子宮頸がんに進行することがあります。 HPVに感染してがんになる頻度は0.1%程度で、がんになるまでには最低でも5年という長い時間がかかります。 早期がんと同様に、HPVの感染や異形成の状態では自覚症状は全くありません。
HPVが癌化する確率は?
統計的には、子宮頸がんの90~95%の患者に高リスク型HPVの感染が認められており、高リスク型HPVに感染してがん化する確率は、女性は男性の175倍ともいわれています。
子宮を摘出した後に子宮頚がんになる可能性はありますか?
子宮体部を摘出し子宮頸部を残す手術(外科治療)を行った場合( 分娩 ぶんべん 時の大出血による緊急手術など)は、残存子宮頸部から子宮頸がんが発生する可能性があり、検診の対象になります。 一方、前がん状態で子宮頸部の手術を行った場合は、詳しい検査のための通院が必要で、検診を受けてはいけない期間があります。
HPV検査を自宅でするにはどうしたらいいですか?
自分で採取する方法
- リラックスできる姿勢になり、先端にブラシや綿棒のついた細胞採取用具を膣へ挿入※
- 用具の指定箇所全てが膣内に入るようにし、細胞を採取するためにゆっくり膣壁をこする
- 用具を取り出し細胞を別容器に入れる(収納部が用具に付属されている場合もある)
- 容器を指定の場所へ郵送する
HPV陽性でも細胞診で異常がなければどうしたらいいですか?
ドクター🏥 子宮頸部細胞診で異常なく、HPVだけ陽性の場合は一過性の可能性があります。 基本的には1年後に細胞診ですが、もし不安なら6ヶ月後に再度細胞診検査を受けましょう。
まとめ
キャッチアップ接種対象者が公費で9価HPVワクチンを接種したいのであれば、今年の9月(2024年9月)までに1回目を接種をしないと、公費接種はできません![]()
最終期限は2025年3月末です![]()
(1回目接種~半年経過~2回目接種となるため)
お知らせしたいことは、上記部分です。
私のブログを読んでいただいている方の中の該当者は分かりませんが、娘さん知人等で、該当者がおられる方に参考になればと考えました。
ちなみに嫁さんに話をしたら孫には注射をさせるとの事でした![]()
その他情報の内容は、書かないで良い事もあったかも知れません。
気分を害された方が居られましたらご容赦ください。
参考サイトが多く重複記載等あります。
最後まで読んでいただきありがとうございました![]()
それではまたお会いしましょうね![]()












