https://biostat-hokudai.jp/seirmodel/
首都圏でもようやく緊急事態宣言が解除されました。今回のコロナウイルス(COVID-19)対策の策定においては、「8割おじさん」こと西浦氏を中心として数理モデルが広く活用されたことがよく知られています(同氏についてはこちらも参考になります)。しかし緊急事態宣言が終わるが早いか、今回の政策を誤ったのではないかとして批判を展開する向きもあるようです。
そこで今回は、こうした数理モデルの中でももっとも基本的とされる「SEIRモデル」で少し遊んでみることにしました。
筆者には疫学の知識は全くありませんし、同モデルで使用される「常微分方程式」は大昔に少し勉強したものの、その後使わなかったためにすっかり抜けてしまいましたので、やや不正確なところもあるかと思いますが、どうぞお付き合いください。
1.「SEIRモデル」とは
(1)モデルの概要
北海道大学医学統計学教室(西浦氏の研究室ではありません)が、誰でも簡単にSEIRモデルを使えるようにWebツールを公開してくれています。
「SEIRモデル」は「S: Susceptive (非感染者)」「E:Exposed(感染し潜伏期間中の者」「I: Infectious(感染し発症した者)」「R: Recovered(免疫を獲得した回復者)」の頭文字を取ったもので、以下のような数式により表現されます。
微分記号(dX/dt)がでてきた段階で分からなくなってしまう方もいるかもしれませんが、微分記号は各変数の「変化の速さ」を示しているものと思っていただければいいかと思います。実のところ、モデルが示そうとしているところは極めて簡潔です。
- 式(a): Sのプールにいる人口のうち、一定数がSのプールから外れる。外れる人口は、感染率(β)、Iの人口(発症者が多ければ多いほど、追加の感染者も増える)に依存する。ポイントはIの人口が数式に含まれていることで、これは「発症者が増えれば増えるほど、それらの人が非感染者に接触し、感染数をうつしてしまうので感染数が多くなる」ことを示します。
- 式(b): Eのプールに一定数が加わり、一定数が外れる。加わる人口は先ほどのSのプールから外れた人口と同じであり、要するにSのプールからEのプールに人口が移動していることを示しています。外れる方は、感染症の発症率(ε)に応じてEの人口から一定割合が外れることになっています。
- 式(c): Iのプールに一定数が加わり、一定数が外れる。加わる人口は先ほどのEのプールから外れた人口と同じであり、外れる方は、感染症の回復率(γ)に応じてIの人口から一定割合が外れることになっています。
- 式(d): 先ほどの式cでIのプールから外れた人口がRのプールに加わります。
図にすると以下のようになります。
(2)パラメータを決める
このモデルを適用するためには、S、E、I、Rの各人口の初期値及び各パラメータ(β、ε、γ)を決める必要があります。幸いにも、εとγは平均潜伏期間及び平均感染期間の逆数になることが示されています(スライドの方に導出があります)。問題は感染率βで、こちらは報道等でも注目された「R0(基本再生産数)」により定めます。R0は「自然状態で1人の感染者が平均的に何人に感染させるか」を示したもので、上記の記号を用いると以下のように定められます。
この「R0」が1より小さい場合(つまり感染症の感染率の方が回復率より小さい場合)、感染症は拡大せずに収束していきます(導出は元の論文等をご覧ください)。なお、この「R0」はあくまでも「自然状態で1人の感染者が平均的に何人に感染させるか」を示したもので、実際の各時点での実効再生産数RtはこのR0とは異なります。感染拡大のペースはそもそもの非感染者(S)のプールの大きさにもよりますので、例えば集団ワクチン接種をするなり社会的隔離をするなりして感染者が非感染者に接触する頻度を減らしてしまえば、政策的にRtを減らしてしまうことができるわけです。
2.実際にモデルを動かしてみる
ここからは、最初に紹介した北大のWebツールを使わせて頂いて、実際にモデルの挙動を見てみることにしました。このツールは、S、E、I、Rの各初期人口、平均潜伏期間、平均感染期間、日ごとの接触頻度の削減割合(社会科的隔離等の政策によるR0の削減割合)、追加の削減人数(詳細略)、及びR0を指定することにより、感染パターンをシミュレーションすることができます。
(1)基本パターン
このモデルのふるまいの基本パターンは以下のようなものです。
https://biostat-hokudai.jp/seirmodel/
(注)アプトプットの右下に出てくるS、E、I、Rの推移のデータをインポートしてグラフを作成しています。新規発症者数は各日のIとRの増減から計算しています。以下のグラフも同様です。
時間とともに発症者(上のグラフの赤線)が急増し、Day30頃にピーク(最大で発症者20,000人程度)を迎えています。これは、発症者が増えるにしたがって他の非感染者にうつすために感染者が急増する、というメカニズムによるものです。一方、感染者が増え、回復し免疫を持った人が増えると非感染者のプールが減るため感染が緩やかになり、発症者数はやがて減少に転じます。この数値例では、長期的には感染経験者(回復者、免疫保持者)が90%近くに達した所で落ち着きました。
もっとも重要なパラメータはR0です。上記ではR0=2.5としていますが、R0=5.0(より感染力が強い)を前提とすると、グラフは以下のようになりました。
一見して感染のペースは早まり、発症者数のピークはDay15を過ぎたあたりの約40,000人(先ほどの倍)、長期的にも人口のほぼ全員が感染を経験するとの結果になっています。
(2)政策効果の分析
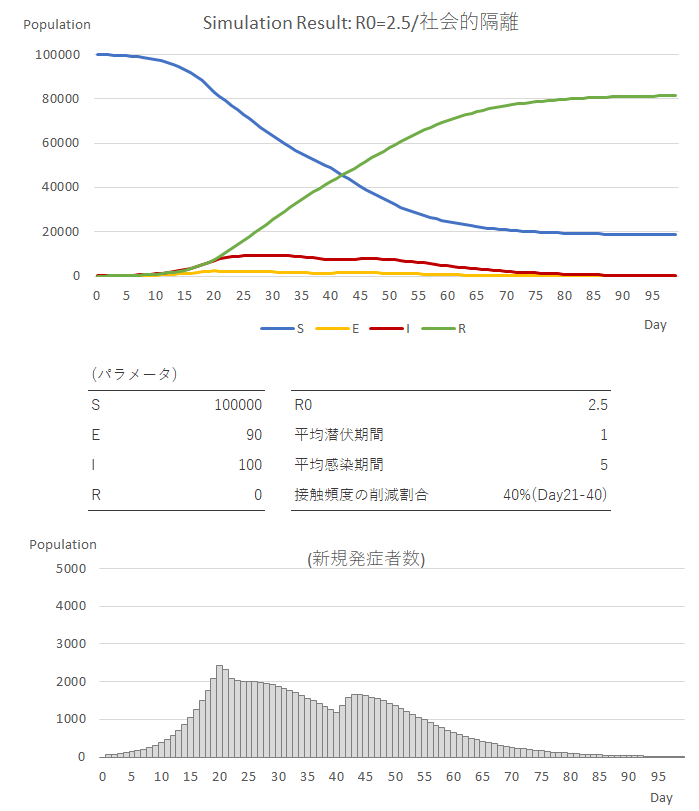
このモデルを使うと、政策効果による影響についても調べることができます。例えば、社会的隔離等により、Day21からDay40の間の20日間の間、接触頻度を40%削減した場合(Rを2.5から1.5に減らした場合に相当)の結果は以下のようになります。
グラフを見ると、Day20以降、感染者数が10,000人近くになったところで発症者数の拡大を抑え、施策実施後も多少、発症者数はリバウンドするものの、政策の実施がなかった場合の発症者数のピークである約20,000人に比べると半分程度に抑えることができました。また、長期的な感染経験者数も全体の80%程度に抑えることができました。
今回のCOVID-19ではまだこうしたことはできませんが、一時的な社会的隔離でなく恒常的な集団ワクチン接種ができればより大きな政策効果を発揮することができます。下記は、Day21以降、恒常的に接触頻度を60%削減(Rを1.0まで減らした場合に相当)した場合の例です。
施策開始後、発症者数は速やかに減少し(Rは1.0ですが、既に感染が発生しているためにSが少なくなっていることから回復スピードが感染スピードを上回り、発症者数は減っていきます)、長期的な感染経験者数も全体の40%程度に留まりました。
(3)感想
少し数字いじりをしてみただけですが、R0を除きパラメータが直感的に分かりやすいため、とても使いやすいのではないかとの印象を持ちました。「平均潜伏期間」や「平均感染期間」は直感的にイメージしやすいですし、R0は少し難しいですが、既知の感染症であれば合理的な数字はほぼ分かっているようなので、あまり問題にならないのではないかと思います。例えば、「途上国の特定の地域で感染症が発生して、直ぐに現地に行って限られた時間と予算の中で対策を立案しなければならない」といった事態に直面したような場合には、クイックに数字感を掴むうえでとても頼りになるのではないかと推測します。
COVID-19のような未知の感染症についてR0を推定するのは簡単なことではないようで、実際の感染パターンのデータに基づく統計分析を必要とします。上の例でも分かる通り、モデルの適用に必要なのはあくまでも「自然状態で1人の感染者が平均的に何人に感染させるか」であり、様々な政策効果やその他の要因が混じりあった足元のRtではありません。
さらに、こちらによれば、今回のCOVID-19はこのR0が他の感染症とはかなり異なったふるまいを示すことが、分析の精度を高めることを難しくしているようです。特に今回のCOVID-19の場合、このR0が個人ごと、状況ごとに大きく変動することが特徴とされています。例えばアジア圏は欧州・米国に比べてCOVID-19の感染拡大がかなり遅いことが知られていますし、国内だけに限ってみても、個人・地域・環境等によって(「クラスター」ですね)R0は大きくばらついてるとされています。
こうした特徴に対応していくためには、地道なデータセットの整備・分析、分析対象の特徴をとらえたモデルの精緻化が必要と思われます。特にデータセットの整備、分析には時間が必要でしょう。しかし、COVID-19への対応は長期化すると思われるので、データの蓄積・分析を続けていけば大きな社会的財産となります。こうした西浦氏のインタビューを見ると、実際、既に研究はかなりの勢いで進んでおり、社会的なインプリケーションもたくさん出てきているようです。なにやら風当たりも強まっているようではありますが、是非、精力的に活動を続けていって頂きたいと思います。