![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
![]()
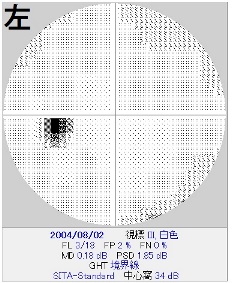
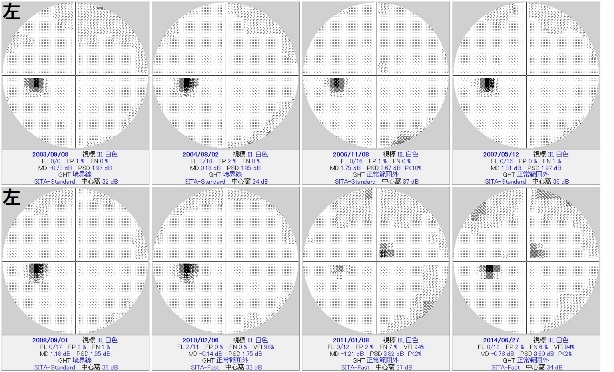
眼圧は緑内障の診断および経過観察には必須の検査項目です。
眼圧は測定するたびに微妙に変化し、また日内変動や体位変動などもあります。
さらに見かけ上の眼圧測定値は、
角膜生体力学的特性によって大きく左右されます。
端的に言うと、角膜が厚ければ眼圧は高く評価され、
角膜が薄ければ眼圧は低く評価されることになります。
個々の角膜厚による眼圧補正式も存在しますが、
これまで広く普及するには至っていませんでした。
しかしながら、角膜厚による眼圧補正の重要性の認識が徐々に高まり、
最近では実測値と補正眼圧値の双方を表示する眼圧計も登場しています。
下記に角膜厚と補正眼圧のおよその相関を示します。
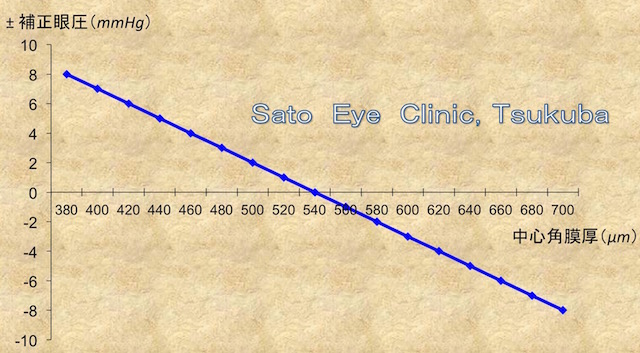
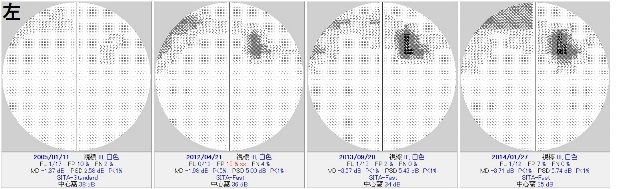
LASIKなどの屈折矯正術後に眼圧が過少評価されることは
以前より指摘されていました。
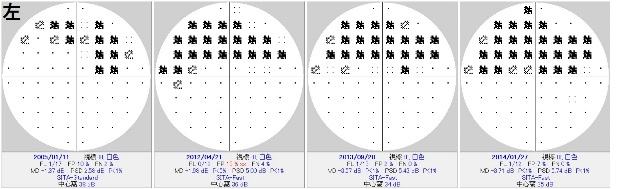
例えば、LASIK術後中心角膜厚が420umの患者さんの
眼圧測定値が9mmHgの場合、補正は+6で
補正眼圧はおよそ15mmHgということになります。
次に、実測眼圧値がいつも10mmHg程度と良好にもかかわらず
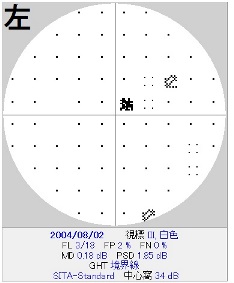
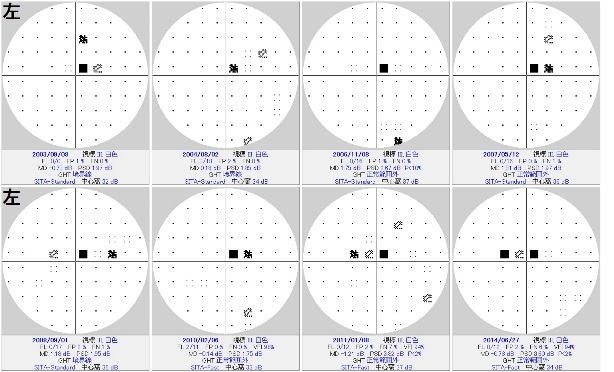
視野欠損が進行する正常眼圧緑内障の仮想症例。
角膜厚を計測してみると400umと薄く、補正眼圧はおよそ17mmHg。
とすると実はもっと眼圧を下げるように点眼薬を工夫しなければならない症例、
ということになります。
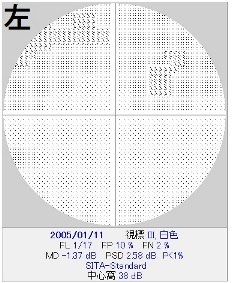
さらに、人間ドックで毎回「要精査」を指摘され、
実測眼圧値がいつも25mmHg程度の高眼圧仮想症例。
しかし視神経乳頭に緑内障性異常を認めず。
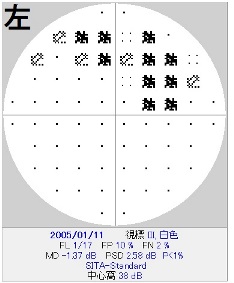
角膜厚を計測してみると660umと厚く、
補正眼圧はおよそ19mmHg。
とすると眼圧は正常上限であり、
視神経乳頭に全く異常を認めないのであれば、
そのまま経過観察で問題ない症例、ということになります。
いずれも極端な仮想ではありますが、
実際に起こりえると考えられるので、
角膜厚がいかに重要かがわかりますね。
サトウ先生お借りしました。