若年性乳がんになると、将来子供を持ちたいか(あるいは増やしたいか)
考えなければいけません。抗がん剤治療が必要な場合は卵巣がダメージを受けて
不妊になってしまう可能性があり、ホルモン療法のみの場合も
最低5年間は処方され、タモキシフェンには催奇形性があるため、
絶対妊娠しないようにとの指導があります。
そこでまず勧められるのが卵子凍結などの妊孕性温存です。
私の場合は以下3つの点を天秤にかけました:
① 安全性
② 出産までの成功率
③ 費用
安全性
安全性について一番疑問に思ったのが、排卵誘発剤です。
排卵誘発剤は、採卵の際にできるだけ多く卵子を回収するために卵巣を刺激して、
通常(一月に1個の卵子)より多く排卵させます。そして排卵誘発剤はホルモンです。
以前の記事にも書きましたが、乳がんとホルモンは大きく関係しており、
特に関連性が強いエストロゲン(ER)とプロゲステロン(PgR)は
両方とも卵巣から分泌されるホルモンです。
排卵誘発剤を使用すると、2〜3週間は体内のエストロゲンの数値が
高くなると言われています。また、排卵誘発剤の一種であるクロミフェンを使用した
女性には、皮膚がんと甲状腺がんのリスクの上昇が見られるとの発表や、
卵巣がんのリスクも少々上がるとの発表があります。
私の場合は既にホルモン受容体陽性と把握していたので、それを知った上で
排卵誘発剤を使うことは自分の中では完全にアウトでした。
卵子凍結などの技術もまだ比較的新しいため、乳がん患者への長期的な影響が
まだ十分に把握されていないことも大きな要因でした。
それもあって、卵子凍結をするなら排卵誘発剤を使用しない完全自然周期法にしよう
と決めました。
私の場合、手術前の時点で各検査の画像からはリンパ節の腫れは見受けられない、
と言われてましたが、手術をしてセンチネルリンパ節生検を行うまでは確実には分かりませんでした。
リンパ節に転移が見つかれば抗がん剤治療確定だったので、とても時間のかかる完全自然周期法以外を
選択肢から外すことは、ある種の賭けでもありました。手術後の化学療法が必要な場合は、
大抵術後5〜6週間目から始まりますので、がん宣告から化学療法開始までの2ヶ月ほどが
妊孕性温存のチャンスとなります。
完全自然周期法でもブセレリンという性ホルモンの分泌を抑える薬
(GnRHアゴニスト)の服用が月に1回はあるようですが*、ざっと調べたところ、
こちらは主に前立腺がんや子宮内膜症の治療に使われる薬で、乳がん治療にも
臨床試験で使用されています。
*完全自然周期法の詳細はクリニックによって異なるかもしれません。私は主に、
乳がん患者への考慮もしっかりしていると感じる加藤レディスクリニックさんを参考にしてます。
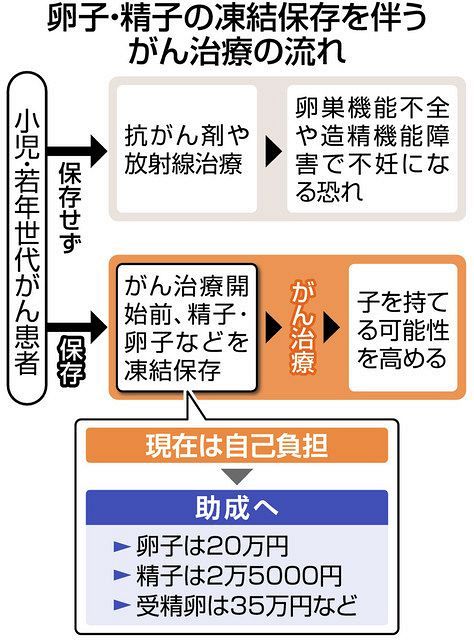
2000年からは卵巣組織を摘出して凍結保存し、がん治療がすべて終わって
妊娠を希望した時に融解して移植する手法も用いられており、年々出産の
成功例が増えていますが、こちらは手術となる分、体への負担も大きくなります。
また、卵巣の近くに悪性の細胞があった場合は、それも含めて
移植されてしまうリスクが懸念されます。
出産までの成功率
そもそも排卵誘発剤を使ってまで卵子の数を増やす理由には
成功率が大きく関わってきます。未受精卵の凍結から出産までの成功は
比較的難しいとされており、受精卵を凍結する方が成功率も格段と上がりますが、
日本では(クリニックにもよるようですが)未婚女性の受精卵凍結は
まだあまり行われていないようです。ですがその一方で、2021年1月からは
国からの不妊治療助成の対象に事実婚カップルも含まれるようになったので、
状況も変わりつつあり、要チェックです。
欧米ではパートナーがいなくてもドナーバンクの精子を利用するなど、選択肢の幅が広く、
婚姻状況も問われません。
卵子凍結から出産までの成功にも段階が複数あり、大きく分けると:
凍結融解
↓
体外受精
↓
妊娠
↓
出産
卵子は水分を多く含むので氷晶ができやすく、凍結融解の段階で傷んでしまって
使えなくなってしまう卵子もあります。海外では主に緩慢凍結法 (slow freezing)
というゆっくり凍らせていく技術が用いられる一方、近年日本では
ガラス化法(vitrification)という急速に凍らせる手法が主流で、こちらの方が
凍結の過程で卵子を傷める確率が低いとされます。
体外受精の成功率は約70%と比較的高いですが、そこから子宮に戻せる状態を
保てるか、子宮への移植が成功して妊娠となるか、また、妊娠に成功しても
無事に出産まで達するかなど、数々の輪をくぐらなければいけないため、
卵子1個の出産成功率は緩慢凍結法だと約3%、ガラス化法だと約6%と言われます。
ではいくつの卵子を保存すれば良いのでしょうか。
2017年にハーバード大学が成功率を見込む方程式を発表しました。
(ページの中間辺りまでスクロールすると Figure 1 とのグラフがありますが、
Y軸が成功率、X軸が卵子の個数です。各線は年齢を表します。具体的な数値はこちら。)
これによると、採卵時の年齢が35歳以下の場合は、卵子10個で最低1回は
出産まで成功する確率が約70%、20個だと約90%とのことです。
35歳以降は、年齢とともに確率が低下していきます。
※これらの確率は実際のものより高い可能性があるとの注意書きもあります
実際にがん患者の卵子凍結を用いた出産成功率は、まず凍結した卵子を
実用する例そのものが少ないためか、未だあまり報告されておらず、
いくつかのケーススタディはありますが、全体像としては詳しく知られていません。
費用
保存したい卵子の数を10個とする場合、完全自然周期法だと少なくとも
10回の採卵は必要となります。また、必ず採卵に成功するとも限らないので、
それ以上になる可能性もあります。
そうなると採卵だけでも結構な額になります…
例えば初診5万円、初回採卵40万円、2回目以降30万円で計算しますと、最低でも:
¥50,000+¥400,000+(¥300,000x9)=¥3,150,000 (!!!)
それに加え保管料なども発生するかと思われます。
2021年4月からは国からの助成金が卵子凍結の場合は20万円が2回までは
出るそうですが、完全自然周期法だとそれがあっても結構な額です。
もちろん、完全自然周期法以外の方法で卵子凍結をすれば、費用もそこまでは
発生しませんが、そうなると天秤にかかるのが お金 vs 命?(大げさでしょうか 笑)
ちなみに欧米では、できるだけ排卵誘発剤のがんへの悪影響を抑えるために
タモキシフェンを服用しながら卵子凍結をする例も増えています。
ただ、こちらも実際にどれほどの効果があるのかは未だ検証されていません。
ただし、不妊治療とそれに関する助成制度や保険適用範囲については、
2022年からの保険適用化を前に現在とても動きが多いので、
今後も頻繁に情報をチェックすることをおすすめします。
例えば東京だけでも区によって助成内容が異なるそうです。
***
結論として、私は少なくとも今は、卵子凍結はしないことにしました。
もしかしたら4月以降、10個は求めずに、神頼みで2個だけ保存してみるかもしれませんが。
やはり高額なのが一番の理由ですが、それに加えて私はまだ
「絶対に子供を持ちたい」というほど願望が強くなく、がん宣告を受けて
先生に聞かれるまではあまり深く考えたこともありませんでした。
更に、個人的には養子縁組にも抵抗がなく、また、日本でも最近になって
法的に認める検討が始まりましたが、第三者のお腹や卵子を借りる制度も
欧米では今や当たり前のようにあるので、それらの可能性も視野に入れての
決断でした。
考慮する点は皆それぞれかと思いますが、以上、「私の場合は」でした。
出典
クロミフェン利用者の皮膚がん・甲状腺がんリスクが上昇
Safety of clomiphene citrate: a literature review(Yilmaz et al. 2017)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5851961/
ブセレリンとは(英語)
乳がん治療にタモキシフェンとブセレリンを兼用した臨床試験(Klijn et al. 2000)
加藤レディスクリニック
UCLAが発表した不妊治療とがんリスクの関連性
Use of fertility medications and cancer risk: A review and update(Lindsay et al. 2017)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5551049/
成功率を提供する機関によってその対象が「卵子1個」または「卵子を融解してからの受精卵」と
異なるため、公表するいわゆる「成功率」に大きく差が出る(BBC)
各種温存方法の説明
がん患者の卵子凍結・受精卵凍結・卵巣凍結について(ジョンズ・ホプキンス大学より)
ハーバード大学による年齢別成功率の方程式
Predicting the likelihood of live birth for elective oocyte cryopreservation: a counseling tool for physicians and patients(Goldman et al. 2017)
https://academic.oup.com/humrep/article/32/4/853/2968357
がん患者の出産成功例(Table 1)
Vitrification of embryos and oocytes for fertility preservation in cancer patients(Kato 2016)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5715860/
20歳で卵子を凍結保存した日本人のがん患者が6年後と13年後に無事出産したケーススタディ
Two Successful Deliveries after 6 and 13 Years from 10 Oocytes Vitrified for Fertility Preservation in a Then 20-Year-Old Patient with PH-Positive Acute Lymphoid Leukemia
(Nakamura et al. 2020)
https://www.worldscientific.com/doi/pdf/10.1142/S2661318220500140
2021年4月から出る国からの助成金
(2006年と古い記事ですが)「乳がんの悪化につながらない妊孕性温存術はある?」
https://medical.nikkeibp.co.jp/inc/all/cancernavi/series/plwc/11_07.html
区によっても助成内容が異なる
第三者からの卵子提供を日本でも検討(2012年12月)
2021年1月からは事実婚カップルも国の助成対象