
膝のケガ自体は足関節などと比較して、
発生頻度はそこまで高くありません。
ただ、一度負傷するとスポーツ復帰に
大きな影響を与えるという
イメージをお持ちの方が多いと思います。
膝関節は他の関節と異なり、関節の向かい合う面が
どちらも凸という特殊な構造をしています。
そのため他の関節よりも関節の支持を筋肉や靭帯、
半月板などの組織に依存しており、こういった組織を
強く損傷してしまうと、関節の安定性が
大きく損なわれてしまうのです。
今回は膝の痛みや症状に悩んでいる方に
参考にしていただければと思い、膝のケガを
痛みの出る場所ごとに分類してまとめました。
ただ、膝の箇所全てを網羅すると量が
多くなってしまうため、今回は膝前面に絞って
簡単にご紹介させていただきます。
後日、内側や外側・後面のバージョンも公開して参ります!
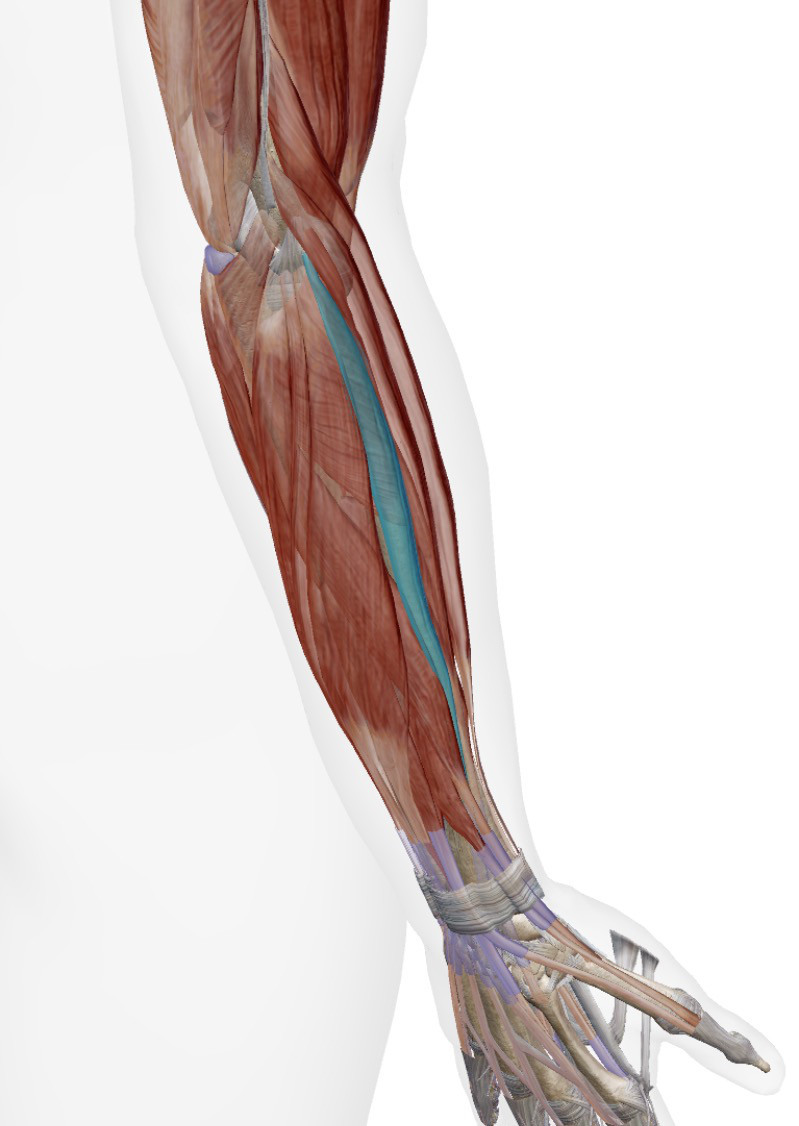
膝前面に痛みが出やすいケガと場所
まずは膝の前側に起こりやすいケガの名称を
列挙してみました。
名前の先頭に振ってある番号を下図と
照らし合わせて頂くと、
どこにどんな名前のケガか起こるか
お分かり頂けるかと思います!
①オスグッドシュラッター病
②膝蓋腱炎(ジャンパー膝)
③膝蓋下脂肪体炎
④内側半月板損傷
⑤外側半月板損傷
⑥鵞足炎
⑦腸脛靭帯付着部炎
⑧腸脛靭帯炎(ランナー膝)
⑨タナ傷害
⑩大腿四頭筋総腱炎
⑪有痛性分裂膝蓋骨
⑫膝蓋軟骨傷害

それでは①から順に、それぞれのケガの概要を
簡単に説明して参ります!
①オスグッドシュラッター病
11〜13歳に好発するスポーツ障害です。
脛骨粗面という脛骨上端の膨隆部に
痛みが生じるのが特徴です。
スポーツにより脛骨粗面の成長軟骨部に大腿四頭筋による
牽引力が繰り返し加わり、この軟骨の一部が剥離・修復を
繰り返し、炎症を起こすと考えられています。
②膝蓋腱炎(ジャンパー膝)
大腿四頭筋を中心とした膝伸展機構
(膝を伸ばすために働く組織群の総称)への繰り返し負荷によって生じるオーバーユース損傷です。
膝蓋腱に徐々に発生する微細損傷の程度が修復のスピードを
上回ってしまい、少しずつ膝蓋腱が変性することによって
生じると考えられています。
③膝蓋下脂肪体炎
膝蓋下脂肪体は膝蓋腱の深層に位置し、膝への
衝撃緩衝作用、膝蓋骨の動きの円滑化、膝の内圧を調整する働きなどがあります。
この組織は痛みを感じる神経の分布が豊富で、膝周囲の組織の中で最も強く痛みを感じてしまいます。
関節鏡手術後などで柔軟性が低下すると、膝蓋下脂肪体は
動きに合わせて滑らかに形を変えることができず、
繰り返し歪みが生じた結果炎症を起こして痛みが出ると
言われています。
④内側半月板損傷
半月板は膝関節の中で大腿骨と脛骨の間にあるC型をした
軟骨の板で、内側と外側にそれぞれ1つずつあります。
膝に屈曲や回旋などの外力が働くことで半月板損傷は
生じますが、明らかにケガをしたという訳ではないのに
発生してしまうこともあります。
内側半月板は外側と比較し、年齢が高くなるにつれて
多くなる傾向にあります。
⑤外側半月板損傷
単独損傷の場合、若年層では内側よりも外側半月板損傷の
方が多いです。
日本人の3〜7%は外側半月板が生まれつきC型ではなく
O型(円盤状半月)になっていると言われています。
円盤状半月板はC型であれば本来接触するはずのない部分が
他の組織と接触しやすく、比較的軽微なストレスでも断裂や亀裂などの損傷をしてしまうことが多いです。
⑥鵞足炎
鵞足は縫工筋・薄筋・半腱様筋が脛骨内側にまとまって
付着する部分のことをいい、こちらに生じる炎症を
鵞足炎と呼びます。
陸上やサッカーでの発症が多く、腱だけでなく同部位に
存在する滑液包に炎症が生じることもあります。
⑦腸脛靭帯付着部炎
腸脛靭帯という骨盤の外側から脛骨の外側まで大腿筋膜張筋を介して伸びている長い靭帯が、脛骨外側への付着部で
炎症を起こしたものです。
⑧でご紹介する腸脛靭帯炎(ランナー膝)と同様に、
マラソン・ジョギングのような反復する筋収縮により
付着部に牽引力が繰り返し作用して、炎症を引き起こすと
考えられています。
⑧腸脛靭帯炎(ランナー膝)
⑦でもご紹介した腸脛靭帯が、膝の屈伸の際に大腿骨の外側の隆起との間で圧迫+摩擦を繰り返すことにより
炎症が生じます。
陸上中長距離の選手に多く、道路やトラックなどで傾いた
路肩やカーブ外側の脚に発症することが多いです。
⑨タナ(棚)障害
膝内側にある内側滑膜ヒダ(タナとも呼びます)が、
膝を曲げた位置から伸ばすにつれて膝蓋骨と大腿骨の間に
パチンと挟まれてしまうことがあります。
この挟み込みの繰り返しにより炎症が生じることを
タナ障害と呼びます。
タナは一度障害を起こすと炎症のため膨れてしまい、
さらに挟み込まれやすくなってしまいます。
⑩大腿四頭筋総腱炎
②ジャンパー膝と同じく、膝伸展機構のオーバーユース
により発症します。
大腿四頭筋の腱は大腿四頭筋から膝蓋骨へ付着する
大腿四頭筋総腱と、膝蓋骨から脛骨粗面へ付着する
膝蓋腱に分けられます。
こちらはそのうちの大腿四頭筋総腱部分で
炎症が起こった状態です。
⑪有痛性分裂膝蓋骨
10〜12歳が発症のピークで、スポーツ活動が盛んな男子に
好発します。
オスグッドと同様、大腿四頭筋の強い牽引力が繰り返し
膝蓋骨の外側上部に加わり、成長期の脆弱な軟骨の一部が
剥離・修復を繰り返し、炎症を起こすと考えられています。
⑫膝蓋軟骨傷害
女性に多いスポーツ傷害です。
女性は膝が外反(X脚方向の傾き)しやすい方が多く、
この状態は膝蓋骨を外側に引っ張る力が強くなります。
その結果、膝蓋骨の裏側の関節面に働く圧力が均一に
ならず、局所に集中した剪断力が働き、軟骨が損傷を受けてしまうことがあります。
ーーーーーーーーーーーーーーーーーーーーーー
もし上記と同じような箇所に痛みや症状があれば、
医療機関や接骨院などで診てもらい
治療する必要があるかも?
是非セルフチェックしてみてください‼
【ふじみ野駅 徒歩1分 ふじみ野ライフ接骨院 リハ&トレーニングセンター】






















 ふじみ野ライフ接骨院 リハ&トレーニングセンター on Instagram: "-————————— 【アイシングについて】 スポーツ現場でケガをしてしまった場合、真っ先に行う応急処置として、ア
ふじみ野ライフ接骨院 リハ&トレーニングセンター on Instagram: "-————————— 【アイシングについて】 スポーツ現場でケガをしてしまった場合、真っ先に行う応急処置として、ア

















 jone’s‐ジョーンズ₋骨折(第5中足骨基底部骨折)
jone’s‐ジョーンズ₋骨折(第5中足骨基底部骨折)










 ピアザ☆ふじみ
ピアザ☆ふじみ







