今回は、1症例で3問の連問ですので、一問ずつ解説していきます。
バラバラになって見にくいので、問題文の部分には水色のマーカーを入れておきます。
101E10~12
30歳の1経妊未産婦。妊娠39週5日午前2時に自然陣痛が発来し、次第に増強したので午前4時に来院し入院となった。
児は第2頭位で、胎児心拍数は144/分、児頭大横径95mm、推定体重3500gである。内診所見では矢状縫合は骨盤横径に一致し、子宮口開大3cm、展退度60%、児頭下降度Sp-2cm、子宮口の位置は中央、硬さは軟である。破水は認めない。
E10.内診所見における児頭小泉門の位置はどれか。
a.12時 b.2時 c.3時 d.6時 e.9時
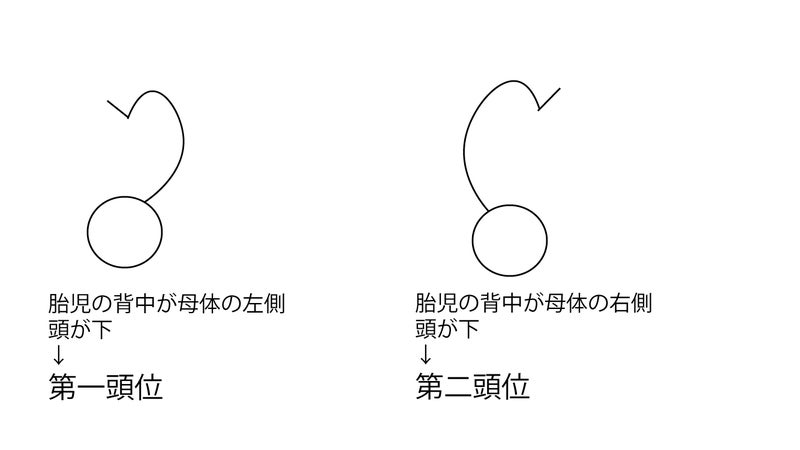
まず、第2頭位なので、児背は母体右側にあります。
そして、矢状縫合は骨盤横径に一致しているということなので、児頭は横向きです。
第2頭位で横向きならば、児頭は↓このようになります。
つまり、小泉門は9時方向ですので、正解はeです。
E11.陣痛は次第に増強し、午後2時に自然破水した。午後3時の陣痛間隔は2分、持続時間は60秒。内診所見では子宮口開大6cm、展退度80%、児頭下降度Sp+1cm、子宮口の位置は前方、硬さは軟であった。午後6時に陣痛間隔は5~7分、持続時間は20~30秒となった。小泉門を10時に触知、子宮口開大8cm、展退度90%、児頭下降度Sp+2cmであった。その後、陣痛の間隔と持続時間は変わらず、午後9時の内診所見は不変である。胎児心拍数パターンに異常は認めない。
処置として適切なのはどれか。
a.経過観察 b.頸管熟化薬投与 c.陣痛促進薬投与 d.会陰切開術 e.吸引分娩
<本問の要点>
①陣痛間隔が長い、あるいは陣痛持続時間が短いことを微弱陣痛という
②微弱陣痛の時にはオキシトシンを用いて陣痛促進を行う
③すでに起こった陣痛を後押しすることを陣痛促進というが、陣痛そのものを起こすことを分娩誘発という
④分娩誘発のときには陣痛を起こす前に子宮頸管を熟化させる必要がある
午後6時と午後9時の内診所見が変わっていない、つまり分娩が進行していないということです。
活動期に入って分娩が停止してしまうということは、何かしら問題があります。
では、陣痛強度と回旋について評価してみましょう。
<陣痛強度の評価>
陣痛間隔と持続時間をチェックします。
まず、正常な陣痛間隔は↓こうでしたね。
午後3時の時点で、子宮口開大6cmで陣痛間隔は2分ですから、これは順調です。
しかし、午後6時の時点で、子宮口開大8cmで陣痛間隔が5~7分に延びています。
これは微弱陣痛です。
続いて持続時間も確認しましょう。
午後3時の陣痛持続時間は60秒なので、これは問題なし。
午後6時は20~30秒まで短縮しているので、やはり微弱陣痛です。
<回旋の評価>
午後6時に、小泉門を10時に触れると書いてあります。
↓こうですね。
先進部が小泉門なので、第1回旋は正常です。
そして、先進部が母体前方に回旋しているので、第2回旋の方向も正しいです。
このまま回旋しながら下降していけば、問題なく前方後頭位になるでしょう。
ということで、現状を一言でいうと、微弱陣痛による分娩第1期(活動期)の遷延です。
陣痛が弱いのならば、強めればいいのです。
ということで、c.陣痛促進薬投与が正解です。
陣痛促進薬として使用されるのはオキシトシンです。
これは下垂体後葉から分泌されるホルモンで、射乳ホルモンとも言われます。
プロラクチンの作用で乳汁が産生され、オキシトシンの作用で射出されます。
つまり、授乳のためのホルモンといえます。
※プロラクチンについての詳細は第14回を参照してください。
当然産後に分泌されるもので、乳汁の射出だけではなく子宮収縮の作用も有しています。
これは、子宮を元の大きさに戻すためですね。
その子宮収縮作用を微弱陣痛のために利用しようというわけです。
「じゃあ、オキシトシンを使うと乳汁分泌が起こるんじゃない?」と思われるかもしれませんね。
乳汁分泌のためには、プロラクチン→オキシトシンと作用する必要があります。
プロラクチンは妊娠中どんどん増加していきますが、胎盤から産生されるエストロゲン(E3:エストリオール)、プロゲステロン、hPLによって、その作用が抑えられています。
胎盤が娩出されて初めて、乳汁分泌が開始するのです。
ということで、オキシトシンを投与したからといって、乳汁分泌は起こりません。
b.頸管熟化薬投与についてもコメントしておきます。
子宮頸管が開大し、展退し、軟らかくなっていくことを頸管熟化といいます。
頸管熟化作用を有しているのは、プロスタグランジンE2(PGE2)です。
PGE2を投与するのは、分娩誘発の時です。
分娩誘発とは、人為的に陣痛を起こすことを意味し、過期産(42週以降の分娩)を予防するために行われます。
42週を過ぎても分娩に至らない場合、児の罹病率と死亡率が急上昇することが分かっているため、ここを分水嶺としているのです。
上述の通り、オキシトシンは子宮収縮作用を有していますので、これを使えばいいと思うかもしれません。
しかし、子宮頸管が熟化していない状態で陣痛だけ起こしても、鍵のかかった扉を押すようなものです。
子宮内圧が上がるばかりで、分娩は進行しません。
ですので、頸管熟化を先行させる必要があるのです。
仮に頸管が熟化しているなら、PGE2は使用せずオキシトシンからのスタートでOKです。
頸管が熟化しているとする基準は、施設によって幅がありますが、ビショップスコアで6~8点といったところです。
ちなみに、現在日本で使用できるPGE2製剤は内服薬のみです。
欧米ではゲル剤もあり、直接頸管内に投与します。
PGE2は子宮収縮作用も有していますので、内服中は前駆陣痛のような子宮収縮を認めます。
E12.3800gの男児を娩出した。10分後に胎盤が自然娩出したが、その直後から持続的な性器出血がみられ、子宮底は臍上に触知する。
出血の原因として考えられるのはどれか。
a.腟壁裂傷 b.頸管裂傷 c.子宮破裂 d.弛緩出血 e.子宮内反症
<本問の要点>
①分娩後は、胎盤剥離面からの出血を止めるために子宮収縮が起こる
②この子宮収縮が弱いためにダラダラと続く出血を弛緩出血という
③微弱陣痛や巨大児分娩の後は弛緩出血が起こりやすい
まず、
子宮底を臍上に触知する
という時点で、子宮の収縮が不良であると分かります。
本来、胎盤娩出後はギューッと子宮が収縮し、子宮底位置は臍下2~3横指くらいになります。
これは、胎盤剝離面からの出血を止めるための現象で、後陣痛といいます。
胎盤は、母体血管がむき出しになっており、そこから流出した母体血の中に絨毛が浮かんでいて酸素を取り込むという構造になっています。
つまり、胎盤剝離面は母体血管がむき出しということです。
ですので、子宮の収縮が悪いと出血が止まらないんですね。
これを弛緩出血といいます。
というわけで、正解はdです。
出血量の目安としては500mlです。
弛緩出血を起こしやすいケースとしては
・微弱陣痛
・巨大児分娩
・筋腫合併
・遷延分娩
などが挙げられます。
いずれも、子宮平滑筋が疲弊して、収縮力を失っているということに起因します。
また、あまりに速く進行した分娩も、弛緩出血になることが多いです。陣痛のスイッチが入る前に産まれてしまった感じです。
他の選択肢も軽く触れておきます。
a.腟壁裂傷とb.頸管裂傷は、分娩による物理的な損傷ですね。
いずれも出血の原因にはなりますが、これは子宮収縮とは関係ない出血であり、子宮底位置が高いことにはつながりません。
c.子宮破裂
子宮が裂けてしまうことですが、これはもう大惨事です。
分娩時の子宮って、ものすごく血流豊富な臓器なので、これが裂けてしまおうものなら、あっという間にショック状態になります。
子宮筋層に過度な圧力がかかったときに起こる現象なので、起こるとすれば分娩進行中ですし、そうなったらもう子宮は収縮できず、児を娩出することなど不可能です。すぐさま開腹手術をしないと母児ともに命を落とします。
ですので、胎盤まで娩出し終わって、実は子宮破裂を起こしていました、というのは、絶対にないわけではないですが、考えにくいですね。
e.子宮内反症
胎盤を引っ張るときに、子宮底まで一緒についてきてしまうことですね。
ですので、子宮底はかなり低い位置で触れるはずです。
p.s. 3連問だったのでかなり長くなりましたが、いずれも重要な問題ですので、頑張って理解してください。
次回は「分娩時異常②~CTG異常~」です。
(次回の問題)
35歳の初産婦。妊娠40週4日。陣痛発来のため入院した。妊娠39週時の妊婦健康診査では胎児推定体重は2450gで、羊水ポケットは3cmと測定された。身長161cm、体重61kg(非妊時52kg)。内診所見は、児頭は骨盤入口部にあり、展退度50%、子宮口は3cm開大、頸管の硬さはやや軟、児頭下降度Sp-2cm、その他に異常所見を認めない。陣痛はほぼ10分周期である。その後、陣痛は徐々に増強し、入院後7時間経過した時点で破水し、羊水混濁を認めた。内診所見は子宮口10cm開大、児頭下降度Sp+1cmとなった。その時の胎児心拍数陣痛図と、さらに30分後の胎児心拍数陣痛図を次に示す。内診所見は児頭下降度Sp+3cmで、矢状縫合は骨盤前後径に一致し小泉門を恥骨後面に触れる。
対応として適切なのはどれか。
a.経過観察 b.吸引分娩 c.体位変換 d.帝王切開術 e.子宮収縮抑制薬投与