2022年4月からの裸眼視力の推移 (右端が今回)
(左眼)
0.08⇒0.10⇒0.08⇒0.08⇒0.08⇒0.08⇒0.08⇒0.08
⇒0.05⇒0.05⇒0.08⇒0.08⇒0.08
(右眼)
0.12⇒0.15⇒0.20⇒0.15⇒0.12⇒0.10⇒0.10⇒0.08
⇒0.08⇒0.08⇒0.08⇒0.10⇒0.10
裸眼視力は、2022年4月の両眼の白内障手術後に右眼のみ想定通り0.2まで視力が上がりましたが、その後は0.1程に落ち着いてしまいました。
とは言っても術前の裸眼視力は左眼が0.02、左眼が0.03であったため自分としては劇的に視力が改善した感覚です。
ご参考までに白内障手術前後の裸眼視力と矯正視力は以下の通りです。(術後は直近の数値です)
裸眼視力
術前 ➡ 左眼0.02、右眼0.03
術後 ➡ 左眼0.08、右眼0.10
※裸眼でスマホを見る場合の顔からの距離は、術前が10cm、術後が30cm程です
矯正視力(普段使用している眼鏡のレンズ度数)
術前 ➡ 左眼1.00(−11.00D)、右眼1.00(−8.75D)
術後(遠方) ➡ 左眼1.00(−3.75D)、右眼1.00(−2.50D)
術後(手元) ➡ 左眼0.50(−1.75D)、右眼0.50(−1.00D)
※重症筋無力症の影響から眼位のズレがあり、更にズレ幅が変動することから、執刀医の提案で白内障手術では単焦点レンズを入れました
診察室にて
角膜のチェックを受けた後、アプラネーショントノメータ(接触式眼圧計)で眼圧測定を受けます。
2022年4月からの眼圧の推移 (右端が今回)
左眼 : 15⇒14⇒14⇒13⇒14⇒15⇒14⇒14⇒14
⇒13⇒13⇒15⇒16
右眼 : 14⇒14⇒14⇒14⇒14⇒14⇒14⇒14⇒14
⇒12⇒13⇒16⇒15
👩⚕『角膜に傷は無く綺麗です。ドライアイは点眼薬(ジクアスLX)で抑えられているようです。』
👩⚕『眼圧は下がりませんね。まだステロイド点鼻薬を差していますか。』と、主治医。
🐻「1週間前から差していませんが、5月上旬から1ヵ月半程差しました。今は大学病院の口腔外科で上顎洞を洗浄しているところで、炎症は治まりつつあるようです。ただ、抜歯後の穴が塞がり、その後炎症が再燃した場合はステロイド点鼻薬が再開されるかもしれません。」
👩⚕『点鼻薬を止めて1週間のため、まだ影響が残っているのかもしれません。眼圧はもうしばらく様子を見ましょう。』と、主治医。
🐻「今回の歯性上顎洞炎と、3月に罹患した出血性大腸炎は何らかの細菌やウイルスの感染によるもので、重症筋無力症の治療で服用しているステロイドと免疫抑制剤の副作用のようです。」と伝えると、
👩⚕『以前からお伝えしていますが、緑内障手術が困難な理由は感染リスクが最たるもので、仮に眼内感染した場合は最悪失明する可能性があります。』
👩⚕『また、変視症(網膜変性症)を併発しており、術後に眼圧が下がり過ぎて変視症が悪化することもリスクとしてあります。この2点から緑内障手術は避けたいと考えています。』と、主治医。
術後に眼圧が下がる(かもしれない)という期待に対してリスクが大き過ぎるとのこと。やはり、点眼治療をしっかり続けて行くしか方法はないようです。
👩⚕『ところでドライアイの点眼薬のジクアスLX(1日3回点眼)が出荷停止中で、その煽りを食ってジクアス(1日6回点眼)も在庫切れのようです。代わりにヒアルロン酸の点眼薬を処方しますか。』との主治医の問いに対し、
🐻「ジクアスLXはあと2本程ありギリギリ間に合うと思います。取りあえずヒアルロン酸点眼薬は不要です。」と答えると、
アイラミドは未使用で2本あるため、ラタチモとビタミン12のみ2ヵ月分処方していただき診察室を後にしました。
薬局にて
薬局に行くと、ちょうどジクアス(1日6回点眼)が入ったとのこと。
薬剤師さんが主治医とやりとりして2本処方していただきました。次回の受診まで切れずに間に合いそうです。
⬇左が1日3回点眼のジクアスLXで、右が1日6回点眼のジクアスです。違いは点眼回数だけで成分には違いがありません。
受診を終えての雑感
前回のブログ記事でもお伝えしましたが、眼圧に対する影響度はステロイド点眼薬が最強で、経口服用が最弱、ステロイド点鼻薬もさほどではないとの主治医の説明ではありましたが、
ステロイド点鼻薬を1週間前に使用を中止しても、まだ眼圧が高かったのには驚かされました。
影響軽微と言えども侮れないものです。
点眼薬>>>>>>>>>>点鼻薬>>>経口服用
何れにしても、緑内障のためにも歯性上顎洞炎の治療は優先した方が良さそうです。
毎回お断りしていますが、記録として、頭の整理のためにブログを活用しており、そのため悠長な内容になりがちなことをお許しください。
また悠長ついでに備忘録を兼ねて、過去記事から「緑内障の発症から受診まで」「確定診断と治療の経緯」「視野欠損拡大の規則性と症状の変化」を抜粋して載せています。ご興味のある方はご覧ください。
今回も最後までお読みいただきまして有難うございます。では、皆様もどうぞご自愛ください。
緑内障の発症から受診まで
緑内障の発覚は、2015年11月に人生で初めて受けた人間ドック。(発症はそれ以前、時期不明です)
それまでの定期健康診断では受けたことが無かった、これまた人生で初めて受けた眼圧検査では眼圧が高めで(正常値は10〜21mmHg)、
眼底検査で神経系乳頭も陥凹していたことから緑内障の可能性が高いとして、検査中にもかかわらず直ぐにでも眼科を受診すべしとの指示を受けました。
⬇人間ドックの検査結果、両眼とも眼圧が高めです。軽度の動脈硬化(KW:I )もあり、そのためなのか数年後に右眼が眼底出血してしまいました。
当時は40度を超える高熱が数日間続いても病院には行かないほどの筋金入りの病院嫌いだった私は、『直ぐにでも受診せよ』との指示はそっちのけで、
数週間後に送付されて来た『要専門医・要治療通知書』を渋々持参して、コンタクトレンズ販売を併設しているクリニックを受診。
要専門医が何たるかを理解せずに、専門医不在の小さなクリニックを受診するという不届き者です。
一連の検査が終わり眼科医から『緑内障です、一生点眼治療が必要です』と伝えられ、今後とも末永く宜しくと言わんばかりに満面の笑みで名刺を渡されたことに違和感を覚えるなか、
間髪入れずに看護師さんから『点眼薬が無くなる前に必ず受診してください』と、緊張感のある表情で何度も繰り返されるに至り、
ヘビに睨まれたカエルの如く、何だか病院に羽交い締めにされたような感覚に襲われました。
すかさず病院嫌いの本性が顔を見せ、このままバックレてしまおうかと思いましが、そこは小心者でもある私。
本当にバックレても良いものかと情報集めを始め、あちこちのサイトを検索すると、
点眼薬などにより眼圧を正常値に保つようにして進行を抑えることが治療の主体であること、
眼圧が正常値であっても進行することがあること、
視野欠損は不可逆的に進行して一度欠損となったところは復活しないこと、
稀に失明すること、
治療は専門医に掛かるのがベターながら意外と開業している専門医は少ないこと、
等々が解り、治療は避けられないと観念するとともに面倒なことになったと悟った次第です。
いざ開業している緑内障専門医を探すと『日帰り白内障手術』を標榜(宣伝)しているクリニックばかりで本当に見つかりません。
ひょんなことから勤務先の医務室に立ち寄ったところ、緑内障専門医として大学病院に長年勤務した医師が、数年前(当時)に開業しているという情報を入手。
すぐさま受診し、今の主治医とのお付き合いが始まったといのが、緑内障発覚から受診までの事の顛末です。
確定診断と治療の経緯
眼科医から名刺を渡された初めて受診した眼科ではゴールドマン視野計による動的視野検査のみでしたが、
現在受診中の眼科ではハンフリー視野計による静的視野検査、OCT検査(眼底三次元画像解析)、網膜細胞の数や形状を調べる検査(装置名は判りません)などを受け、さすが専門医と感心した記憶があります。
詳細な検査の結果、既に両眼とも網膜の下半分が薄くなって視野上部に欠損が生じていたことから、欠損範囲の違いなどにより左眼は中期、右眼は初期の確定診断となりました。
即日点眼薬による治療が開始され、その後の眼圧は15前後の正常値を維持していたものの肝心の欠損拡大は止まりません。
左眼は右眼の5 倍のスピードで欠損が拡大するという厄介な状態が続いていましたが、
点眼薬が当初の1剤から2剤、3剤へと増えるものの左眼の拡大スピードは収まらず、
満を持して2021年9月には左眼にSLT(レーザー線維柱帯形成術)を受け、2022年3月には眼圧低下をも期待して両親の白内障手術を受けたものの、残念ながら何れも眼圧低下の効果は現れませんでした。
視野欠損の状態はといえば、幸いにして右眼は今だに周辺視野の上部に欠損が留まっているのですが、
左眼は中心視野(中心から10度以内)を避けるようにして周辺視野(中心視野の外側)の上部から下部に向かって欠損が広がり続け、
2015年の治療開始から5〜6年で、時計盤に例えれば時計回りに21時から6時までの範囲の周辺視野が全く光を感じない状態(欠損)になってしまいました。
また、今では左眼の中心視野にも欠損が入り込みつつあり、左眼のみでPC画面を見ると欠損がハッキリ判るようにもなりました。
眼科での定期的な眼圧検査の大半は午前中に受けていたためか、常に15前後と正常値の範囲内にありましたが、
昨年3月の白内障手術の際に大学病院で受けた日内変動眼圧検査(夜中の3時を除く3時間毎の眼圧検査)では、夜間に眼圧が20を超えることがありました。
眼圧の日内変動も欠損拡大に影響していると考えられていますが、一回きりの日内変動眼圧検査でしたので本当のところは判りません。
白内障手術のついでに受けた大学病院での緑内障検査の結果を踏まえ、2022年4月に主治医から左眼は中期から末期へ、右眼は初期から中期への診断変更を告げられました。
2015年12月の初診時の診断は右眼が初期、左眼が中期でした。当時から左眼は右眼の5倍のスピードで欠損が拡大中で、両眼ともに止まる気配を見せていません。
私の場合、視野欠損に至る過程にある程度規則性があるらしく、先ず網膜が薄くなり、次に弱い光が認識出来なくなって終いには全く光を感じない欠損になる、というのを繰り返して来ました。
当初は両眼ともに網膜の下側のみ薄かったのですが、今では両眼とも網膜全体が薄くなってしまい、欠損拡大が視野全体に広がるのは時間の問題と主治医から言われています。
一時期トラベクロトミーなどの手術を検討しましたが、当初からの懸念事項であった重症筋無力症治療で服用しているステロイドや免疫抑制剤による感染リスクに加え、
網膜変性症(変視症)が悪化するに従い、手術のストレスにより更に悪化するのではとの懸念(リスク)を主治医は嫌うようになり、最近では受診中に話題にすらならなくなりました。
現時点では打ち手がなく、今まで効果が今一だった点眼治療で様子を見るしかないと理解しています。
目下の悩みは、薄暗い所での見辛さと、左眼の中心視野に視野欠損が入り込みつつあること。
最近、トンネル内やスーパーの屋内駐車場など薄暗いと所で益々見え辛くなって、夜道では歩道と車道の段差が判らないため度々踏み外すようになり、薄暗い所で物を落とすとそれこそ大変なことに・・・
自宅で食卓テーブルの下に箸などを落としただけで大騒ぎになり、手探りをしながらやっとの思いで探し当てています。
一方で、薄暗い所での見辛さと関係があると思いますが、以前ほど眩しさを感じないためサングラスを掛けなくても済む場面も増えました。
特に人工照明の眩しさが軽減されたようで、これはこれで良しとしておきます。
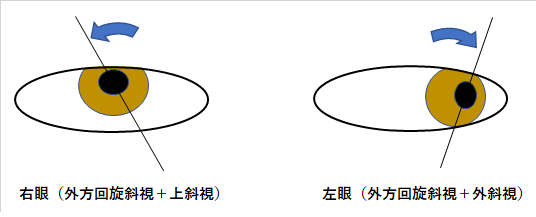
重症筋無力症の症状悪化により左眼に抑制が掛かっているため、幸いにして左眼の視野欠損を認識せずに済んでいるのですが、
怖いもの見たさで左眼でPC画面を見ると、画面のあちこちが掛けて、変視症の影響により歪んで見えるようにもなりました。
最近は更に歪みが酷くなっているようで、左眼だけで見ると直ぐに吐き気を催すため、どうにかならないかと思うこの頃です。
⬇️重症筋無力症の影響で左眼があっちの方向を向ているため左眼に抑制が掛かり、結果として左眼の視野欠損を認識せずに済んでいます。
経緯 ※緑文字は緑内障関連
2015年10月 人間ドックにて緑内障(疑い)の指摘
2015年12月 複視を自覚
2015年12月 緑内障診断(左眼:中期、右眼:初期)
※ラタノプロスト処方(両眼)
2016年 1月 ドライアイ診断、ジクアス処方
2017年 1月 複視が悪化 ⇒ MG治療へ
2017年 2月 シェーグレン症候群(疑い)の診断
2017年 6月 左眼欠損拡大によりエイゾプト処方
※左眼 : ラタノプロスト・エイゾプトの計2剤
※右眼 : ラタノプロストの1剤
2019年 2月 後部硝子体剥離(左眼)の兆候
2019年 6月 左眼欠損拡大によりアゾルガ処方
※左眼 : ラタノプロスト・アゾルガ(配合剤)の計3剤
※右眼 : ラタノプロストの1剤
2020年 3月 後部硝子体剥離(左眼)
2021年 1月 後部硝子体剥離(右眼)
2021年 5月 緑内障末期一歩手前(左眼)の診断
2021年 7月 変視症を自覚(両眼)
2021年 9月 左眼にSLT(レーザー線維柱帯形成術)
2022年 3月 眼圧低下も期待して白内障手術(両眼)
2022年 4月 緑内障末期(左眼)、中期(右眼)の診断
※白内障手術後に眼圧下がらずアゾルガ(両眼)復活
2022年 7月 眼圧下がらずラタノプロスト復活
※左眼 : ラタノプロスト・アゾルガ(配合剤)の計3剤
※右眼 : ラタノプロスト・アゾルガ(配合剤)の計3剤
2022年11月 変視症は網膜変性症が原因との診断
2023年 1月 ジクアスをジクアスLXに変更
2023年 11月 眼圧下がらず両眼の点眼薬変更
※ラタチモ(配合剤)・アイラミド(配合剤)の計4剤