卵巣癌 ☆治療☆ がんナビより記事引用
前回の「診断と予後」に続き、
今回は治療についてです。
またまた長文になります。
PCのかたは こちら のほうが読みやすいかと
◆◇◆◇◆◇◆◇◆◇
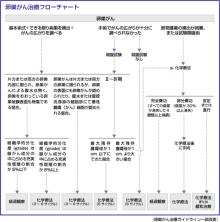
卵巣がんは、婦人科がんの中でも抗がん剤による薬物療法(化学療法)に最も感受性が高い(薬がよく効く)がんとして知られています。したがって、その治療には手術療法と化学療法をうまく組み合わせることがとても重要です。この2つの治療法をそれぞれどのように行っていくか、患者さんの年齢、がんの組織型、がんの病期、がん以外の内科的病気の合併などを考慮して慎重に決めていきます。
卵巣がんの治療では、一般的に、I 期およびII期のがんではまず手術で腫瘍の完全摘出を目指し、その後、再発リスクの高い場合には再発予防の抗がん剤治療を行います。III期およびIV期のがんでは、手術療法と化学療法の両方を組み合わせて治療を行います。通常は、まず徹底的な手術療法の後に抗がん剤治療を行います。ときには、先に抗がん剤治療を行い腫瘍を縮小させてから手術を行い、再び手術後に抗がん剤治療を行うこともあります。いずれの場合も2回目、3回目の手術を行うことがあります。
卵巣がんに対する標準的な化学療法としては、タキサン製剤とプラチナ製剤の併用療法で、最も代表的なものとして、パクリタキセル(T)とカルボプラチン(C)の併用療法(TC療法)があります。TC療法は、パクリタキセルとカルボプラチンの静脈内点滴注射を、3~4週間の間隔で、3~6サイクル行なうのが標準的です。ほかにも、ドセキタセルとカルボプラチン、イリノテカンとシスプラチンなどの併用療法が用いられています。副作用として、嘔気、下痢、発熱、好中球菌減少、出血、脱水などがあり、それらを抑える薬を一緒に服用する場合があります。最近では、多くの施設で外来化学療法が可能となってきましたが、副作用がひどい場合や発熱がみられた場合などは入院する必要があります。
放射線療法は外国ではよく行われていましたが、最近ではやはり化学療法が主体になっていてあまり行ないません。しかし、再発や転移が体の一部の限られているような場合、たとえば脳に転移した腫瘍に対して、放射線治療を行うことがあります。
婦人科がん専門医の団体である日本婦人科腫瘍学会は、現時点における卵巣がんの標準的な治療法を皆様に知らせるために、「卵巣がん治療ガイドライン」を2004年に出版し、2007年にその改訂版を出していますので、ぜひご参照ください。以下、病期ごとの標準治療をご説明いたします。
【I期】
I期と考えられる場合、まず手術による治療を行います。手術の目的は、治療のために腫瘍を摘出することですが、同時に、お腹の中の状態を調べてがんの病期を診断する目的も含まれています。手術中には、腹腔内のがん細胞の有無を検査するために腹水細胞診を行い、また良性と悪性を区別する目的で摘出した腫瘍組織の迅速病理診断も行われます。
卵巣がんと診断された場合の手術は、原則として、1)両側の卵巣・卵管(付属器)の摘出、2)子宮の摘出、3)大網の切除、が基本手術です。これに加えて、がんの広がりを評価するために、細胞診、腹腔内のさまざまな場所からの生検、および後腹膜リンパ節の生検または郭清を行います。なお、若年女性で妊娠機能を残したい場合には、片側の卵巣・卵管(付属器)の摘出と大網切除のみを行うことがあります。
「大網」とは、胃から垂れ下がって大腸や小腸を被っている大きな網のような脂肪組織です。卵巣がんの播種性転移が起りやすい組織であり、一見して転移がないと思える場合でも顕微鏡的な播種がみつかることがありますので、必ず予防的に切除しておきます。
リンパ節に転移があるとIII期になりますので、それをよく調べておく必要があります。卵巣がんの所属リンパ節(転移が多いと予測される領域のリンパ節)は骨盤内リンパ節と傍大動脈リンパ節ですが、これらを全て取り除く手術が「後腹膜リンパ節郭清」です。リンパ節郭清は正確な進行度を知る上で有用ですが、卵巣がんの場合、郭清の有無による治療成績の差があまりないことから、郭清せずに触診や生検だけの場合もあります。ただし、抗がん剤が効きにくい組織型の卵巣がんでは、積極的なリンパ節郭清が必要です。
がんが卵巣だけにとどまっているように見えても、子宮、大網、リンパ節などを広範囲に切除するのは、これらがいずれも転移をおこしやすい部位であり、全てに腫瘍細胞がないことが確認されて初めてがんが卵巣だけにとどまっているI期だといえるからです。しかし、若年女性で子宮と反対側の卵巣・卵管を残す場合には、手術前にご本人やご家族と再発リスクなどについてよく話し合います。
手術後の化学療法(抗がん剤治療)ですが、Ⅰ期がんに対しては、行なう場合と行なわない場合があります。「卵巣がんガイドライン」では、がんが卵巣から全く出ていない状態(腫瘍が被膜に覆われ、かつ他の部位に転移がない)であり、また組織型が比較的おとなしいタイプのがんであれば、手術だけで化学療法を行わずに経過を観察することを推奨しています。それ以外の場合、例えば、腹水中にがん細胞が見つかった場合などは、TC化学療法を3~6サイクル行います。
【II期】
手術中あるいは術後の病理検査で、がんが子宮、卵管、直腸、膀胱に広がっていることがわかればII期となります。I期がんに対して行う基本手術に加えて、がんが広がっている部位を併せて切除します。すなわち、II期のがんであっても、手術で完全に取り切れる場合が多いのです。基本手術で摘出する範囲を超えて、直腸表面などに広がっている場合には直腸合併切除が行われることもあります。また、膀胱の方にがんが広がっている場合は、膀胱表面の腹膜の切除を行います。
II期がんに対しては、術後の化学療法を必ず行うことになります。通常、TC化学療法を6サイクル行います。
【III期】
がんが上腹部またはリンパ節に広がっている場合がIII期です。同じIII期ですが、治療では、腹腔内の上腹部にまでがんが存在している場合と後腹膜リンパ節にがんが存在している場合を区別します。
卵巣がんが転移していく主なルートは「腹膜播種」であり、III期がんの多くは上腹部を含めて腹腔内の全域にがんがある状態です。卵巣がんの患者さんの中では、この状態で見つかる方が最も多いと考えられます。
この場合の手術の基本方針は「できる限り多くがん組織を取り除く」腫瘍減量手術です。がんがお腹の中のあちこちにある場合、他臓器のがんの場合ですと、最初から手術をあきらめる場合も多いのですが、卵巣がんの場合は違います。卵巣がんは抗がん剤がよく効きますので、最初の手術でできるだけ多く腫瘍を切除しておいた方が化学療法の効果も良好で、患者さんの平均生存期間が長いことが知られているのです。したがって、可能であれば完全摘出、そうでなくても術後に残った腫瘍のひとつひとつが直径1 cm未満(オプティマル手術)になるよう努力します。そのために、Ⅰ期で行われる基本手術以外に、病巣が存在するあちこちの腹膜の切除術、腸管や脾臓の合併切除、リンパ節郭清術なども行うことがあります。
しかしながら、最善の努力を行ってもオプティマル手術とならないことが予測された場合は無理な手術を行わずに、まず化学療法の効果を期待し、その後に2回目の手術を行うことにします。開腹しただけですぐに閉じる場合もあります(試験開腹術)。最初は腹腔内に広範囲に転移があっても、抗がん剤によってがんが縮小し、次回にオプティマル手術が可能になる場合も多いのです。また、最初に腫瘍減量手術を行って、大きな病変が残った場合も、化学療法の後で、もう一度手術を行って完全摘出を行うこともよくあります。また最近では開腹しなくても、上皮性卵巣がんであることが診断でき、まず化学療法から始める場合もあります。このように、進行した卵巣がんには腫瘍減量手術と抗がん剤による化学療法をうまく組み合わせて、最終的にはがん細胞をゼロにすることを目標にしています。
リンパ節転移ですが、腹腔内にがんが広がっている場合にはリンパ節転移も多く見つかりますので、初回あるいは2回目の手術でリンパ節郭清術を行います。ところが、がんが腹腔内に広がっておらず、一見Ⅰ期と思われる場合にもときにリンパ節転移が見つかることもあります。もちろん、再発防止のために手術後に抗がん剤治療を行います。III期がんに対する抗がん剤治療おいても静脈点滴注射が標準的ですが、それ以外に、腹腔内に直接抗がん剤を注入するIP療法(腹腔内化学療法)が行なわれることがあります。
【IV期】
IV期はがんが遠隔部位に転移している状態であり、最も多いのは胸水の中にがん細胞が見つかる場合です。それ以外に、肝臓内への転移、肺転移、首のリンパ節への転移などがあります。IV期がんの治療も基本はIII期と変わりませんが、化学療法を先行させることが多くなります。遠隔転移のがんが消失した場合は、III期と同様に腹腔内の治療を進めていくことになります。
【再発】
治療によりいったん消失したようにみえた卵巣がんが、再び増殖して見つかってきた状態を再発といいますが、その場合、再び抗がん剤治療を行ないます。最初の治療が終了してから6カ月以上経って再発した場合には同じ化学療法が有用なことが多いのですが、6カ月未満の場合は違う種類の抗がん剤を選択します。また、再発でもときに手術可能なことがありますので、十分な検査が必要です。
↑クリックすると拡大します。
がんナビより引用
◆◇◆◇◆◇◆◇◆◇
お疲れ様でした。
上記の文章ですが、
癌にはいろいろな型があり、一概にすべての癌に
当てはまる文章ではないと思います。
やはり、主治医と十分に話しあいをして治療方針を決めていくのが大切でしょうね。
自分のことで振り返ると、
Ⅰ期でしたが、
術中、あえて卵巣を破綻したので腹膜内にがんがこぼれた可能性もありということで
抗癌剤が6回必要です、という説明の元抗癌剤を行いました。
これについては、途中何度も悩んだことも事実です。
副作用が強くなってきたとき、
自分はⅠ期なのに、なんで6回も・・とか、
むくみや痛みがあるときは
転移がなかったのにこんな大きな傷になっちゃったんだろう・・とか
やはり、弱気になるといろいろなことを否定的にしか考えられなく
なってしまいましすよね。
今となってみると、怪しげなところは全部とったぞ、
抗癌剤を6回もやったんだから。
ということが再発への不安を打ち消す源になっています。
病理検査した64個のリンパ節に1つでもがん細胞が見つかればⅢ期ということで、
もしかしたらまだ治療をしていたのかもしれません。
ただ、細胞レベルの癌細胞がもしかしたら体内にまだいるかも。。
という可能性は否定できず、
一度「スイッチ」がはいってしまった体は今後も
継続してチェックをしていく必要があるんですね。
でも、根拠はありませんが、
極力「自分は大丈夫」と信じてあげることにしています。
そう思うことで、もしかして再発等をしたとしても
時期を遅らせることができるような気がしますから。
さて、手術から10ヶ月、最終抗癌剤から4ヶ月、
日々普通になっていく生活です。
この調子で過ぎていってほしいものです。