過日封書で送ってもらった、腫瘍マーカーの(微々たる)上昇に対して、
婦人科の主治医から、「次回11月5日に受診した際に、造影CTを撮りましょう。」とコメントが書き添えられていた。
しかし、それでは遅いと感じた。
それは、闘病の先輩方のブログのいくつかから得た教訓による。
再発転移の兆し、最初は腫瘍マーカーのわずかな上昇。
それから、経過観察や検査予約などを経て、あるいはセカンドオピニオンを受け、実際に治療に入るまでに、おおよそ2~3ヶ月の期間を要している。
しかし、それまでの間に転移巣の数が増えたり、病巣が大きくなったりと、病状が進行している、というものである。
再発転移の進行速度は、初発、原発の時より速いことを物語っている。
だから、「来月まで待っていては遅い」と思った。
そこで、地元に帰って、以前働いていた病院で10月5日に造影CTを受けた。
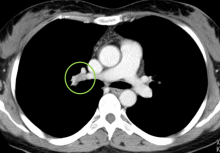
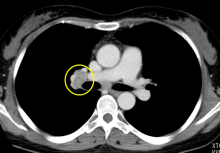
右肺門部リンパ節腫大を認める。
例えば、肺炎などの炎症性疾患により、この辺りのリンパ節が一時的に腫大することはある。
しかし、5月から今までの間に肺炎にはかかっていないし、今回の別の画像で確認したが肺野には問題無かった。
この部分には、放射線治療は行っていない。
化学療法が終了しておよそ10ヶ月。
よって、これはリンパ節転移の可能性が高い、と自分では思う。
次に行うべき検査はPET-CTだ。
このリンパ節転移が孤立性であるのか、それとも他の部位にも転移が隠れているのか、を見る必要がある。
それによって、治療の方法が変わるからだ。
早速、放射線治療の担当医に電話した。
「地元の病院で、造影CT撮ったら右肺門部にリンパ節腫大があって、次は広がりを見たいからPET-CT撮ったほうが良いと思うんですが。」と、率直に述べた。
患者の私が勝手に別の病院でCTを撮った上、そのCT画像も直に確認していないのに、私の電話での一言でPET-CTの予約空きを検索して、最短の10月11日に予約した上、その次の10月15日外来診療日に予約を入れてくれた。
放射線治療の担当医は、たまたま10月11日は外勤(別の病院に診療に出かけて不在)であり、次の外来日が10月15日(火)だったのだが、そうでなければ当日外来診察も考慮してくれようとしていた。
本当に柔軟な対応に感謝する。
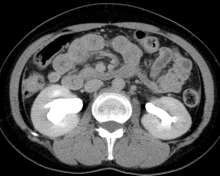
造影CTの時、ついでに尿路も見てもらおうと、造影剤注入開始から8分後に、腎盂と尿管を狙って撮影。
なお、8月の時点では、尿路造影であったため、縦隔リンパ節はギリギリ撮影範囲外であった。
つまり、腎臓より下が見たかったので、胸より下しか撮っていなかったのだ。
腰の骨の高さが少々違ったり、腎臓実質の造影のされ方が異なっているし、画像自体の大きさも違っているが、左の腎盂の拡張が改善していることは分かる。
最近は尿道口の痛みが少し落ち着いてきている。
痛みが1日中ゼロだった、という日はまだ無いが、薬を飲むほどでもない日が多くなってきている。
抗癌剤を使うにも、鎮痛剤を使うにも、腎機能は重要だから、改善傾向であることはありがたい。
造影CTのとき久々に会った元同僚たちも元気そうだった。
皆、私がまた戻って一緒に働けることを待っている、と言ってくれる。
私も、ゆくゆくはそうしたいと願っている。
それが許されるか、あるいは叶うのかどうかは分からないけれども、今はとりあえず出来ることをする。