PET検診、がんの85%見落とし…がんセンター調査
国立がんセンター(東京)の内部調査で、画像検査PET(ペット、陽電子
放射断層撮影)によるがん検診では85%のがんが見落とされていたことが分かった。
PET検診は「全身の小さながんが一度に発見できる、がん検診の切り札」
と期待され、急速に広がっているが、効果に疑問符がついた形だ。
PETは、放射性物質が含まれた薬剤を注射し、がんに集まる放射線を検出
してがんを発見する装置。
同センター内に設置された「がん予防・検診研究センター」では、2004
年2月から1年間に、約3000人が超音波、CT、血液などの検査に加えP
ET検査を受け、150人にがんが見つかった。
ところが、この150人のうち、PETでがんがあると判定された人は23
人(15%)しかいなかった。残りの85%は超音波、CT、内視鏡など他の
方法でがんが発見されており、PETでは検出できなかった。
がんの種類別では、大腸がんが見つかった32人のうち、PETでもがんと
判定された人は4人(13%)。胃がんでは22人中1人(4%)だった。
PETによる発見率が比較的高いとされる肺がんでも28人中6人(21
%)、甲状腺がんで11人中4人(36%)にとどまった。
PETは1994年ごろから使われ始め、現在は100近くの医療機関が導
入、多くでがん検診にも使われている。がん検診には保険がきかないため、1
0~20万円程度の費用がかかる。日本核医学会の調査では、2004年9月
の1か月間だけで4600人が受診した。PET検診と温泉ツアーなどをセッ
トにした旅行企画も売り出されている。
コメント:PETも完全ではないみたいですね。あくまで補助として使うべきものなのでしょう。
癌患者や家族のサポート
癌患者や家族のサポートをしている下記のサイトが有ります。
http://www.livestrong.org/
このサイトでは、強く生きて癌から生還するための精神的・肉体的なトピックや、
生還した方の話等々をまとめてあります。
自分ならこうする:理想の病院基本概念
次のことは自明である。
○ われわれが存在する意義は、そこに“問題がある”から。そして問題が困難で、難しいことであればあるほど、解決する価値がある。(Problem solving policy)
○ 医療の質を上げることは簡単だ。なぜならソフトが最も重要な要素であるからだ。
○ 必要であれば患者がそのコストが払えなかったとしても、医療行為を提供する。
(そのために利益を出し、あらかじめ経済的に準備する必要がある。)
○ 守秘義務がある。
○ 自分自身を幸せにする。
○ 自分自身を成長させる。
○ 病院とは、悩める人を助ける場所であると同時に、助けることのできる人を養成する場所でもある。
○ 職員は勤務時間の15%を、自分で選んだテーマや、創意工夫に当てるように推奨する。
癌別 最初の3週間で聞くべきこと質問リストと説明に必要な図(悪性リンパ腫:ホジキン病、非ホジキ)
”病気別 役立つホームページ”勝手に”ランキング”
悪性リンパ腫(ホジキン病)
1位 国立がんセンター http://www.ncc.go.jp/jp/ncc-cis/pub/cancer/010245.html
2位 癌情報サイト http://cancerinfo.tri-kobe.org/database/pdq/
”治療”のところから病名を選択してください。
悪性リンパ腫(非ホジキン病)
1位 国立がんセンター http://www.ncc.go.jp/jp/ncc-cis/pub/cancer/010212.html
2位 癌情報サイト http://cancerinfo.tri-kobe.org/database/pdq/
”治療”のところから病名を選択してください。
病院内でもインターネットを使いたい 99.5% (患者アンケートから)
インターネットの弊害に関する自由記述の分析からは、
東京大学 医学部 健康科学・看護学科2)
本研究の目的は、以下の2点を明らかにすることである。
- 闘病中にインターネットを利用した患者が認識するインターネットの効用と弊害
- 病院内インターネット接続環境やホームページコンテンツへの患者ニーズ
調査期間は2004年5月〜7月。メーリングリストごとの調査期間は10日間。
インターネット利用について、回答者が当初期待したこと、実際に役立ったことの両者に関して多項目選択式で質問したところ、「病気や治療に関する情報を得る」(期待・実際;99.1%・97.7%) 「他の人の体験談を聞く」(同76.7%・79.8%)「病気や治療に関する不安を軽減する」(同62.6%・71.1%) などが上位を占めた。マクネマー検定を行ったところ、「病気や治療に関する不安を軽減する」、「同病者やその家族と知り合う」、「生活に関する不安を軽減する」の項目において、当初の期待と実際の間に有意差が見られた(図1)。
インターネットの弊害に関する自由記述の分析からは、「情報を得ることに関する弊害」(“厳しい現実まで知って不安になる"など)、「メールという手段に伴う弊害」(“言葉だけのやりとりのため、思わぬ誤解を生じる"など)、「パソコン・インターネットを使用することによる弊害」(“肩こりや目の疲れ”“ウイルス感染"など)が指摘された。
病院内でのインターネット利用について、97.3%が「是非/あれば 利用したい」と答え、そのうち99.5%が入院中の利用を希望した。病院内のインターネット接続環境への要望としては「個人所有のパソコンの持ち込み許可(76.3%)」「携帯電話・PHS等移動電話の使用可能な環境(66.7%)」「ベッドサイドLANの設置(61.6%)」などが上位に挙げられた。病院ホームページに含めてほしいコンテンツについては、「その病院で実施している検査や治療法の情報(83.6%)」「その病院の治療実績(80.4%)」などへの要望が高かった。
インターネットの弊害に関しては、“厳しい現実まで知って不安になる"“言葉だけのやりとりのため、思わぬ誤解を生じる"など情報収集・同病者交流両側面について指摘があったが、病院内でインターネットを利用したいとの回答も多くあり、患者は弊害を認めつつもインターネット利用へのニーズを有していることがわかった。
病院内のインターネット環境への要望としては「個人所有のパソコンの持ち込み許可」「携帯電話・PHS等移動電話の使用可能な環境」が上位に挙げられ、新たな設備投資をしなくとも患者ニーズに応え得ることが示唆された。また、病院ホームページのコンテンツについては、「その病院で実施している検査や治療法の情報」「その病院の治療実績」など病院選択に役立つ情報への要望が高かった。これは、患者自身が主体的に情報を収集し、取捨選択する姿勢の表れと思われる。
図 1 インターネット利用に関する当初の期待と実際
情報を集めたいかどうか。要はその人の"生き方"の問題。
このページは、そういう意味で“フレンチレストラン”でどう注文するかという方法を追求しているようなものですね。
なぜ、自分の病気に関して勉強したほうがいいのでしょうか。
理由は3つあります。
1 なぜならあなたの主治医があなたの病気の“専門家”でないかもしれないから。
例えば同じ消化器外科の中にも、大腸の手術に興味がある人と、膵臓の手術に興味がある人があります。
化学療法はあんまり興味ない人もいるでしょう。
料理で言えば肉料理が得意な人、魚料理が得意な人、サラダが得意な人などといったところでしょうか。一応は全部はできるけど、自分の得意課目があるということです。
医療の進歩は早く、満遍なくやっていては追いつけないところもあり、ある分野に絞って専門性を深めるというのが必要なときがあります。
主治医の専門でない部分に当たってしまった場合には、厳密な意味で最先端の治療を得たいと思えば、自分で勉強した方がいいでしょう。
主治医は、毎日手術、外来、学会に追いまくられており、最新の論文やトレンドにどの程度ついていっているか疑問なときがあります。
そういった意味で、ある特定の癌の、特定のステージのみ勉強するのであれば範囲が非常に狭く、医療関係者でなくても十分知識を得ることは可能です。
完全に主治医におまかせでは、不十分なことが“たまに”あるからです。
もしも自分で勉強することが絶対にいやなら、完全に信頼できるその分野の“プロ:職人さん”を探し当てるしかありません。
うまくいくには
Know how(ノウ ハウ すなわちどうやってやるかを知る)
もしくは
Know who (ノウ フウ すなわち誰に聞けばいいかを知る)
この2つのいずれかを選択し(当然両方がベスト)、追及していくしか方法はないのです。
2 専門家同士の間にも“理解可能な意見の違い”が存在するから。
専門家同士であってもかならずしも意見が一致するとは限りません。
タクシーの運転手さんに、駅までいってもらうときに、何通りかの道が正解であるように、“理解可能な意見の違い”というものが存在します。それは現在わかっていないことの部分だったり、これまで見てきた患者さんがうまくいったかどうかという個人的な経験から来る違いもあります。
そのように、他の専門家の提案する“もう一つの正解”を吟味することなく、治療を開始してしまった場合、結果がうまくいかないと後から後悔することがあります。
後悔をなくすためには、それをあらかじめ知っておくことが必要ですね。そうした意味でも、セカンドオピニオンというものが重要になってくるのです。
3 要は“生き方”の問題。
自分が生きるか死ぬかの瀬戸際に立ったとき、その判断をだれかにゆだねたいのか、自分でコントロールしたいのか?
それは自分の”生き方、生きざま”から来る問題です。
闘病では自分が主役です。
主役として、チームの一員として自分の病気のことをよく知り、医療者側が万が一ミスをしそうになっても、自分がカバーしてやろう。
そのくらいの意気込みでやる人と、今自分のいる場所はどこなのかさえもわからない主役では、チームの成果にも大きく影響すると思います。
“医者は患者を治せない。治るのを手伝えるだけだ”というセリフがあります。
“天は自らを助くるものを助く”
そう思う人は、面倒でも自分の病気について知るほうがいいでしょう。
医療と“料亭”の共通点
医療と料亭ってとっても共通点があると思うんです。
昔ながらの医療は、いわゆる料亭で言うところの「“おまかせ”でお願いします」という関係です。
細かいことは注文せず、今入っている旬のものをいいように出してくださいとお願いします。
これは相互の信頼関係があって、料亭のほうとしてもベストを尽くす。
そうやってお互いが満足しあう関係。
これが少し前までの日本的な医療であったのだと思います。
細かいことまで指定しようとするとかえって“粋でない”とか“信頼していない”ということになってしまう雰囲気があります。
料亭的医療というものは、患者が自分の治療に関して情報がなく、医師が意思決定を患者の代わりに代行するところがいいところでもあったし、弊害もおおかったというところでしょう。(提供されていた医療も実は世界のスタンダードから離れているものも多くあった。)
患者はあくまでも受身で治療方針に従い、苦しいところは我慢するという役割でした。
現在はどうでしょう。
インターネットの普及に伴い、より多くの情報を患者も手に入れられるようになると、これまでの医師-患者の情報格差が緩和され、またほかの病院での治療情報を知ることで、患者側から客観的に治療方法を評価することが可能となってきました。
そうなると、一番いい店にみんながいきたいと思うようになります。
だって、保険制度のせいで(おかげで)、いっぱい飲み屋の焼き鳥も、フランス料理のフルコースも全部ほとんどただで提供されているのですから、いいところにいったほうがいいに違いありません。
それが第一の変化です。
第二の変化は、患者側の医療知識が増えてくると、医療従事者-患者関係は、料亭というよりはフランスレストランのような関係になってきます。
フランスレストランでは
前菜は?メインディシュはなににするか?ワインはどれにするか等々・・・・
自分の好みに合わせて注文することができる。当然“お任せ”もできますが、本当にいいものは自分で知識をつけることで味わうことが可能となる。
このように、病院も意思決定の可能な患者に関しては、その意見を尊重するという方向へ移行しているし、今後もそうなっていくと思われます。
患者側から見ると、これまでは“料亭”(でしかもあまりおいしくない)店が、“フレンチレストラン”的なサービスも受け入れるようになり始めたということになります。
ただ、情報が多すぎて収集がつかなくなり、怖い話ばかりインターネットで読んでしまって混乱するのではないかと思っています。
そういうことのないようないい道しるべをこのホームページで作りたいです。
もっとも大事なこと:組織形 × 病期 = 治療方針
自分の癌を把握するのに絶対必要なものは次の5つです。
この5つを正確に把握しない限り、正しい治療へはたどり着けないといってもいいくらいです。
○ あなたの癌の”医学的名称”(=正式名称:学術名称)
○ 組織形 (腺癌とか扁平上皮癌とか癌細胞がどの細胞から由来しているか指すもの)
○ グレード(分化度合い:高分化~低分化)
○ ステージ(=病期 病期の広がりの程度)
○ 予後に関係する因子。
○ あなたの癌の”医学的名称”(=正式名称:学術名称)
正確な医学的呼び名でないと、相談するにもできません。
正確な情報のみが、適切な助言を可能にするのです。
○ 組織形 (腺癌とか扁平上皮癌とか癌細胞がどの細胞から由来しているか指すもの)
○ グレード(分化度合い:高分化~低分化)
○ ステージ(=病期 病期の広がりの程度)
治療方針の決定に重要なのは2点です。組織形(顕微鏡的腫瘍の特徴、分化の程度) と 病期(広がりの程度)です。
すなわち 組織形×分化度×病期 = 治療方針 なのです。
組織形とは?
一般に臓器(ここでは胃)から出る癌通常その臓器の名前(ここでは”胃癌”)と呼ばれますが、実は、その臓器にあるさまざまな細胞のうち、どの細胞から癌が発生したかによってその癌の性格が決まってきます。
放射線の効き方、化学療法への反応、転移の程度などが異なることがあります。
病期とは?
癌がどの程度広がっているかを分類したものです。
①まずT: Tumor=腫瘍、N:Lymph node=リンパ節転移M:metastasis=転移によりそれぞれTNMの要素を決定する。
②それぞれを下の病期分類(ステージング)に当てはめる。
例えば胃癌の場合、T2b,N1,M0→病期Ⅱ とか T1,N1,M0→病期Ⅰb とか T3,N2,M1→病期Ⅳ となります。
これは、多少深達度や、リンパ節転移の程度が違っても、だいたい臨床的に似たような経過をたどるものをひとまとめにし、大きく4つに分けて取り扱う。(病期Ⅰ~Ⅳ)
○ 予後に関係する因子。
以上にあげられているもの以外にも、病期の進行度と深く関連するものがあります。
例えば、乳癌で、エストロゲンレセプターやプロゲステロンレセプターといった、ホルモンに対する感受性のあるなしなどが問題となります。HER-2(ヒト上皮成長因子受容体2)陽性かどうかも治療の選択に大きく影響します。そのように個別の癌において特徴的な治療への反応性を示すような因子が、あるかないかが重要です。
癌別 最初の3週間で聞くべきこと質問リストと説明に必要な図(はじめに)
闘病を始めるにあたってするべき質問を以前書きましたが、それぞれの癌別に治療方針決定の判断に重要と思われる項目を上げて置きました。
通常これらの項目は網羅的に話しがなされるはずですが、急いでいたりすると医師が触れずに終わってしまうかもしれません。ですので、説明を聞くにあたりもっていって、最後の確認としてこのチェックリストを利用してください。
また、これでは不十分な点がいくつかあるとは思いますが、時間を見つけてはすこしづつ改善して行きたいと思っています。なにかお気づきの点がございましたらどんどん指摘してください。
付け加えていって本当に必要なものが効率よく聞けるようなリストにしたいと思っています。
それぞれの分野の患者さん、医療従事者の参加をお待ちしています。
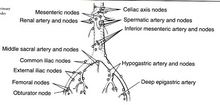
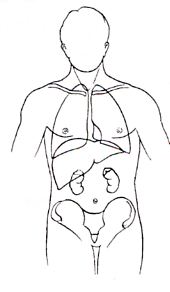
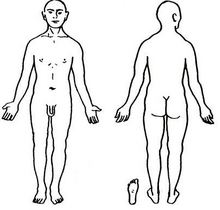
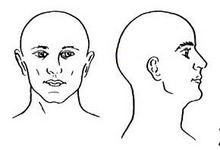
図に関してですが、父と闘病していたとき”臓器の白地図”みたいなものはないか?
とたずねられました。
説明を聞くときなど手軽にいい図があると理解しやすいし、白地図ならコピーして何度も利用できます。
ここには暫定的に使える物を上げておきました。
長期的には著作権との絡みもあり、自分で作ったものにしなければなりませんが、さしあたりお借りしています。早く改定できるといいなと思っています。
(ボランティア募集中です。)