○リスク管理
◇脱臼
・BHAでは,術中の安定角度を超えると脱臼するため,個々にADL指導が必要となる.脱臼は術後早期に最も多いが,晩期にみられることもある.そのため,体位変換や起居動作,更衣時やトイレ,入浴動作において脱臼しないような指導を行う.
・脱臼は2~7%にみられる.車椅子移乗時や便器移乗時,ズボンの着脱時に発生することが多い.脱臼すると強い他動時痛が生じ可動域が制限される.術後3~4週間は注意する.
・しゃがみ込みはステム・大腿骨間に剪断力を生じ,Looseningの原因につながる.
・ADL拡大に伴う可動範囲の拡大から,術後数年後であっても脱臼を起こし,反復性脱臼へ移行する例もある.具体的には床への着座,しゃがみ込み,低い物をとる,非術側への横座りなどの床上動作の際に可動性が拡大し危険性が高まるため,実際の動作方法や頻度の確認が必要である.
・下肢をハンドリングする際は,不用意な操作で脱臼肢位をとらないように注意する.また普段の何気ない動作で脱臼肢位をとる危険性があり,本人に十分認識させることが必要である.
・後方アプローチの場合は,起き上がり,立ち上がり動作で脱臼危険性が高い.また端座位において股関節内転位で体幹を深屈曲させるだけで脱臼肢位となることから,床から物を拾う動作や,靴の着脱,フットレストを操作する際も注意しなければならない.
・他方,前方アプローチの場合は,立位での体幹の過度な伸展・回旋で生じやすい.股関節周囲筋の筋力低下が著しい患者では,特に注意が必要である.
・股関節脱臼の発生頻度が高いのは術後1ヵ月以内であり,急性期では特に注意しながらPTを進めていく必要がある.ただし急性期は不安を抱きやすい時期であり,説明の際は過度な恐怖心を与えないよう留意する.
◇Looseningゆるみ
・セメントタイプのBHAでは,長期経過の中でその固定力が漸減し,摩耗粉による骨融解を起こし,Looseningを来す場合がある.
・下肢の短縮や,歩行・運動時におけるステム遠位端の疼痛の自覚症状を確認する.
・また,短期間で疼痛が持続し,腫脹,発赤,熱感などの所見が認められた場合は感染の可能性も考えられる.
◇脳卒中の合併
・痙性麻痺があると転倒リスクが高くなり,活動量減少による長期臥床などによって骨折しやすくなる.CVA合併例では麻痺側の骨折が圧倒的に多く,転倒頻度が高い.PTでも支持性が得られにくいうえ,術後の安静臥床により機能低下を来すこともあるため,可及的に早期離床,歩行を進める必要がある.
・CVAの場合,転倒恐怖がさらに強まるため,後方や麻痺側への重心傾斜も少なくない.急激に垂直方向へ崩れる現象(collapse)は立ち上がりの瞬間や荷重時の疼痛を回避する際に筋緊張が調整できずに起こり,一気に転倒することもあるため注意が必要である.
・また,転倒の経験から,転倒恐怖が強くなることもある.この恐怖心はADLの低下を起こし,廃用症候群が強まる危険がある.この現象は転倒後症候群と呼ばれ,PTにおいて荷重トレーニングや立ち上がりトレーニングが難渋する原因となる.
・日常臥床状態が続くと,特に前方重心が困難となるため,立ち上がりや移乗時に大きな介助量が必要になることもある.前方に支持物を置くことで恐怖感を軽減したりする.
・高血圧のみならず不整脈や頻脈などの影響もかかわるため,運動時の変化を確認する.一般には,目標心拍数の確認が推奨される.
・また,心臓由来の脳梗塞例については,初めて離床する場合の急激な血圧下降に,脳出血症例については血圧上昇を避けるために血圧変動を生じやすい急な体位変換は避ける.
・抗凝固薬や抗血小板薬などの薬剤は,出血性合併症を考慮する.バイタルサインのチェックや創部管理に注意が必要である.
◇誤嚥性肺炎
・嚥下時に顎をなるべく引きながら飲み込む指導を行う.また,胃食道の逆流を防止するため,できる限り食事後はベッドをギャッジアップしておくことが必要である.また,病棟では口腔ケアの指導も重要である.
◇深部静脈血栓症(DVT)
・静脈内血栓は形成後2~3時間は遊離しやすいが,3日以上経過した場合は静脈壁に固定され遊離しにくい.固定が不十分な血栓は浮遊血栓と呼ばれ無症候性でありPTE(肺血栓塞栓症)の危険性が高くなる.
・無症候性のPTEをチェックするためには頻回なSpO2測定を行う.
・また,DVTスクリーニングとして検査値によるD‐ダイマー測定が有用とされている.受傷5日後では,約16(10~18)µg/mlをカットオフ値としている.また,術後は18µg/mlが最良のカットオフ値との報告がある.
・THA後のDVT発生率は42~57%と高く,THA自体が高リスクになっている.
・重要なのは,術後の非術側を含めた下肢の自動運動の指導である.すべての血栓は,最初に下腿の腓腹部に生じるためである.
◇転倒による再骨折
・筋力低下,バランス障害,理解力低下などで容易に転倒することが多い.歩行補助具(杖やシルバーカー)の使用を指導して防止していく.
・片麻痺患者の場合,骨折はほとんど麻痺側で,冬に多い.その原因として血中ビタミンDが冬季に低下し,骨の脆弱性や筋力低下を来す可能性や,低温になると低血圧を生じ転倒頻度が増加するためと考えられる.
・FNF術後患者は,非骨折者と比べて,約4倍程度再骨折の危険性が高まる.
・また,「転倒後症候群」と呼ばれる転倒による外傷や疼痛に対しての極度の恐怖感を生じることがある.これにより退院後生活での身体活動を拒むようになり,ADLの低下や廃用症候群を引き起こす.
・このため評価の際に再転倒の危険性を予測することが重要となる.評価においては,循環器障害,視力,既往歴,睡眠剤・抗精神病薬などの服薬状況の把握や,外乱負荷や随意運動を伴う総合バランス検査などが予測する際に有効となる.
・高齢者は胸腰部後弯・骨盤後傾位といったアライメントの変化から重心線が後方へ偏位する場合が多く,視力低下による視野の狭窄に伴い後方への転倒が増加する.
・とくに後方への転倒は再骨折の要因となる.また通常に比べ薬剤の効果が著明に出現するため,睡眠剤,抗うつ剤,抗精神病薬などへの過度の反応や副作用から転倒の危険性が高まる.
◇骨頭壊死・LSC(骨頭陥没変形Late segmental collaspe)
・大腿骨頭の栄養動脈である支帯動脈の断裂,二次的な関節内血腫による圧迫や,骨折の転位による血管の絞扼・圧迫によって血流が阻害されることなどが原因となる.
・このため,内側骨折に多くみられ,Garden分類ステージⅢ・Ⅳで高頻度に発生する.
・骨接合術後のMRIによる骨頭壊死発生率は非転位型で4~21%,転位型で46~57%と報告されている.
・Garden分類ステージⅠやⅡでは5%,ステージⅢやⅣでは8~30%に骨頭壊死がみられる.疼痛の増強が起これば,杖などの歩行補助具を再び使用することもある.
・通常骨頭は骨折後荷重に耐え得る強度を回復するのに2年以上要することから術後1~2年で発生することが多い.
・LSCは形態学的な変化でありX線検査で診断できる.骨頭壊死が骨頭上外側部や荷重部全体に認められるものがLSCへ移行する例が多い.術後6カ月以上経過して荷重時や歩行時に痛みがある場合に疑う.術後1年以上経過して明らかになることが多い.
・LSCは荷重部の広範囲な骨頭壊死に続発して起こることが多く,その発生率はGarden分類Ⅰ・Ⅱの非転位型で0~8%,Garden分類Ⅲ・Ⅳの転位型で26~41%,発見時期は術後1~2年後の間に多いと報告されている.
・LSCより早期に起こる骨頭壊死の評価にはMRIが有効であり,帯状低信号域として捉えることができる.重度なLSCに対してはBHAや大腿骨後方回転骨切り術,THAなどの観血的治療が必要となる場合もある.
◇電解質異常
◇脚長差
◇疼痛
・骨折時に生じた軟部損傷や手術侵襲による軟部の痛みも,通常3週間以内に徐々に軽減してくる.逆にリハビリが進んでくると筋肉痛を生じることがある.
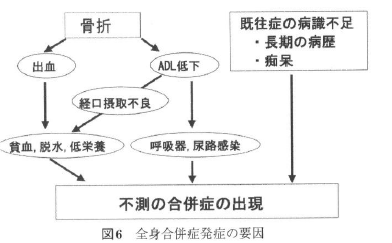
・骨折による疼痛は,経口摂取の不良を招き脱水,低栄養状態を惹起し,ADLの低下とともに,呼吸器,尿路感染症のリスクが増大する.
・術創部痛(術後疼痛)は手術侵襲による組織障害に伴う炎症反応のために,術直後から数日間にわたる創部の強い痛みである.術後2日目から疼痛は緩和することが多い.疼痛は交感神経の興奮を引き起こし,平滑筋の収縮,骨格筋の反射性緊張により血圧上昇,脈拍増加などを伴うこともある.
・手術時にプレートやスクリュー,インプラントを挿入するために大腿筋膜張筋,外側広筋などを部分的に切開する.このため術後筋力が低下したり,動作時の疼痛(膝関節の完全伸展時など)の原因になることがある.
◇廃用症候群(筋力低下,関節拘縮など)
・高齢者の場合は受傷前から心疾患や高血圧などを有しており,肺炎・心不全などといった術後合併症を伴う際には,全身持久性の低下を来すことが多い.特に退院後屋内生活が中心の者は,体力低下が著明である.
・このため血圧・呼吸状態などの管理とともに動作時における呼吸困難感や息切れの有無,散歩に行けない,重いものを持って歩けないといった日常生活での自覚症状がないか確認する.
◇褥瘡
・殿筋が萎縮しており,仙骨が寝具に圧迫されるため発生することがある.高齢者では痩せ傾向の人が多く,さらに円背など脊柱変形を伴っていることが多く,皮下組織の薄い部分のみだけでなく,個々の身体特性から判断していく.
◇合併症・感染症
・術後の合併症に関しては,肺炎の他に心血管系,脳血管系障害が多く,術中術後の血圧安定が必要とされる.
◇認知症・せん妄
・FNF患者の約20~30%に認知症が合併しているといわれている.
①患側下肢を他動的でも,いきなり動かさない,
②体幹,あるいは健側下肢から触れ,全身の緊張を確認するように徐々に揺らしたり,他動的に少しずつ動かす.健側股関節屈曲や,外転などによっても患側股関節の動きを伴うため,注意しながら動きを誘導する.
③患側に痛みを訴えなければ,患側末梢(足部)から徐々に触れて行き,ゆっくりと患肢を軽く持ち上げる.持ち上げた下肢の下に大きめのクッションを敷き,接触面を広げる状態を作る.
④術部のリラクセーションが図れるように骨盤から体を揺らす.
⑤この時点で不快な緊張が認められなければ,患側足部の自動運動から開始する.指示が入らない場合は,他動的に運動させる.
・以上のような注意をしてスパズム軽減につなげることができる.
・認知症患者は同じ姿勢を長時間とることにストレスを感じやすいため,座位・立位保持といった静的なものはなるべく避ける.全身運動を促進することは,多くの感覚入力を促し,精神症状や知的障害の改善,予防につながる.
・個別の筋トレは運動方法を理解できず混乱するため難しい場合が多い.その場合,風船や輪投げなどを利用し,上下肢の強化,座位での股関節ROM改善,立位バランス練習などを工夫する.
やっぱり手術した後はすごく痛いみたいで、大変そうである。痛みに弱い人なんかは叫ぶほどって感じで。
認知症の人なんかは歯止めがきかないので、とにかく痛がりそのうち憔悴しきってぐったりしているイメージ。
もちろんそんだけ痛かったら鎮痛薬などでコントロールするので、治まっていくんだけど。
うまく疼痛コントロールできたらすぐにもう立位、歩行と進んでいく。
患者さんにとってはびっくりするかもしれんが、翌日からリハビリ開始になるのだ。
実際翌日でも立って歩ける人も割といる感じ。しかし同じくまったく起きることができない人も多い。
なんとか起きて座るのが精いっぱい。って人もいて個人差はあるけど次第に車椅子に移乗して次へ進んでいけるものだ。
しかし、、、中には認知症が重度でもうせん妄なのか認知なのかわからんがとにかく叫んだり拒否したり、まったく動けなくなるなんて人もいる。難渋する人は確かにいるようで。
リスク管理といえばやはり脱臼防止といえよう。今までも脱臼してしまった例をみているので、やはり大事ではある。
特に急性期なんかで離床するときは、こちらもけっこう緊張する。起き上がり自体大変だし、移乗とかも注意が必要。おまけに痛がるし、ルート類が色々ついてるし。
一筋縄ではいかない患者さんはけっこう多い。みんながみんなリハビリに積極的で元々のポテンシャルが高いわけではないのだ。
今回の受傷が致命的になっているパターンもあるし、わりとすぐに回復が望めそうな人もいる。
今まで何とか自宅で生活できていたけど、今回の転倒でダメ押しの骨折となり施設へ、、ってパターンもけっこうある。
内部疾患も大変だけど、やはり骨折もきついもんだなと思う。年を取るほど回復力も衰えているし、時間がかかる。
80、90代で骨折ってなると、もう大変だろう。精神的にもダメージは大きそう。人生の終わり間近といったところで骨折して入院生活というのもね。そりゃせん妄になりますわ。
あああと脚長差ってテキスト的には3cmくらいが問題生じる基準みたいに書かれているのだが、1cm程度の脚長差でもけっこう跛行が強くなっている人が多く、違和感もすごいよう。
そこをどうするかってのも対策をうつ必要があるのだけど、だいたい補高すれば良さそうって思う。構造的に直すのはけっこう厳しいのかなと思ったり。
だいたい骨折してる人は体のいろんなところがガチガチで硬いし、ROM制限だらけなのだ。元々のROM制限をよくするってのはやはり厳しいのだ。道具に頼るのも一つの手だと思われる。
急性期に限らず、、、脱臼肢位の注意点くらいは最低限指導しておいた方がよさそうかな。というかやらないといけないのかもしれん。